RAPPORT D’INFORMATION
DÉPOSÉ
en application de l’article 145 du Règlement
PAR LA COMMISSION DES AFFAIRES SOCIALES
en conclusion des travaux de la mission sur
l’organisation de la permanence des soins,
ET PRÉSENTÉ PAR
Mme Catherine LEMORTON,
Rapporteure.
——
SOMMAIRE
___
Pages
SYNTHÈSE 7
LISTE DES RECOMMANDATIONS 13
INTRODUCTION 17
I. UNE ORGANISATION MARQUÉE PAR DE MULTIPLES INSUFFISANCES 21
A. LA DÉLICATE MISE EN ŒUVRE DE LA PDSA 22
1. Un pilotage défaillant malgré l’implication des ARS 22
a. L’organisation repose sur la mise en place d’un cahier des charges 23
b. Un financement au travers des fonds d’intervention régionaux (FIR) 24
c. Les carences de la concertation locale 25
d. Les objectifs de la PDSA manquent de clarté 28
2. Une obligation collective dépendante du volontariat individuel 29
a. Présentation du dispositif 29
b. L’érosion du volontariat 32
3. Une organisation de la régulation téléphonique perfectible 38
a. Principes de la régulation médicale préalable 38
b. Une régulation désormais encadrée 42
c. Une régulation perfectible 43
4. La mise en place d’alternatives sans véritable stratégie 47
B. L’ÉVOLUTION PRÉOCCUPANTE DES DÉPENSES 50
1. Le financement au titre des fonds d’intervention régionaux (FIR) 51
a. Les principes régissant les FIR 51
b. Le cadrage des enveloppes au titre de la permanence des soins 52
c. La rémunération forfaitaire des médecins participant à la permanence des soins 55
d. Le financement des actions ou des structures qui concourent à l’amélioration de la permanence des soins ambulatoires 59
e. La permanence des soins en établissement de santé 60
2. Les actes et majorations applicables demeurant dans le champ conventionnel 62
3. Une enveloppe qui doit être maîtrisée 63
a. Les effets positifs de la réforme 64
b. Les effets négatifs 65
C. LE MAINTIEN DE FORTES DISPARITÉS 69
1. Les inégalités territoriales pour l’accès aux soins ambulatoires et à la PDSA 70
2. La PDSA en butte aux inégalités sociales et à certaines déficiences spécifiques 73
a. Les personnes en situation de précarité sociale 73
b. Les difficultés d’accès aux soins pour les personnes détenues en dehors des heures ouvrables 79
c. Les personnes placées en garde à vue 83
d. Les Patients en EHPAD et hospitalisés à domicile 85
II. VERS UNE OFFRE DE SOINS IDENTIFIÉE, COORDONNÉE ET ACCESSIBLE 87
A. CLARIFIER LE PÉRIMÈTRE DE LA PDSA 87
1. Préciser le régime juridique des certificats de décès 87
2. Mieux coordonner la garde des médecins et celle des pharmaciens 89
3. Étendre la PDSA aux gardes ambulancières et de kinésithérapie 91
a. La garde ambulancière 91
b. La garde des kinésithérapeutes 94
B. AMÉLIORER LA GOUVERNANCE DE LA PDSA 95
1. La nécessité d’un véritable pilotage national 95
2. Un pilotage local qui doit être centré sur les acteurs de terrain 96
3. Expérimenter un financement globalisé par enveloppes régionales 98
C. MIEUX STRUCTURER L’OFFRE DE SOINS 100
1. Mieux organiser les soins de premiers recours aux heures de PDSA 100
2. Prendre en compte des patients spécifiques 113
a. Prendre en compte les difficultés de l'accès aux soins dans les EHPAD aux heures de la PDSA 113
b. Renforcer l’encadrement médical des structures d’hospitalisation à domicile (HAD) 119
3. Mieux réguler la demande de soins 119
a. La régulation et les associations de médecins libéraux 120
b. La question de la prescription médicale téléphonique 123
c. Une meilleure coordination entre SDIS et SAMU 124
D. MIEUX INFORMER 127
1. Inciter les professionnels à participer à la PDSA 128
a. Les étudiants en médecine et les jeunes professionnels 128
b. Le cas particulier des médecins hospitaliers 130
c. Les médecins des centres de santé 131
d. Les craintes quant à une éventuelle mise en jeu de la responsabilité des médecins 132
2. Sensibiliser les patients aux enjeux de la PDSA 133
a. La nécessité de faire connaître au grand public les mécanismes de la PDSA et les bienfaits de la régulation 133
b. Un numéro unique sur le plan national, distinct du 15 ? 137
CONTRIBUTION DE M. JEAN-PIERRE DOOR, PRÉSIDENT DE LA MISSION D’INFORMATION 141
TRAVAUX DE LA COMMISSION 143
ANNEXE 1 : LISTE DES PERSONNES AUDITIONNÉES 173
ANNEXE 2 : DÉPLACEMENTS DE LA MISSION ET LISTE DES PERSONNES RENCONTRÉES 177
ANNEXE 3 : COMPOSITION DE LA MISSION D’INFORMATION 179
Mission de service public, la permanence des soins ambulatoires (PDSA) est assurée par les médecins en lien avec les établissements de santé. Son organisation, mise en place en 2002, est cependant loin d’être satisfaisante. Obligation collective reposant sur le volontariat des médecins, elle couvre les plages horaires en dehors des heures d’ouverture de cabinets libéraux et des centres de santé (nuit, week-end et jours fériés principalement). Cette mission repose également sur le principe d’une régulation médicale préalable effectuée soit par les « centres 15 », soit par les associations de permanence des soins de type « SOS médecins ». La mise en place de cette organisation repose en pratique sur un cahier des charges régional établi par les agences régionales de santé (ARS) en lien avec les professionnels de santé.
Si les acteurs se sont saisis des outils mis à leur disposition pour élaborer une organisation cohérente, trois principales lacunes ont été identifiées par la mission d’information.
Premier constat : l’organisation de la PDSA est marquée par de multiples insuffisances
Le dispositif de la PDSA manque de clarté et sert trop souvent de variable d’ajustement des déficiences d’organisation des autres systèmes sanitaires.
S’il a été souvent dit que la PDSA permettrait de réduire l’afflux des patients aux urgences des hôpitaux, cette assertion n’est pas avérée. La PDSA est également marquée par l’absence d’une organisation spécifique pour les actes médico-administratifs tels que les certificats de décès et les examens médicaux durant les gardes à vue. L’intégration de ces actes dans le cadre de la PDSA a été fluctuante, et c’est plutôt l’absence de choix qui nuit à l’efficience de la PDSA. La disparition progressive du médecin dit « de famille », disponible de jour comme de nuit, occasionne de fréquentes sollicitations durant les heures de permanence des soins sans qu’aucune rétribution ne soit assurée pour les médecins qui se déplacent pour ces actes spécifiques. Cette situation n’est pas acceptable pour les médecins privés de reconnaissance pour un acte pourtant indispensable à l’établissement de l’état civil. Les considérations administratives fallacieuses doivent céder le pas à une conception de la dignité humaine accordée à nos convictions humanistes et ne sauraient justifier que l’on refuse à la famille d’un patient décédé son dernier acte médical.
Si la PDSA repose sur le volontariat des professionnels de santé, celui-ci se révèle son talon d’Achille. En effet, la mission déplore l’érosion continue du nombre des médecins volontaires, qui n’a pu être enrayée par les mesures mises en place par les ARS. En 2013, le pourcentage des volontaires dans l’ensemble des effectifs de généralistes ne reste supérieur à 60 % que dans les deux tiers des départements contre 85 % en 2005. Cette diminution s’explique tout d’abord par le facteur démographique, la courbe des médecins généralistes accusant une baisse tendancielle et continue. Elle résulte aussi de considérations sociologiques et territoriales : l’installation dans des territoires peu densément peuplés, l’aspiration à une certaine qualité de vie, la conciliation de la vie professionnelle avec la vie familiale pèsent pour beaucoup dans la faiblesse du volontariat des médecins, en particulier des plus jeunes d’entre eux. La diminution s’explique enfin par des facteurs propres à l’organisation de la PDSA. La rationalisation des territoires de garde (2 834 en 2005 contre seulement 1 764 en 2013), justifiée par l’érosion du volontariat, entraîne une désaffection des médecins, chargés de couvrir des pans du territoire de plus en plus grands avec une relation de proximité progressivement distendue.
L’organisation de la régulation téléphonique est effective dans la quasi-totalité des départements et repose, en 2014, sur le volontariat de 2 760 médecins libéraux au sein des centres 15, ainsi que sur l’action des associations de permanences de soins de type « SOS médecins ». Encadrée par des recommandations de bonne pratique définies par la Haute autorité de santé, l’activité de régulation se définit comme un acte médical consistant à trouver la réponse optimale à un problème de santé. Or, la part des actes médicaux relevant de la PDSA préalablement régulés plafonne à 60 %. Plusieurs facteurs ont été identifiés par la mission : absence d’appropriation du dispositif par les patients, confusion liée à l’existence d’un numéro d’appel commun à l’aide médicale urgente et à la PDSA (le numéro 15), coexistence d’autres numéros de téléphones (le 18 et les numéros dédiés aux associations de permanence des soins), différences de pratiques entre centres 15 et associations de permanence des soins, notamment la présence effective d’un médecin régulateur.
Enfin, si des initiatives ont été mises en place pour pallier les carences de l’organisation de la PDSA, elles ne répondent pas à de véritables stratégies. L’arrêt des gardes après minuit et le renvoi des patients aux urgences hospitalières est ainsi motivé par le constat d’attrition des moyens localement disponibles. La mise en place de maisons médicales de garde, conçue comme une alternative crédible à la baisse du volontariat des médecins, mériterait d’être mieux réfléchie et mieux articulée avec l’activité hospitalière, notamment celle des services d’urgence.
Deuxième constat : le coût de la PDSA mériterait d’être davantage maîtrisé.
En 2013, l’enveloppe consacrée à la PDSA s’avère voisine de 380 millions d’euros, couvrant à la fois des dépenses relevant des ARS (136 millions d’euros finançant les forfaits d’astreinte de de régulation) et des sommes relevant du champ conventionnel (247 millions d’euros pour couvrir les honoraires et majorations d’actes). En 2005, cette enveloppe ne s’élevait qu’à environ 280 millions d’euros.
Paradoxalement, cette hausse des dépenses s’accompagne d’une décrue notable du nombre d’actes réalisés (7,1 millions en 2001 contre 5,4 millions en 2011). La régulation médicale préalable a produit certains effets, le conseil médical se substituant notamment à des visites à domicile. En outre, c’est à la montée en charge et en particulier au renforcement du volet consacré à la régulation médicale qu’est imputable l’augmentation constatée du coût du dispositif.
Améliorer la maitrise des dépenses et leur utilisation à bon escient nécessite de mieux adapter les leviers à la disposition des ARS ainsi que les outils d’évaluation.
Il faut tout d’abord souligner que les enveloppes mises à la disposition des ARS, au titre de la PDSA, ne sont que partielles puisque les dépenses de leur ressort direct se limitent à environ un tiers des sommes consacrées à la PDSA, l’essentiel relevant du champ conventionnel.
Il convient également de noter l’absence d’outils permettant d’évaluer les mérites respectifs de l’orientation des patients vers les urgences, en nuit profonde, et du recours aux associations de type « SOS médecins », dont l’activité dépend pour l’essentiel des visites à domicile.
Il importe, en outre, plus généralement, d’identifier précisément les déterminants du recours aux urgences aux heures de la PDSA pour proposer des alternatives crédibles et adaptées.
Troisième constat : l’accès à la PDSA se caractérise par la persistance d’inégalités territoriales et sociales.
La PDSA souffre tout d’abord des écarts manifestes de la répartition des médecins généralistes sur l’ensemble du territoire national. Ceux-ci sont particulièrement marqués si l’on compare la Picardie à la région Provence-Alpes-Côte d’Azur. Ils sont plus flagrants encore si l’on considère la situation particulière de l’Outre-mer. À l’inégale répartition entre départements d’Outre-mer, s’ajoute le hiatus avec la métropole en termes de densité médicale. Ainsi, aucun département métropolitain ne connaît une densité de médecins libéraux et d’exercice mixte inférieure à 114 pour 100 000 habitants, contrairement à la Guyane (71) et à Mayotte (11). Enfin, cette inégalité se mesure aussi par l’inégale répartition des médecins libéraux au sein des ensembles urbains. C’est ce que nous avons constaté lors d’un déplacement à l’hôpital d’Avicennes en Seine-Saint-Denis, de nombreux témoignages soulignant de véritables déserts médicaux dans certains quartiers dits « sensibles ».
La PDSA est aussi en butte aux inégalités sociales. Les besoins médicaux des personnes les plus modestes ou dans des situations spécifiques, déjà mal couverts aux heures d’ouverture des cabinets libéraux, ne le sont pas mieux en dehors de celles-ci. Si la mission se félicite de la mise en place des permanences d’accès aux soins de santé (PASS) pour les personnes en situation de précarité sociale, des disparités demeurent (moyens de fonctionnement limités, heures d’ouverture réduites, manque de personnels formés aux enjeux de la précarité). S’agissant des personnes en détention, la permanence des soins dont ils peuvent bénéficier est, en dépit des principes législatifs et réglementaires, encore loin d’être équivalente à celle existant pour le reste de la population, particulièrement en période nocturne. S’agissant enfin des visites médicales liées à la garde à vue, l’absence de dispositifs spécifiques se traduit par le recours aux médecins relevant du dispositif de PDSA et nuit à la prise en charge des personnes concernées. Les inégalités affectent enfin les patients résidant dans les établissements d’hébergement pour personnes âgées dépendantes (EHPAD). L’absence de personnel médical d’astreinte voire paramédical, nuit à la bonne prise en charge des patients âgés, du fait de leur transport fréquent aux urgences faute d’assistance médicale adaptée, ainsi qu’à l’organisation des centres de régulation qui pâtissent des fréquents appels au 15 faute de référent médical.
*
* *
Forte de ces constats, la mission a formulé 16 propositions d’amélioration réparties selon 4 axes.
Premier axe : l’amélioration de la gouvernance de la PDSA
Cette amélioration passe par une réforme du pilotage national et territorial.
Les outils de suivi de la PDSA gagneraient à être harmonisés pour comparer les mérites respectifs des organisations retenues selon les zones du territoire et permettre la diffusion des « bonnes pratiques ».
Au plan territorial, un bilan de l’action des CODAMUPS-TS doit être dressé pour s’assurer de la réalité de la concertation locale. La mission préconise aussi la mise en place d’une instance restreinte chargée d’analyser les incidents liés à la mise en place de la PDSA. Véritable gage de réactivité, cette instance proposerait des solutions pour remédier aux incidents identifiés.
Enfin, la question d’un financement globalisé de la PDSA par enveloppes régionales mériterait d’être explorée. Elle permettrait notamment de surmonter les difficultés liés au cloisonnement entre prise en charge par les ARS et prise en charge dans le cadre conventionnel.
Deuxième axe : l’information des professionnels de santé et des patients
Afin de contrecarrer la baisse continue du nombre de volontaires, la mission préconise de lever les obstacles réglementaires empêchant certaines catégories de médecins d’y participer. Un effort particulier doit être fourni pour davantage sensibiliser les étudiants en médecine à l’exercice de la PDSA, via un module de formation adapté. Par ailleurs, la mission, constatant que les médecins effectuant des remplacements ne peuvent aujourd’hui participer à la PDSA si le médecin titulaire n’est pas inscrit au tableau de garde, préconise de lever cet obstacle. Enfin, des négociations conventionnelles doivent être encouragées pour permettre la participation effective des médecins salariés des centres de santé à la PDSA.
L’appropriation de la PDSA par les patients constitue par ailleurs un gage de succès de l’organisation retenue. Le déficit d’information est tel que l’intérêt d’une régulation téléphonique préalable est mal compris. Le maquis téléphonique actuel qui combine différents numéros d’appels (15, 18 et numéros d’associations de permanence des soins) est tel que le système demeure illisible pour les patients. L’intérêt d’un numéro de PDSA identique à celui de l’aide médicale urgente – en l’occurrence le 15 – est aussi source de confusion. Le projet de loi de modernisation de notre système de santé, en cours de discussion, apporte une première réponse avec la possibilité de recourir à un numéro national de permanence des soins distinct du 15. L’horizon ultime étant de parvenir à un numéro spécifique, il importe d’engager des campagnes d’information permettant de davantage identifier le numéro à composer et expliquant l’intérêt de la régulation téléphonique préalable.
Troisième axe : l’amélioration de la structuration de l’offre de soins
Un effort particulier doit être opéré pour éviter que les urgences hospitalières ne soient trop systématiquement perçues comme le recours le plus expédient pour satisfaire la demande de soins non programmés.
Dans cette perspective, l’implantation des maisons médicales de garde (MMG) doit être encouragée, sous réserve de faire l’objet d’études précises afin d’assurer une véritable coordination des soins. Les MMG apparaissent comme des solutions d’avenir pour l’ensemble des personnes auditionnées, mais leur installation doit être préparée avec tous les acteurs concernés, notamment les structures hospitalières. Dans certains territoires, le recours des MMG à un plateau technique (examens de radiologie et de biologie) permettrait d’assurer une meilleure prise en charge des patients et d’éviter l’engorgement des urgences.
La question de la délégation des tâches et de la coopération entre professionnels de santé doit pouvoir également être approfondie si l’on souhaite davantage fluidifier le parcours des patients au sein des MMG.
L’amélioration de l’offre de soins doit également passer par une meilleure prise en charge des patients relevant des EHPAD ou de l’hospitalisation à domicile. Il importe ainsi de compléter le dispositif expérimental dit « PAERPA » ((1)afin d’y intégrer la question de l’accès aux soins aux heures de la PDSA.
La régulation médicale téléphonique pourrait être sensiblement améliorée. La HAS a émis des recommandations de bonne pratique déjà applicables au sein des centres 15. Il convient de rendre normatifs ces principes pour les associations de permanence de soins pratiquant la régulation téléphonique s’y astreignent, considérant que, s’agissant d’un acte médical, la pratique de la régulation téléphonique requiert la présence effective d’un médecin régulateur au sein du centre d’appel. Il importe également de développer les télé-transcriptions pharmaceutiques en favorisant la diffusion de moyens de transmissions informatiques sécurisés. Enfin, une meilleure coordination entre services d’incendie et de secours (SDIS) et centres 15 doit être recherchée. Alors que l’interconnexion des plateformes informatiques devrait déjà être effective, de nombreux blocages perdurent, qu’ils soient techniques, relationnels ou politiques.
Quatrième axe : la clarification du périmètre de la PDSA
Il importe de préciser le périmètre de la PDSA en exigeant une solution pérenne à la question de l’établissement des certificats de décès, en visant à mieux coordonner la garde des médecins avec celle des pharmaciens et en étendant la PDSA aux transports sanitaires et le cas échéant aux soins de kinésithérapie.
Il est ainsi proposé de prévoir explicitement l’indemnisation de l’établissement d’un certificat par un médecin effecteur lorsque le décès intervient aux heures de la PDSA. Cette question nécessite par ailleurs que la prise en charge de cet acte par l’assurance maladie soit effective.
La rupture des parcours des patients est un enjeu de la PDSA. Afin d’assurer la continuité de la prise en charge, il importe de mieux articuler la garde des médecins avec celle des pharmaciens, qu’il s’agisse de la définition des périmètres de garde, de la transmission des tableaux d’astreinte ou de la prescription du transport des patients pour permettre à ceux-ci de rallier la pharmacie de garde après consultation du médecin.
CLASSÉES PAR ORDRE D’IMPORTANCE
A. AMÉLIORER LA GOUVERNANCE DE LA PDSA (PERMANENCE DES SOINS AMBULATOIRES).
● Assurer un véritable pilotage national de la PDSA (recommandation n° 4 (2)) :
– en mobilisant des données statistiques régionales ;
– en diffusant des indicateurs homogènes au plan national ;
– en permettant une large diffusion des bonnes pratiques.
● Mieux structurer le pilotage local de la PDSA (recommandation n° 5) :
– en établissant, en lien avec les ARS, le bilan de l’action des CODAMUPS-TS et en recensant les bonnes pratiques ;
– en évaluant la mise en place d’un comité départemental restreint chargé d’améliorer le fonctionnement de la PDSA.
● Mettre en place un financement régional globalisé (recommandation n° 6) :
– en généralisant la possibilité de forfaitiser la rémunération de la PDSA sur le fondement du bilan de l’expérimentation en Pays de Loire ;
– ou en instaurant un système mixte dans lequel l’ARS modulerait les forfaits et le montant des actes.
B. MIEUX INFORMER LES PROFESSIONNELS ET LES USAGERS
● Inciter les professionnels à davantage participer à la PDSA (recommandation n° 15 - a et b) :
– en prévoyant la formation des étudiants en médecine aux tâches de régulation téléphonique et de soins durant les heures de PDSA ;
– en permettant aux médecins remplaçants de s’inscrire sur les tableaux de garde en leur nom propre lorsque le médecin remplacé n’y participe pas ;
– en levant les obstacles juridiques actuels à la participation à la PDSA des médecins salariés des centres de santé.
● Sensibiliser les patients aux enjeux de la PDSA (recommandation n° 16) :
– en organisant une grande campagne d’information sur le thème « Téléphonez avant de vous déplacer ! » auprès du grand public ;
– en créant un numéro national pour joindre les régulateurs de la PDSA différent du 15, réservé aux urgences vitales.
C. MIEUX STRUCTURER L’OFFRE DE SOINS
● Encourager le développement des maisons médicales de garde (recommandation n° 7) :
– en définissant des critères d’implantation adaptés à la réalité de l’offre de soins et aux besoins des usagers ;
– en leur permettant d’avoir recours à un plateau technique (radiologie et examens de biologie) ;
– en favorisant leur réelle intégration dans le réseau de prise en charge des urgences mentionné à l’article R. 6123-26 du code de la santé publique.
● Dans les secteurs de garde étendus, prévoir la mise en place d’un transport déclenché par le médecin régulateur pour les patients sans moyens de locomotion (recommandation n° 8).
● Dans les secteurs de garde étendus, prévoir la mise en place d’un transport déclenché par le médecin régulateur en cas de besoin en médicaments (recommandation n° 9).
● Favoriser la délégation des tâches (recommandation n° 10):
– en autorisant les infirmiers exerçant dans les maisons médicales à recueillir les premiers éléments cliniques, à réaliser certains actes techniques et à prescrire, sous réserve d’un encadrement adéquat ;
– en mettant en place une filière d’infirmier clinicien dans le cadre de la PDSA.
● Revoir le cahier des charges de l’expérimentation PAERPA pour traiter de la question de l’accès aux soins en EHPAD aux heures de la PDSA et accélérer la généralisation des réseaux de soins coordonnées pour les personnes âgées (recommandation n° 11).
● Rendre obligatoire pour les structures de HAD la désignation d’un infirmier de référence qui soit joignable en permanence avec l’organisation d’un réseau d’infirmiers qui soient en mesure d’intervenir en dehors des heures ouvrables, tout en ayant accès à une fiche synthétique résumant le dossier médical de l’intéressé (recommandation n° 12).
● Mieux réguler les demandes de soins (recommandation n° 13) :
– en généralisant les recommandations de la HAS relatives à l’intervention d’un médecin régulateur pour l’activité de régulation médicale ;
– en modulant le forfait accordé au titre de la régulation selon le respect des recommandations émises par la Haute autorité de santé ;
– en encourageant la téléprescription des médecins régulateurs par le développement de moyens de transmission sécurisés.
● Favoriser la coopération entre SDIS et SAMU (recommandation n° 14) :
– en généralisant l’établissement de conventions pour l’organisation des transports d’urgence ;
– en généralisant la présence dans les centres 15 d’un coordonnateur ambulancier.
D. CLARIFIER LE PÉRIMÈTRE DE LA PDSA
● Résoudre le problème de la délivrance de certificats de décès durant la PDSA (recommandation n° 1).
● Mieux coordonner les gardes des médecins et des pharmaciens (recommandation n° 2) :
– en encourageant la diffusion des bonnes pratiques ;
– en expérimentant la coordination des gardes pharmaceutiques et médicales dans des zones isolées rurales ou de montagne ;
– facilitant l’obtention de médicaments après les consultations en PDSA par le biais d’expérimentations.
● Étendre la PDSA aux transporteurs sanitaires pour permettre une véritable accessibilité des services de soins et des traitements (recommandation n° 3).
Le présent rapport propose un état des lieux sur la question de la permanence des soins, ainsi qu’une série de préconisations destinées à pallier des dysfonctionnements et à améliorer l’organisation actuelle.
Ce sujet a déjà fait l’objet de plusieurs rapports mettant en lumière les conséquences de l’organisation retenue en 2002, sa pertinence à la lumière de l’expérience et son coût pour la collectivité. L’actualité judiciaire récente a mis un peu plus ce sujet sur la sellette, avec ce procès ouvert en janvier 2015 devant le Tribunal correctionnel contre le CHU d’Angers ainsi que l’opératrice du centre 15, comparaissant pour homicide involontaire, faute d’avoir envoyé des secours après un appel d’urgence.
Le législateur a souhaité se saisir de cette question estimant que la question de la permanence des soins devait être abordée en priorité du point de vue du terrain, de la réalité vécue, et des acteurs, usagers du système de santé comme professionnels.
Tel est l’enjeu de la mission d’information instituée à l’initiative de votre rapporteure et de la commission des affaires sociales, qu’elle a l’honneur de présider. Cette mission a souhaité, au travers de ses auditions et des déplacements de ses membres, comprendre les difficultés auxquelles se heurtent nos concitoyens.
Celles-ci relèvent de plusieurs ordres.
Il est tout d’abord frappant de constater que l’organisation actuelle, pourtant mise en place il y a plus de dix ans, en 2002, apparaît encore aujourd’hui insuffisamment identifiée par les usagers que nous sommes potentiellement tous.
Se pose ainsi en premier lieu de manière aiguë la question de l’acteur auquel le patient doit s’adresser en dehors des ouvertures du cabinet médical : doit-il appeler le 15, le 18 ou bien l’un des numéros des associations de type « SOS médecins » ?
Cette première question se double du problème de la méconnaissance du rôle des différents acteurs. S’agissant de la permanence, la confusion résulte de l’existence d’un numéro national réservé à la fois aux urgences et à la permanence des soins. Chacun sait-il ainsi que, si le 15 correspond à l’aide médicale urgente, c’est aussi le numéro attitré pour la permanence des soins ? Savons-nous également que l’organisation de la permanence des soins repose sur le principe d’une régulation téléphonique préalable coordonnée par un médecin ? Les inquiétudes légitimes des patients exigent en effet une réponse qui doit être appréciée selon un protocole bien établi : simple délivrance d’un conseil médical, déplacement d’un médecin à domicile, ou encore intervention des services d’urgence.
On ne peut également que constater que l’organisation de la permanence des soins souffre d’un manque patent de coordination entre les acteurs. Plusieurs d’entre eux peuvent ainsi être appelés pour une même urgence médicale, ne serait-ce que parce qu’il n’est pas rare que plusieurs témoins d’un accident prennent chacun l’initiative d’un appel aux centres de secours, un même accident voyant en conséquence le déplacement concomitant des véhicules de pompiers et du Samu. S’il faut bien évidemment se féliciter de ces initiatives responsables, il faut tout autant se féliciter de la célérité de la réponse apportée et de la coordination des acteurs sur le terrain. Cela n’empêche pas le législateur de s’interroger légitimement sur l’efficacité de la coordination entre le Samu et les pompiers, sans verser dans la caricature de la concurrence entre « rouges » et « blancs » ?
Votre rapporteure ne peut également que relever le manque de personnels soignants, spécifiquement pendant les gardes nocturnes, dans certains établissements d’hébergement pour personnes âgées dépendantes (EHPAD). L’absence d’information, comme l’absence de formations de ces personnels ne facilitent pas la prise en charge de patients vulnérables et se traduit le plus souvent par des appels répétés au centre 15. On ne peut que se réjouir du recours à la plateforme de régulation du 15 dont le dévouement, le professionnalisme et la réactivité témoignent de la qualité du service public hospitalier. Doit-on pour autant entériner le recours quasi-systématique aux services d’urgence alors qu’il suffirait tout simplement de mieux former les personnels soignants et aides-soignants de ces structures ?
L’accessibilité, en tous points du territoire, à une réponse médicale aux heures de la permanence des soins constitue un défi majeur, qu’il nous appartient collectivement de relever avec exigence. Les inégalités territoriales constituent à l’évidence un frein majeur à l’accès aux soins. D’autant qu’à la traditionnelle opposition entre territoires urbains et territoires ruraux, il faut ajouter la situation particulière des territoires isolés, par exemple les zones de montagne, ou les fractures infra-urbaines. L’organisation de la permanence des soins n’échappe pas à ces difficultés : elle renvoie plus généralement à l’organisation de notre système de santé et plus particulièrement à l’articulation entre médecine de ville et hôpital.
L’organisation de la permanence des soins révèle aussi certaines failles de notre système de santé qui mériteraient d’être comblées. Elle sert trop souvent de variable d’ajustement pour compenser l’absence d’organisation ou la désorganisation d’autres systèmes, ce qui pèse sur son efficience. Il en est ainsi de l’établissement des certificats de décès qui, la nuit et le week-end, ne fait pas explicitement partie de la mission des médecins de garde dans le cadre de la permanence des soins. L’Ordre des médecins relève pourtant que dans une proportion importante de départements, ces certificats sont établis par les médecins de garde, mais sans aucune prise en charge par l’assurance maladie. Cette question doit être posée !
Votre rapporteure s’est attachée à examiner l’ensemble de ces enjeux avec détermination et conviction en s’attachant à rester dans le strict champ de la permanence des soins. Il a pu être tentant d’élargir le champ d’investigation à la lumière des difficultés identifiées au cours des auditions. Le choix, aussi difficile soit-il, a toutefois été celui de la coordination entre les différents acteurs du système de santé. La question de la qualité des échanges entre le médecin intervenant au titre de la PDSA et le médecin traitant du patient concerné demeure un sujet majeur. Votre rapporteure estime cependant qu’un tel sujet relève plutôt de la continuité des soins (3) considérant que le présent rapport doit prioritairement concerner la coordination des acteurs de la permanence des soins. L’enjeu de la coordination de la permanence des soins avec la prise en charge psychiatrique n’a pas non plus échappé à l’attention de votre rapporteure. L’absence de personne-ressource pour le domaine psychiatrique sur la plateforme de régulation du Centre 15 apparaît, à cet égard, préjudiciable à une prise en charge adaptée. Toutefois, cet aspect n’a pas été étudié en détails par la mission : cette question, par son importance, mériterait en soi un traitement particulier.
La mission d’information a ainsi été l’occasion de partir de ces constats de faiblesse, d’en comprendre les causes et les mécanismes, et de formuler des propositions de nature à améliorer la situation existante.
Les travaux de la mission ont été engagés en novembre 2013.
Composée de quinze membres, suivant une composition figurant en annexe 3, la mission a procédé à 41 auditions et tables rondes et ainsi pu entendre 47 organismes et parties prenantes, qu’il s’agisse de représentants des professions de santé, des administrations compétentes de sécurité sociale ou d’État ou encore des différents acteurs du dispositif.
La mission s’est par ailleurs déplacée sur différents sites, notamment à Bobigny en Seine-Saint-Denis, ainsi qu’en Picardie, où elle a pu rencontrer les principales parties prenantes du dispositif de permanence des soins.
Le projet de loi de modernisation de notre système de santé, adopté en première lecture par notre assemblée, renforce le cadre de la régulation médicale téléphonique avec l’instauration d’un numéro national identifié (4). Votre rapporteure se félicite de cette avancée tout en estimant qu’il conviendrait de davantage simplifier le dispositif. La complexité de l’organisation rend difficile son appropriation efficace par les usagers du système de santé.
*
* *
Après une présentation d’ensemble de l’organisation actuelle de la permanence des soins, dont les dépenses connaissent une évolution préoccupante dans un contexte caractérisé par des disparités importantes (partie I), le rapport propose des voies et moyens susceptibles d’améliorer significativement la situation en visant à mieux identifier, mieux coordonner et rendre plus accessible l’offre de soins durant les périodes de permanence (partie II).
*
* *
I. UNE ORGANISATION MARQUÉE PAR DE MULTIPLES INSUFFISANCES
La notion de permanence des soins est régulièrement utilisée bien qu’elle ne fasse l’objet d’aucune définition dans les textes. Dans ses recommandations de bonne pratique, la Haute Autorité de santé définit la permanence des soins comme « une organisation mise en place par des professionnels de santé afin de répondre par des moyens structurés, adaptés et régulés, aux demandes de soins non programmés exprimées par un patient. Elle couvre les plages horaires comprises en dehors des horaires d’ouverture des cabinets libéraux et en l’absence d’un médecin traitant ».
Érigée en mission de service public par la loi n° 2009-879 du 21 juillet 2009 portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires (HPST), la permanence des soins peut être assurée soit directement par les établissements de santé, soit par des médecins libéraux en collaboration avec les établissements de santé. Dans le premier cas, il s’agit de la permanence des soins en établissements de santé (PDES), dans le second, de la permanence des soins ambulatoires (PDSA).
La PDES, consacrée par l’article L. 6112-1 du code de la santé publique, peut être définie comme l’accueil et la prise en charge de patients nécessitant des soins non programmés, dans le cadre de la médecine, de la chirurgie et de l’obstétrique (MCO). Elle englobe également l’organisation et l’indemnisation de la permanence médicale au sein des structures de médecine d’urgence des établissements.
La PDSA, prévue par l’article L. 6314-1 du code de la santé publique, concerne la prise en charge des soins non programmés, ne relevant pas d’urgences vitales, pendant les périodes de fermeture des cabinets médicaux (nuit, week-end et jours fériés).
La PDSA est assurée, en collaboration avec les établissements de santé, par des médecins de garde et d’astreinte exerçant dans des cabinets, conventionnés ou non, dans des centres de santé, ou appartenant à des associations de permanence des soins (5). Elle couvre les plages horaires en dehors des heures d’ouverture des cabinets libéraux et des centres de santé, la nuit, le week-end, les jours fériés et pendant certains ponts.
Cette organisation s’est progressivement mise en place depuis l’abandon de l’obligation de garde opéré en 2002. Au système traditionnel, reposant sur une obligation déontologique individuelle (6) s’est substitué un système hybride : le socle de la PDSA repose, depuis 2002, sur une obligation collective reposant sur le volontariat individuel des médecins (7).
Elle repose aussi sur un préalable nécessaire et indispensable : la régulation médicale des appels adressés soit au Centre 15 (8), soit à la plateforme téléphonique d’une association de permanence des soins.
Sa mise en place a été laborieuse et progressive. Avec la loi du 21 juillet 2009 précitée, les agences régionales de santé se sont fortement impliquées dans l’amélioration de l’existant, en procédant notamment aux nécessaires restructurations des territoires de soins, concentrant les efforts sur la régulation médicale et élaborant les cahiers des charges de la permanence des soins.
Malgré l’amélioration de l’existant, l’organisation de la permanence des soins reste perfectible. Si l’implication des ARS (agences régionales de santé) doit être soulignée, il n’en demeure pas moins que de sérieux obstacles contrarient l’accès aux soins durant les heures de la PDSA, c’est-à-dire les heures de fermeture des cabinets médicaux.
Dans leur immense majorité, les ARS doivent composer avec les contraintes de démographie médicale, d’érosion du volontariat, ou encore de multiplicités des acteurs.
Par ailleurs, l’enveloppe consacrée au financement de la PDSA doit également être mieux maîtrisée et davantage orientée selon une vision dynamique, en vue d’améliorer l’existant.
Surtout, votre rapporteure déplore les entorses au principe d’égal accès aux soins dont la mise en œuvre se heurte à des disparités territoriales, ainsi que la persistance d’inégalités sociales.
A. LA DÉLICATE MISE EN ŒUVRE DE LA PDSA
1. Un pilotage défaillant malgré l’implication des ARS
L’organisation actuelle de la PDSA découle de la loi du 21 juillet 2009 dont les modalités ont été précisées par le décret du 13 juillet 2010 (9). L’objectif était d’améliorer la qualité de la PDSA en réunissant sous l’autorité unique des ARS l’organisation et le financement du dispositif. Si les ARS se sont indéniablement saisies de ces outils, leur organisation se heurte toutefois à des obstacles.
a. L’organisation repose sur la mise en place d’un cahier des charges
Aux termes de l’article L. 1435-5 du code de la santé publique, il revient aux agences régionales de santé d’organiser la mission de service public de permanence des soins dont les modalités sont élaborées en fonction des besoins de la population et de l’organisation des médecins. En effet, la PDSA doit, selon les textes en vigueur, être mise en œuvre en association avec les représentants des professionnels de santé, dont l’ordre des médecins.
Les principes d’organisation de la permanence des soins font l’objet d’un cahier des charges régional arrêté par le directeur général de l’agence régionale de santé dans le respect des objectifs fixés par le schéma régional d’organisation des soins.
Aux termes de l’article R. 6315-6 du code de la santé publique, ce cahier des charges régional décrit « l’organisation générale de l’offre de soins assurant la prise en charge des demandes de soins non programmés et mentionne les lieux fixes de consultation ». Il précise également l’organisation de la régulation des appels et les conditions d’organisation des territoires de permanence des soins afférentes à chaque département. Ainsi, dans chaque secteur ou territoire de permanence des soins, un tableau nominatif des médecins de permanence est établi, en lien avec le conseil départemental de l’ordre des médecins, pour une durée minimale de trois mois, sur la base du volontariat.
Le cahier des charges régional définit les indicateurs de suivi, ainsi que les conditions d’évaluation du fonctionnement de la permanence de soins. Il précise les modalités de recueil et de suivi des incidents relatifs à l’organisation et au fonctionnement de la permanence des soins.
L’arrêté fixant le cahier des charges régional est pris après avis du comité de l’aide médicale urgente, de la permanence des soins et des transports sanitaires (CODAMUPS-TS), de la commission spécialisée dans l’organisation des soins de la conférence régionale de la santé et de l’autonomie et de l’union régionale des professionnels de santé représentant les médecins.
Les conditions d’organisation mentionnées sont soumises pour avis au conseil départemental de l’ordre des médecins et au préfet de département ou, à Paris, au préfet de police.
Il est encore trop tôt pour établir une véritable évaluation ou même un bilan intermédiaire des effets de la mise en place des cahiers des charges régionaux. Votre rapporteure souligne toutefois que toutes les ARS se sont impliquées dans leur élaboration si bien qu’à l’heure actuelle, toutes les agences ont adopté ce document. La dernière à l’avoir fait est l’ARS de Corse dont le cahier des charges est entré en vigueur au 1er juillet 2013 (10).
Leur contenu, essentiellement descriptif, varie d’une région à l’autre et reste très orienté vers l’ajustement des territoires de garde aux moyens existants. Votre rapporteure note cependant que certains des cahiers des charges ont été élaborés avec l’intention de provoquer une dynamique de changement. Ils ont alors constitué le réceptacle de la mise en place d’expérimentations ou d’innovations organisationnelles.
b. Un financement au travers des fonds d’intervention régionaux (FIR)
Le financement de la permanence des soins relève pour partie de décisions de la seule ARS, et pour une autre du champ conventionnel.
L’article L. 1435-8 du code de la santé publique dispose ainsi que le financement des actions, des expérimentations et des structures relatives à la permanence des soins relève, sur décision des agences régionales de santé, d’un fonds d’intervention régional (FIR).
Ce fonds, dont la traçabilité est assurée par l’identification d’un sous-objectif spécifique (11) au sein de l’ONDAM, prend notamment en charge :
– la rémunération forfaitaire des médecins participant à la permanence des soins. Afin d’améliorer l’efficience pour la population et l’attractivité pour les médecins, l’ARS est compétente pour déterminer la rémunération spécifique des professionnels de santé pour leur participation à la permanence des soins. L’article R. 6315-6 du code de la santé publique dispose ainsi que « le cahier des charges précise la rémunération forfaitaire des personnes participant aux gardes de permanence des soins ambulatoires et à la régulation médicale téléphonique ». Cette rémunération forfaitaire peut varier en fonction des sujétions et des contraintes géographiques respectives, dans les limites fixées par la voie réglementaire (150 euros minimum pour une garde de 12 heures et 70 euros par heure de régulation) ;
– les actions ou structures qui concourent à l’amélioration de la permanence des soins ambulatoires, en particulier les maisons de garde ;
– la permanence des soins en établissement de santé et, pour les établissements de santé mentionnés au d de l’article L. 162-22-6 du code de la sécurité sociale (12), la rémunération du médecin libéral qui exerce une spécialité médicale répertoriée dans le contrat pluriannuel d’objectifs et de moyens conclu entre cet établissement et l’ARS.
Cette mesure, mise en œuvre depuis le 1er mars 2012, concrétise le basculement du financement de la PDSA vers une enveloppe fermée et fongible regroupant des crédits jusqu’alors cloisonnés.
Toutefois, les majorations spécifiques aux tarifs des consultations ou des visites, les forfaits de garde des pharmacies, le tarif des transports ou les honoraires d’exécution d’ordonnance relèvent du champ conventionnel ou de textes réglementaires nationaux, leur financement étant assuré par l’assurance maladie.
c. Les carences de la concertation locale
Les représentants des syndicats de médecin, auditionnés par votre rapporteure, considèrent de manière globale que l’organisation de la permanence des soins est opérationnelle. Ils n’en estiment pas moins que des améliorations doivent pouvoir être apportées.
Pour l’élaboration des cahiers des charges, l’enquête menée par le CNOM (13) révèle que 60 % des conseils départementaux ont été sollicités en 2014 au travers de contacts directs avec les ARS, ces contacts pouvant être aussi bien formels (réunion d’instances de suivi et de concertation) que non programmés. Le CNOM souligne en revanche que d’autres conseils départementaux se plaignent de la quasi-inexistence des contacts alors que la réglementation prévoit l’association de ces conseils à l’élaboration du cahier des charges et de ses déclinaisons départementales. En résumé, les ARS ont adopté des pratiques diverses d’association des conseils départementaux de l’ordre des médecins allant d’un « partenariat effectif à une simple information ».
Ces constats sont, à certains égards, partagés par les syndicats de médecins. À leurs yeux, le comité départemental de l’aide médicale urgente, de la permanence des soins et des transports sanitaires (CODAMUPS-TS) constitue une réussite institutionnelle ayant favorisé le rapprochement et le dialogue entre les secteurs ambulatoire et hospitaliers sous la houlette des agences régionales de santé. L’instauration de ces instances a permis de parvenir à une organisation territoriale pertinente, notamment avec la diminution du nombre de secteurs de garde.
Dans chaque département, il existe un CODAMUPS-TS. Cette instance consultative est coprésidée par le préfet de département et le directeur général de l’ARS ou leur représentant respectif. Le secrétariat du comité est assuré par l’ARS.
Le comité comprend, en son sein, deux sous-comités chargés de donner des avis avant toute prise de décision définitive : le sous-comité médical qui réunit l’ensemble des médecins siégeant au CODAMUPS-TS et le sous-comité des transports sanitaires qui traite des affaires relatives aux ambulances (agrément des sociétés et sanctions – pouvant aller jusqu’au retrait d’agrément – en cas de dysfonctionnement).
La loi portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires a transféré au directeur général de l’agence régionale de santé les compétences du préfet de département en matière d’organisation du dispositif de permanence des soins et d’agrément des transports sanitaires. Le décret du 13 juillet 2010 (14) en tire les conséquences et, sans modifier substantiellement leur rôle, place les CODAMUPS-TS sous la présidence partagée du directeur général de l’ARS et du préfet de département. Leur composition a été modifiée afin de tenir compte de la fusion par la loi du 21 juillet 2009 de certains organismes publics au sein des agences régionales de santé et de la création des nouvelles instances de représentation professionnelle que sont les unions régionales des professionnels de santé (URPS).
Enfin, il était nécessaire d’adapter leur rôle à la nouvelle gouvernance mise en place par la loi, en veillant notamment à la bonne coordination de leurs actions de concertation et d’évaluation avec les lignes stratégiques régionales définies par l’ARS en matière d’organisation de l’aide médicale urgente, de la permanence des soins et des transports sanitaires dans ces matières.
Les CODAMUPS-TS constituent à cet égard des instances de concertation proches des professionnels et des préoccupations du terrain. L’échelon départemental demeure pertinent au regard notamment de l’organisation des conseils de l’ordre des médecins, des associations du transport sanitaire urgent ainsi que de la structuration des services d’incendie et de secours. C’est pourquoi les comités sont chargés d’évaluer chaque année l’organisation de la permanence des soins et de proposer les modifications qu’ils jugent souhaitables dans le cadre du cahier des charges régional arrêté par le directeur général de l’agence régionale de santé.
Le comité départemental de l’aide médicale urgente, de la permanence des soins
et des transports sanitaires (CODAMUPS-TS)
Dans chaque département, il existe un comité départemental de l’aide médicale urgente, de la permanence des soins et des transports sanitaires régi par les articles R. 6313-1 à R. 6313-6 du code de la santé publique.
Missions du comité
Au terme de l’article R. 6313-1, le CODAMUPS-TS « veille à la qualité de la distribution de l’aide médicale urgente, à l’organisation de la permanence des soins et à son ajustement aux besoins de la population dans le respect du cahier des charges régional défini à l’article R. 6315-6. » et « s’assure de la coopération des personnes physiques et morales participant à l’aide médicale urgente, au dispositif de la permanence des soins et aux transports sanitaires ».
Composition du comité
Les membres du comité, nommés par arrêté conjoint du préfet et du directeur général de l’ARS, sont :
– le préfet ;
– le directeur général de l’ARS ;
– des représentants des collectivités territoriales ;
– des partenaires de l’aide médicale urgente (un médecin responsable de service d’aide médicale urgente, médecin responsable de structure mobile d’urgence et de réanimation dans le département, un directeur d’établissement public de santé doté de moyens mobiles de secours et de soins d’urgence, président du conseil d’administration du service d’incendie et de secours, directeur départemental du service d’incendie et de secours, etc.) ;
– des membres nommés sur proposition des organismes qu’ils représentent (ordre des médecins, l’union régionale des professionnels de santé représentant les médecins, associations de permanence de soins, représentants des transports sanitaires, des pharmaciens, des chirurgiens-dentistes) ;
– un représentant des associations d’usagers.
Cette instance consultative est coprésidée par le préfet de département et le directeur général de l’agence régionale de santé ou leur représentant respectif. Le secrétariat du comité est assuré par l’agence régionale de santé (ARS). Chaque comité est réuni au moins une fois par an par ses présidents ou à la demande d’au moins la moitié de ses membres.
Organisation en sous-comités
Le comité dispose, en son sein, de deux sous-comités :
– le sous-comité médical qui réunit l’ensemble des médecins siégeant au CODAMUPS-TS, qui a pour mission d’évaluer chaque année l’organisation de la permanence des soins et propose les modifications qu’il juge souhaitables dans le cadre du cahier des charges régionales arrêté par le directeur général de l’agence régionale de santé ;
– le sous-comité des transports sanitaires (agrément des sociétés et sanctions – pouvant aller jusqu’au retrait d’agrément – en cas de dysfonctionnement).
Leur rôle s’est toutefois sensiblement amenuisé avec la mise en place des cahiers des charges régionaux par les ARS.
L’organisation territoriale de la PDSA étant désormais appréciée au niveau régional, la tendance actuelle confine les CODAMUPS-TS à un rôle de chambre d’enregistrement. Certains syndicats de médecins ont estimé que l’évolution de cette instance était regrettable et qu’elle devrait rester un lieu de débat où les médecins doivent continuer à jouer un rôle prépondérant.
Enfin, l’organisation des territoires de santé placés sous l’égide de l’ARS ne recoupe plus celle des départements, ce qui peut occasionner des divergences entre acteurs. Alors que les pompiers sont organisés selon l’échelon départemental, les acteurs sont structurés selon une logique différente, celle des territoires de santé. Il conviendrait à tout le moins de faire évoluer les instances de concertation selon l’évolution de ces territoires, notamment dans le cadre de la PDSA.
Le Dr Jean-Yves Grall, directeur général de l’ARS du Nord-Pas-de-Calais, estime à cet égard que les CODAMUPS-TS devraient avoir pour mission de simplifier le dispositif de la PDSA et de faire évoluer le devenir de la permanence de soin via un comité de pilotage restreint (composé du représentant de l’État, de l’ARS et des principaux acteurs de santé).
Votre rapporteure voudrait toutefois nuancer les critiques formulées au cours des auditions. En effet, le fonctionnement des CODAMUPS-TS dépend beaucoup des réalités locales et des modalités de la concertation entre professionnels de santé et autorités sanitaires décisionnaires.
d. Les objectifs de la PDSA manquent de clarté
Les représentants des médecins regrettent, qu’à ce jour, aucun objectif n’ait été assigné à la permanence des soins. À titre de comparaison, l’amélioration de l’accès aux soins, qui était un des engagements de campagne de l’actuel Président de la République, fait aujourd’hui l’objet d’une ligne directrice (15) prévoyant qu’aucun concitoyen ne doive se trouver à plus de trente minutes d’un service d’urgences.
Pour le Conseil national de l’ordre des médecins (CNOM), il devrait en être de même pour l’organisation de la permanence des soins s’agissant, par exemple, de la disponibilité d’un nombre suffisant de médecins effecteurs ou encore de la plage horaire dédiée à cette permanence. La définition d’un objectif faciliterait ainsi une certaine homogénéisation de la permanence des soins sur l’ensemble du territoire.
Par ailleurs, la permanence des soins sert trop souvent de variable d’ajustement pour compenser l’absence d’organisation ou la désorganisation d’autres systèmes et finit par peser sur l’efficience de l’organisation.
L’articulation entre PDSA et urgences hospitalières n’est pas clairement déterminée, ce qui incite le CNOM à dénoncer un double langage. Il a ainsi souvent été répété que l’organisation de la permanence des soins permettrait de limiter voire de diminuer l’afflux de patients aux urgences des hôpitaux, dont ce n’est pas l’objectif principal. Dans le même temps, la singularité de la tarification des urgences de l’activité hospitalière pousserait à un accroissement de l’activité des services d’urgence dans le créneau d’actes qui devraient être traités par la médecine de ville. C’est notamment ce que souligne la Cour des comptes dans ses travaux récents portant sur la permanence des soins (16). Cette situation ne contribue pas à clarifier les termes du débat.
L’organisation d’une garde spécifique pour les actes médico-administratifs, tels que les examens de garde à vue et les certificats de décès, reste également difficile à mettre en œuvre ainsi que le relève l’enquête du CNOM sur la permanence des soins (17).
L’absence d’organisation spécifique pour ces deux activités nuit à la bonne organisation de la permanence des soins, notamment en nuit profonde (18) et constitue un sujet de mécontentement dans nombre de départements, d’autant que les positions successivement adoptées sur l’intégration ou non de ces actes dans le cadre de la permanence des soins sont fluctuantes.
2. Une obligation collective dépendante du volontariat individuel
● La PDSA a connu une évolution majeure ces dernières années, à la suite notamment du mouvement de refus des gardes au cours des années 2001-2002. Ainsi que le rappelle le rapport de la Cour des comptes (19), les raisons de ce changement sont à rechercher « dans l’explosion de la demande de soins, l’inégalité entre médecins généralistes, sur qui la garde, non rémunérée, reposait de fait exclusivement, et médecins spécialistes, les différences de situation entre les villes et les campagnes et l’aspiration, chez les nouvelles générations de médecins, à moins de contraintes ».
Le socle de la PDSA repose, depuis cette date, sur une obligation collective fondée sur le volontariat individuel des médecins dont la portée est notamment précisée par l’article 77 du code de déontologie médicale, codifié à l’article R. 4127-77 du code de la santé publique et disposant que : « il est du devoir du médecin de participer à la permanence des soins dans le cadre des lois et des règlements qui l’organisent ». Les commentaires associés à cet article (20) illustrent parfaitement ce changement de paradigme. Il est notamment indiqué que « la modification du code de déontologie médicale en 2003 traduit la place que prend l’État pour garantir l’accès aux soins qui ne saurait relever des seules initiatives individuelles ». Les médecins participent à une organisation dont les règles sont fixées par l’État en lien avec les instances professionnelles.
La permanence est ainsi assurée, en collaboration avec les établissements de santé par :
– les médecins mentionnés à l’article L. 162-5 du code de la sécurité sociale dans le cadre de leur activité libérale, c’est-à-dire les médecins conventionnés ;
– les médecins mentionnés à l’article L. 162-5-10 du même code, c’est-à-dire les médecins non conventionnés ;
– les médecins mentionnés à l’article L. 162-32-1 dudit code, c’est-à-dire les médecins exerçant dans les centres de santé.
Le même article L. 6314-1 dispose enfin que « tout autre médecin ayant conservé une pratique clinique a vocation à y concourir ». Enfin, l’article R. 6315-4 du code de la santé publique prévoit que « les obligations ou engagements pris par le médecin titulaire dans le cadre de la permanence des soins sont assurés par le médecin qui le remplace ».
● La réglementation propre à l’organisation de la permanence des soins en médecine ambulatoire confie au conseil départemental de l’ordre des médecins la mission de prendre les décisions en matière d’exemption dont le champ est précisé par l’article R. 6315-4 du code de la santé publique. Elles tiennent ainsi compte de l’âge, de l’état de santé et éventuellement des conditions d’exercice de certains médecins.
En pratique, chaque demande d’exemption, transmise par le médecin concerné, est examinée par le conseil départemental dont il dépend. Les autorisations d’exemption peuvent être définitives ou limitées dans le temps. En fonction de la situation de l’intéressé, des aménagements peuvent être proposés comme la réduction du nombre de garde ou encore l’exemption de la garde de terrain au profit d’une participation à la régulation médicale téléphonique.
En pratique, chaque demande d’exemption, transmise par le médecin concerné, est examinée par le Conseil départemental dont il dépend. Les autorisations d’exemption peuvent être soit définitives, soit limitées dans le temps. En fonction de la situation, des aménagements peuvent aussi être proposés comme la réduction du nombre de gardes, l’exemption de la garde de terrain sans exclure la participation à la régulation.
● Ajoutons que la permanence des soins fait coexister des médecins de garde et d’astreinte exerçant dans ces cabinets et centres avec des médecins appartenant à des associations de permanence des soins, la plus connue d’entre elles étant « SOS médecins ».
S’agissant de « SOS médecins », on dénombre 64 associations réparties sur le territoire (métropole et outre-mer) exerçant leur activité 24 heures sur 24, 365 jours par an et rassemblant plus de 1 000 médecins.
« SOS médecins » est ainsi le premier réseau d’urgence et de permanence de soins en France. Les médecins qui choisissent ce type d’exercice le font à titre exclusif et sont souvent d’anciens praticiens des SAMU, comme à Saint-Quentin où une association vient de se créer.
Au cours de son audition par la mission d’information, la fédération des associations « SOS médecins » a ainsi précisé qu’elle assurait 80 % de la couverture libérale de permanence de soins en milieu urbain et péri-urbain et 60 % des actes réalisés la nuit, le samedi après-midi, le dimanche et les jours fériés. C’est ainsi que les praticiens de cette structure réalisent dans les zones couvertes par leur association, la plupart des décisions d’envoi d’un médecin à domicile, prises par les SAMU et nécessitant un avis médical rapide.
Dans les zones périurbaines, l’activité de « SOS médecins » est substantielle. C’est notamment le cas de la ville de Sens, qui compte 40 000 habitants, mais où l’association intervient pour un bassin de population de 100 000 personnes. Par ailleurs, certains lieux de consultations fixes ont été ouverts pour pallier les carences de médecins généralistes libéraux, la fédération s’appuyant toujours sur les initiatives locales pour créer une nouvelle association et permettre de renouveler l’offre de soins.
La fédération a par ailleurs souligné sa réelle fonction d’utilité sociale, arguant notamment du fait que la patientèle est formée pour 25 à 30 % de titulaires de la couverture maladie universelle (CMU) ou de l’aide médicale de l’État (AME), pour 40 % d’enfants et pour 25 % de personnes âgées en établissement d’hébergement pour personnes âgées dépendantes (EHPAD) ou à domicile.
CARTE D’IMPLANTATION DES ASSOCIATIONS RELEVANT DE « SOS MÉDECINS »
Source : site internet de l’association « SOS médecins ».
Le volontariat connaît une érosion tendancielle sur la période passée.
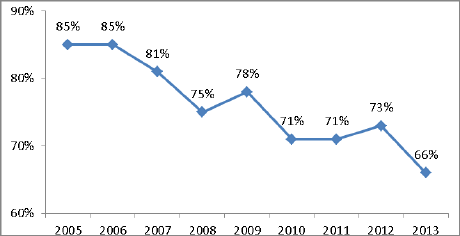
Selon la dernière enquête précitée du Conseil national de l’ordre des médecins portant sur la permanence des soins (21), le pourcentage des volontaires en 2013 ne reste supérieur à 60 % que dans les deux tiers des départements alors que c’était le cas dans 73 % des départements en 2012.
Un sursaut s’était produit entre 2011 et 2012, qui permettait d’espérer un arrêt de l’érosion. La dernière enquête ne permet pas de le confirmer. Cette diminution préoccupante s’inscrit dans un contexte d’érosion régulière de l’engagement des médecins généralistes à telle enseigne que le conseil de l’ordre qualifie cette baisse d’« inquiétante pour l’avenir ».
ÉVOLUTION ANNUELLE (2005-2013) DE LA PROPORTION DES DÉPARTEMENTS POUR LESQUELS LE POURCENTAGE DES VOLONTAIRES EST SUPÉRIEUR À 60 %
Source : Conseil national de l’ordre des médecins, enquêtes sur l’état des lieux de la permanence des soins en médecine générale, 2006 à 2014.
Plusieurs facteurs contribuent à expliquer cette diminution.
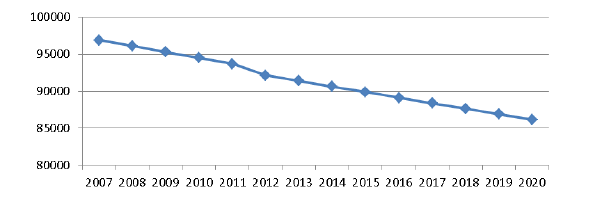
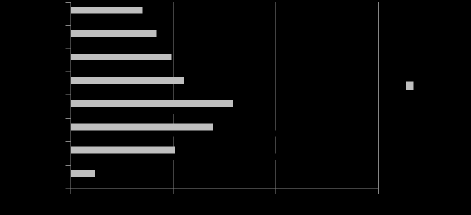
Elle découle tout d’abord de la démographie propre à la population des médecins généralistes, dont la courbe d’évolution accuse un tassement. Le dernier Atlas de la démographie médicale présente une baisse de 6,5 % du nombre de médecins généralistes entre 2007 et 2017 (22), étant entendu que cette évolution devrait se poursuivre dans les années à venir. En 2020, le nombre de généralistes devrait se situer aux alentours de 86 000 contre près de 90 600 en 2014, compte tenu de la structure de la pyramide des âges de cette population. Comme le représente la pyramide des âges ci-après, les médecins âgés entre 55 et 64 ans représentent, au 1er janvier 2014, 40 % des effectifs contre 6 % pour les moins de 34 ans !
EFFECTIFS DES MÉDECINS GÉNÉRALISTES – BILAN ET PERSPECTIVES (HORIZON 2020)
Source : Conseil national de l’ordre des médecins, atlas de la démographie médicale en France, situation au 1er janvier 2014, page 25.
PYRAMIDE DES ȂGES DES MÉDECINS GÉNÉRALISTES
Source : Conseil national de l’ordre des médecins, atlas de la démographie médicale en France, situation au 1er janvier 2014, page 194.
Comme pour l’ensemble de la population, la recherche d’une meilleure qualité de vie expliquerait la désaffection constatée pour le volontariat. L’installation dans des zones peu densément peuplées attire peu les nouvelles générations de médecins plus sensibles à la conciliation entre la vie professionnelle et la vie familiale ou à l’enjeu du maintien de l’activité professionnelle du conjoint. De fait, les médecins encore en exercice dans les régions peu peuplées sont des médecins souvent âgés et dont le cabinet n’est pas repris faute de nouvelle installation.
Les facteurs sont également propres à l’organisation de la permanence des soins. Ainsi l’ordre des médecins souligne la reconnaissance encore insuffisante de la mission de service public qui est accomplie par les médecins. La rationalisation des territoires de garde, induite par la baisse continue du volontariat entraînerait également une certaine désaffection. La dernière enquête de l’ordre des médecins souligne la moindre implication résultant de la définition des territoires de garde, « déconnectés des relations professionnelles et confraternelles de proximité ». Les ARS ont en effet mené un travail de rationalisation du nombre de territoires. Cet effort de regroupement a permis de faire passer leur nombre de 2 834 en 2005 à 1 764 en 2013.
ÉVOLUTION ANNUELLE (2005-2013) DU NOMBRE DE TERRITOIRES DE GARDE
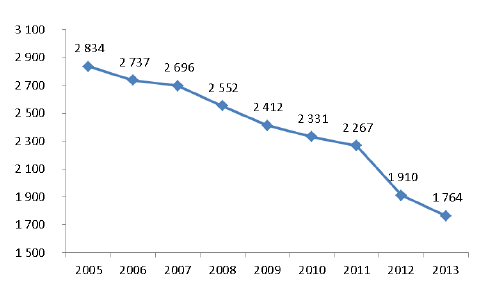
Source : Conseil national de l’ordre des médecins, enquêtes sur l’état des lieux de la permanence des soins en médecine générale, 2006 à 2014.
Cette tendance lourde, observée depuis la mise en place du volontariat, n’a pu être enrayée par aucune des mesures prises pour alléger les astreintes.
Ainsi, la règle conventionnelle « un secteur = un effecteur = un forfait » n’a pas été reconduite par la loi du 21 juillet 2009. Le cahier des charges régional peut indiquer, pour un territoire de permanence des soins, l’intervention d’un ou plusieurs effecteurs et un forfait pour chacun d’entre eux. Il est désormais possible de définir le nombre d’effecteurs en fonction des besoins de soins constatés, de la taille du territoire et des modalités de permanence retenues. Cette souplesse accordée aux ARS a permis de mieux structurer le maillage des territoires de permanences.
Parmi ces mesures, il convient de citer également la définition de sites fixes dédiés à la PDSA, dont l’évolution témoigne tant des efforts de rationalisation que de l’intérêt grandissant pour un exercice regroupé des professions médicales.
Lieux identifiés par le cahier des charges régional, les sites dédiés à la PDSA ont ainsi augmenté d’environ 10 % sur le plan national entre 2012 et 2013. On dénombre aujourd’hui ainsi 407 sites, soit 40 % de plus qu’en 2008.
Selon l’enquête conduite par le conseil national de l’ordre des médecins, « 42 points fixes implantés dans 22 départements sont tenus par des associations de type SOS médecins, ou exceptionnellement par des cabinets de médecins généralistes identifiés par le cahier des charges régional comme des lieux fixes et pérennes d’effection (23) ».
Les autres points fixes sont implantés dans des sites propres dédiés à cette activité mais aussi au sein d’établissements de santé publics ou privés, d’EHPAD, ou dans des maisons de santé pluridisciplinaires.
ÉVOLUTION DU NOMBRE DE SITES DÉDIÉS À LA PERMANENCE DES SOINS
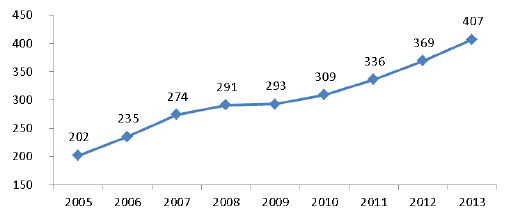
Source : Conseil national de l’ordre des médecins, enquêtes sur l’état des lieux de la permanence des soins en médecine générale, 2006 à 2014.
● Les difficultés observées dans le cadre de la permanence des soins ambulatoire ne se rencontrent pas pour d’autres professions médicales ou paramédicales dont le système de garde repose sur une obligation déontologique ou légale. Il en est ainsi des chirurgiens-dentistes, des masseurs-kinésithérapeutes et des pharmaciens. À la différence de la médecine générale, ces professions ont adopté ou maintenu une organisation de la permanence fondée sur une obligation individuelle. On notera toutefois que ces professions ne sont pas caractérisées par les mêmes spécificités démographiques.
– S’agissant des chirurgiens-dentistes, l’article R. 4127-245 du code de la santé publique dispose qu’il « est du devoir de tout chirurgien-dentiste de prêter son concours aux mesures prises en vue d’assurer la permanence des soins et la protection de la santé. Sa participation au service de garde est obligatoire. Toutefois, des exemptions peuvent être accordées par le conseil départemental de l’Ordre, compte tenu de l’âge, de l’état de santé et, éventuellement, de la spécialisation du praticien ». En cas de refus de se soumettre à l’obligation de garde, le praticien est traduit devant la juridiction disciplinaire de l’Ordre. La répartition des gardes par secteur est définie par le Conseil de l’Ordre.
L’avenant n° 2 à la convention nationale organisant les rapports entre les chirurgiens-dentistes et l’assurance maladie, signé le 16 avril 2012 (24), stipule que la participation du chirurgien-dentiste au dispositif de permanence des soins dentaires est formalisée par une inscription nominative sur le tableau départemental de garde et par une intervention régulée.
Selon une enquête de novembre 2010, tous les départements disposent d’un service de garde. 97 conseils départementaux organisent des gardes seuls, deux services départementaux organisent des gardes en lien avec les syndicats et un conseil départemental propose des gardes gérées par les services préfectoraux. Les gardes ont lieu tous les dimanches et les jours fériés. Les créneaux de gardes vont de 9 heures à 13 heures sauf dans certains cas où elles finissent à 17 heures.
Dans les faits, l’organisation est peu contraignante, la fréquence des gardes pour les praticiens variant de 9 mois à 2 ans : dans le Tarn, les gardes sont environ tous les 18 mois et en Lozère seulement tous les 2 ans.
En termes de fréquentation, 5 à 15 patients sont reçus par garde généralement pour des abcès, pulpites ou des urgences esthétiques.
Le système de garde fonctionne bien dans son ensemble, à l’exception de Paris au mois d’août, période durant laquelle la quasi-totalité des praticiens sont en vacances : il faut donc alors s’adresser à un hôpital.
L’article R. 4321-120 du code de la santé publique évoque la participation des masseurs-kinésithérapeutes à la permanence des soins. Toutefois, aucun autre dispositif n’étant venu préciser son contenu, la profession n’est pas tenue d’organiser un véritable système de gardes.
En revanche, la profession a une longue pratique de l’organisation de permanences pour prendre en charge la kinésithérapie respiratoire pour les affections pulmonaires et en premier lieu les bronchiolites des enfants. Ces permanences prennent aussi en charge les patients atteints de mucoviscidose et certaines formes de pathologies chroniques très lourdes comme la rééducation quotidienne des paraplégiques. Pour les maladies chroniques, il s’agit plutôt d’assurer la continuité des soins puisque ces patients ont des soins au long cours tout à fait programmés, à la différence des jeunes enfants atteints d’infections pulmonaires.
Les épisodes épidémiques de bronchiolites touchent un nombre important de jeunes enfants, estimé à 46 000 pour chaque période hivernale. Certains professionnels interviennent même dans les crèches pour éviter le déplacement des enfants. Une coopération étroite s’est établie entre les services hospitaliers et les masseurs afin de désengorger les services d’urgence qui ne sont pas outillés pour des séances de kinésithérapie respiratoire. Une fiche de transmission est remplie pour chaque jeune patient afin de faire le lien entre son pédiatre et le service hospitalier qui l’adresse. L’enjeu financier n’est pas négligeable quand on sait qu’un passage aux urgences coûte en moyenne 960 euros contre 25 euros pour une séance de kinésithérapie respiratoire.
Dans certaines régions, les ARS organisent ce réseau de prise en charge de la bronchiolite mais par endroits, il est totalement mis en place par la profession.
– Quant aux pharmaciens, l’organisation de leurs gardes est assurée par l’intervention de leurs syndicats.
Un service de garde est ainsi organisé pour répondre aux besoins du public en dehors des jours d’ouverture généralement pratiqués par les officines dans une zone déterminée. L’article L. 5125-22 du code de la santé publique dispose que toutes les pharmacies d’officine de la zone considérée sont tenues de participer à ces services, sauf décision contraire prise par arrêté du directeur général de l’agence régionale de santé après avis des organisations représentatives de la profession dans le département.
L’article 18 de la convention nationale entre l’assurance maladie et les pharmaciens prévoit certaines dispositions à ce sujet (25). Il prévoit que le nombre de secteurs de garde, pour lesquels la permanence pharmaceutique conventionnelle est financée, est fixé dans la limite de 1 150 pour la nuit et de 1 450 les week-ends et jours fériés. L’article 19 précise le montant du financement conventionnel des astreintes, à savoir 150 euros pour la nuit, la journée du dimanche et les jours fériés, et le montant de 8 euros par ordonnance la nuit de 20 heures à 8 heures du matin.
Les organisations syndicales représentatives communiquent à la caisse primaire la liste des secteurs de garde, avec le nom des pharmacies situées dans chaque secteur.
3. Une organisation de la régulation téléphonique perfectible
L’organisation de la PDSA repose sur le principe d’une régulation téléphonique préalable. Votre rapporteure tient à souligner que des efforts significatifs ont été réalisés en la matière tout en estimant qu’une marge de progression demeure possible pour améliorer encore la qualité du dispositif.
a. Principes de la régulation médicale préalable
L’accès à la permanence des soins fait l’objet d’une régulation téléphonique préalable qui consiste en un acte médical pratiqué au téléphone. L’organisation de la régulation de la PDSA fait en l’espèce l’objet d’un volet au sein du cahier des charges établi par l’ARS.
La régulation prend appui sur des plateformes téléphoniques existantes, celles des centres 15, mais s’en distingue. Elle ne doit pas être confondue avec l’aide médicale urgente qui relève d’un autre dispositif de prise en charge.
Il convient tout d’abord de souligner que la régulation médicale est un acte médical individuel visant à trouver la réponse optimale à un problème de santé.
Définition de la régulation médicale
« La régulation médicale est un acte médical pratiqué au téléphone (ou au moyen de tout autre dispositif de télécommunication) par un médecin régulateur.
L’acte médical est une décision médicale qui implique la responsabilité individuelle du médecin.
Cette décision s’appuie sur l’ensemble des éléments dont dispose le médecin. Sa finalité est d’apporter au patient le juste soin et de ne pas lui faire perdre de chance.
La régulation médicale assure une écoute et une réponse permanente dans un centre d’appels dédié aux urgences médicales et/ou aux demandes de soins non programmées. La régulation médicale a pour but de déterminer et de déclencher dans les meilleurs délais la réponse médicale adaptée à chaque situation.
L’acte de régulation médicale s’inscrit dans un contrat de soins avec l’appelant et/ou le patient.
La demande peut provenir du patient lui-même ou d’un tiers se trouvant aux côtés du patient ou parfois à distance.
L’acte de régulation médicale repose, chaque fois que cela est possible, sur un entretien singulier entre le médecin et le patient lui-même. À défaut, il s’appuie sur un entretien entre le médecin et une personne aux côtés du patient.
La régulation médicale a aussi pour mission de :
– s’assurer de la disponibilité des moyens d’hospitalisation publics ou privés adaptés à l’état du patient, en respectant le libre choix de la personne ;
– préparer son accueil dans l’établissement choisi ;
– organiser le cas échéant le transport vers l’établissement public ou privé en faisant appel à un service public ou une entreprise privée de transport sanitaire ;
– veiller à l’admission du patient ».
Source : Haute autorité de santé, « modalités de prise en charge d’un appel de demande de soins non programmés dans le cadre de la régulation médicale », Recommandations de bonne pratique, mars 2011.
Dans le cas particulier de la permanence des soins, le rôle du médecin chargé de la régulation médicale, autrement appelé « régulateur », consiste à apporter au patient une réponse adaptée à sa situation. À cet égard, il peut :
– délivrer un conseil médical ;
– demander l’intervention du médecin de permanence, encore appelé « effecteur » ;
– opérer le basculement du patient vers l’aide médicale urgente en cas d’urgence vitale avec renvoi vers les services des urgences par moyen de transport adapté (ambulance ou pompiers le cas échéant) ;
– autoriser le déclenchement d’une équipe de service mobile d’urgence et de réanimation (SMUR).
D’un point de vue organisationnel, l’article L. 6314-1 du code de la santé publique dispose que la régulation médicale est accessible sur l’ensemble du territoire par un numéro de téléphone national, en l’occurrence le 15. Aux termes de l’article R. 6315-3 du même code, l’accès au médecin de permanence fait l’objet d’une régulation préalable organisée par le centre d’appel et de régulation du service d’aide médicale urgente, le Centre 15, abrité par les établissements de santé et faisant appel aux médecins libéraux, inscrits au tableau de permanence des soins. Leur participation est déterminée par l’établissement d’une convention.
En 2014, 2 760 médecins libéraux participent à la régulation médicale, représentant une participation effective dans 97 % des départements en 2014. Pour mémoire, la régulation libérale était effective dans 74 % des départements en 2005. Ces progrès significatifs ne doivent pas être mésestimés.
Dans trois ARS toutefois, cette régulation médicale n’est pas assurée par des médecins libéraux sur la totalité du territoire ou sur une partie de la région :
– en Guyane : au vu de la démographie médicale insuffisante et des spécificités locales, la régulation médicale des appels est assurée par le SAMU. Le cahier des charges élaboré le 21 mai 2012 prévoit une éventuelle participation des médecins libéraux mais qui n’est pas encore effective ;
– en Auvergne : si l’ARS a pu mettre en place une régulation libérale sur la quasi-totalité des départements, deux secteurs dans le Cantal sont régulés par le SAMU-Centre 15 ;
– en Languedoc-Roussillon, le cahier des charges de l’ARS, revu au 1er janvier 2014, pointe également une spécificité dans le département de la Lozère : le numéro d’appel à 10 chiffres de l’association de permanence des soins est décroché par le Centre 15 du centre hospitalier de Mende et une conférence à trois s’organise entre le patient, le médecin d’astreinte sur le territoire et le CRRA (Centre 15). Il appartient au médecin d’astreinte de juger de la modalité appropriée de son effection en fonction des besoins évalués (consultation, visite, conseil téléphonique ou retour à la régulation hospitalière).
ÉVOLUTION ANNUELLE (2005-2013) DU POURCENTAGE
DE DÉPARTEMENTS CONCERNÉS PAR LA RÉGULATION MÉDICALE
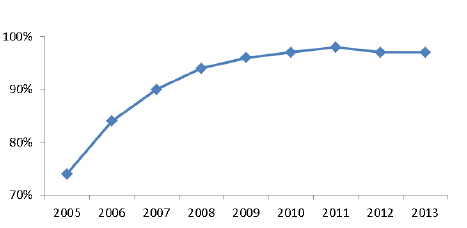
Source : Conseil national de l’ordre des médecins, enquêtes sur l’état des lieux de la permanence des soins en médecine générale, 2006 à 2014.
La régulation téléphonique est également accessible, pour les appels relevant de la permanence des soins, par les numéros des associations de permanence des soins. « SOS médecins » traite ainsi 4 millions d’appels téléphoniques par an.
La réglementation en vigueur prévoit la mise en place de plates-formes d’appels interconnectées avec ce numéro national, dès lors que ces plates-formes assurent une régulation médicale des appels. Dans ce cas, les modalités de la collaboration sont fixées par une convention établie entre l’association de la permanence des soins et l’établissement hospitalier abritant le service d’aide médicale d’urgence. La convention est approuvée par le directeur général de l’ARS après avis du comité départemental de l’aide médicale urgente, de la permanence des soins et des transports sanitaires (CODAMUPS-TS).
Dispositions du code de la santé publique relatives à la convention de participation des médecins libéraux à la régulation opérée par le Centre 15
Article R. 6311-9. Dans chaque département, la convention est passée entre :
1° L’établissement de santé où est situé le service d’aide médicale urgente ;
2° Les instances départementales des organisations nationales représentatives des praticiens qui en ont fait la demande ;
3° Les associations de médecins ayant pour objet la réponse à l’urgence, qui en ont fait la demande ;
4° Les établissements de santé privés, volontaires pour accueillir les urgences ;
5° Les collectivités territoriales et les autres personnes morales assurant le financement du fonctionnement du centre de réception et de régulation des appels médicaux.
Article R. 6311-10. La convention détermine notamment :
1° Le plan de financement détaillé du centre de réception et de régulation des appels médicaux ;
2° Les moyens apportés respectivement par chacune des parties contractantes ;
3° Les modalités selon lesquelles la réception et la régulation des appels sont organisées conjointement ;
4° Les modalités de gestion du centre de réception et de régulation des appels médicaux ;
5° La durée, les modalités de dénonciation, de révision et de reconduction de l’accord.
Article R. 6311-11. La convention est approuvée par le directeur général de l’agence régionale de santé, après avis du conseil départemental de l’ordre des médecins.
b. Une régulation désormais encadrée
Le médecin effecteur intervient auprès du patient à la demande du médecin régulateur ou, le cas échéant, à la demande du centre d’appel de l’association de permanence des soins si celui-ci est interconnecté au Centre 15. Cette activité est doublement encadrée avec la reconnaissance d’un régime de responsabilité spécifique et l’édiction de bonnes pratiques par la Haute autorité de santé (HAS).
Avec la loi du 21 juillet 2009 précitée, le législateur a entendu expressément couvrir cette activité spécifique par le même régime de responsabilité administrative que celui qui s’applique aux agents de l’établissement public siège du SAMU. Ce même régime s’applique dans le cas où, après accord exprès de l’établissement public en cause, le médecin libéral assure la régulation des appels depuis son cabinet ou son domicile. En effet, lorsque le médecin remplit des fonctions de régulateur des appels, il assure une activité distincte de ses fonctions habituelles, génératrice de risques spécifiques. A contrario, l’activité de soins et de diagnostics réalisée par le praticien au cours de ses visites et consultations, y compris dans le cadre de la PDSA, est inhérente aux activités du praticien et est couverte par le contrat d’assurance en responsabilité professionnelle qu’il est tenu de souscrire pour toute son activité libérale.
La régulation médicale fait également l’objet de recommandations de bonnes pratiques édictées par la HAS. Celle-ci a déjà travaillé sur les questions relatives à la qualité des soins :
– en 2009, elle a publié une recommandation relative à la prescription médicamenteuse par téléphone dans le cadre de la régulation médicale (26). Ce document visait à garantir l’homogénéité de cette pratique et la qualité de la réponse apportée aux patients sur tout le territoire, à sécuriser les professionnels impliqués quant à leur responsabilité lors de cette activité et à permettre la production de supports de formation des médecins concernant cette pratique ;
– en 2011, un deuxième document, portant sur « les modalités de prise en charge d’un appel de demande de soins non programmés dans le cadre de la régulation médicale » (27) a été publié. Ce document visait à définir des bonnes pratiques pour assurer la sécurité des patients, constituer un support pour la formation des professionnels et pour l’évaluation de leurs pratiques. Ce dernier document rappelle que la régulation « est un acte médical pratiqué par un médecin régulateur » et que cette fonction « est, pendant toute la période où elle est assurée, exclusive de toute autre fonction ».
L’audition de Mme Marie-Sophie Desaulle, présidente du collège des directeurs d’ARS, a montré qu’au travers des cahiers des charges régionaux, les ARS ont visé un renforcement de la régulation médicale. Toutefois, plusieurs critiques portant sur l’organisation de la régulation médicale peuvent être formulées.
● La première difficulté, et non des moindres, tient à la visibilité du système de permanence des soins. Au cours de son audition par la mission d’information, Samu-Urgences de France a souligné que 60 % seulement des actes médicaux relevant de la permanence des soins passent par la régulation médicale (28). De nombreux patients se rendent donc encore directement aux urgences ou chez leur médecin traitant en urgence.
La part des actes régulés dans l’activité réalisée aux horaires de la permanence des soins a cependant connu une nette progression depuis 2005, passant de 7 % à 62 % en 2012. Cette dynamique s’explique notamment par une montée en charge de l’installation des dispositifs de régulation libérale venus renforcer les équipes des centres 15 dans la gestion des appels qui relèvent de la PDSA. Elle a ainsi permis une augmentation significative des actes régulés qui constituent aujourd’hui la majorité des actes comptabilisés (cf. le graphique ci-après), le nombre total d’actes demeurant pour sa part relativement stable au moins depuis 2005 (un peu plus de 5 millions par an).
ÉVOLUTION ANNUELLE (2005-2011) DES ACTES DÉNOMBRÉS
DANS LE CADRE DE LA PERMANENCE DES SOINS
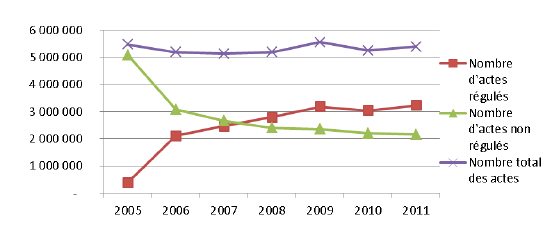
Source : Caisse primaire d’assurance maladie des travailleurs salariés.
D’après les informations transmises à votre rapporteure, on constate toutefois la persistance de disparités régionales la proportion d’actes régulés pouvant sensiblement varier en France métropolitaine, de 42 % à 83 %.
Plusieurs hypothèses sont émises pour expliquer la part encore trop importante d’actes non régulés. Il peut s’agir de recours direct à certaines maisons médicales de garde, identifiées comme points d’accès direct au médecin de garde, ou encore de la prise en charge des patients par le médecin traitant sur certaines plages horaires. Le facteur le plus important reste toutefois l’absence de visibilité du dispositif. Pour beaucoup de concitoyens, l’organisation de la permanence des soins reste absconse.
● La deuxième difficulté tient à la confusion qui résulte de la coexistence, en un même lieu, d’un centre de régulation des appels traitant de l’aide médicale urgente et de la permanence des soins ambulatoires. Cette confusion est par ailleurs entretenue par l’existence d’un numéro de téléphonique unique, le 15, pour les deux dispositifs.
Si, dans les faits, votre rapporteure se félicite de la coordination entre médecins des SAMU et médecins libéraux au sein des CRRA, il n’en reste pas moins vrai que cette organisation échappe à la compréhension de la généralité des patients pour lesquels le 15 se résume au numéro à composer seulement en cas d’urgence. La mission n’a pas été en mesure de quantifier ce phénomène mais votre rapporteure estime qu’il conviendrait d’accorder plus de visibilité à la régulation, ne serait-ce que pour remplir l’objectif, fixé par les textes, d’une régulation médicale préalable.
À la différence de la PDSA qui couvre une période horaire déterminée, la mission des services d’aide médicale urgente (SAMU), précisée par les articles R. 6311-1 à R. 6311-5 du code de la santé publique, consiste à répondre par des moyens exclusivement médicaux aux situations d’urgence, le concours des moyens des services d’incendie et de secours pouvant être demandé à cet effet. Ils participent à la mise en œuvre des plans d’organisation des secours (ORSEC) du code de la sécurité intérieure et peuvent participer à la couverture médicale des grands rassemblements. Outre leurs missions directement liées à l’exercice de l’aide médicale urgente, les services d’aide médicale urgente participent aux tâches d’éducation sanitaire, de prévention et de recherche.
Pour l’application de leur mission, les SAMU assurent une écoute médicale permanente, déterminent et déclenchent, dans le délai le plus rapide, la réponse la mieux adaptée à la nature des appels, s’assurent de la disponibilité des moyens d’hospitalisation publics ou privés en fonction de l’état du patient, compte tenu du respect du libre choix, et font préparer son accueil, organisent, le cas échéant, le transport dans un établissement public ou privé en faisant appel à un service public ou à une entreprise privée de transports sanitaires et veillent à l’admission du patient.
Enfin, l’article R. 6311-6 du code de la santé publique dispose que « pour répondre dans les délais les plus brefs aux demandes d’aide médicale urgente, les centres de réception et de régulation des appels mentionnés à l’article sont ainsi dotés d’un numéro d’appel téléphonique unique, le 15. Les installations de ces centres permettent, dans le respect du secret médical, les transferts réciproques d’appels et, si possible, la conférence téléphonique avec les centres de réception d’appels téléphoniques des services d’incendie et de secours dotés du numéro d’appel 18, ainsi qu’avec ceux des services de police et de gendarmerie ».
Selon la dernière enquête menée par le CNOM, les patients peuvent appeler un numéro dédié à la permanence des soins distinct du 15 dans trente départements (29). Leur nombre reste stable, quoiqu’en léger retrait en 2013, la majorité des ARS semblant en effet opter pour le 15 comme numéro unique.
● La troisième difficulté tient à la coexistence de plusieurs autres numéros de téléphone, à savoir le 18 et les numéros dédiés aux associations de permanence des soins, pour des objets proches.
Les relations entre le 15 et le 18 – communément appelés les « blancs » et les « rouges », de la couleur de leurs véhicules – sont compliquées et paradoxales. Les deux services peuvent être amenés à intervenir auprès des mêmes personnes et leurs missions peuvent se recouper. Si les rapports entre le 15 et le 18 sont généralement bons sur le terrain, il peut néanmoins exister des enjeux et des conflits de gouvernance et de pilotage de la mission de secours aux personnes, en raison d’intérêts différents entre les services d’incendie et de secours, d’une part, et les services de régulations, d’autre part.
Les sapeurs-pompiers souhaiteraient davantage de collaboration et de mutualisation entre le 15 et le 18 et « regrettent des politiques qui tendent à [considérer] que tout ce qui ne vient pas de l’hôpital n’est pas valable » (30).
En principe, les deux numéros de téléphone, le 15 et le 18, sont interconnectés et permettent les transferts d’appels de l’un à l’autre. Des progrès restent néanmoins à faire afin de faciliter l’interopérabilité : hormis les quelques plateformes uniques (31), il n’existe pas de systèmes d’information communs entre les deux services. Les sapeurs-pompiers plaident en faveur d’un système d’information commun, afin de faciliter la prise en charge des appels, qui, de l’avis des sapeurs-pompiers, se heurterait à des oppositions, « le plus souvent émanant de la communauté des SAMU » (32).
Lors de son audition par la mission d’information, le Dr Patrick Pelloux, président de l’Association des médecins urgentistes de France, a souligné, de son côté, des aberrations administratives. L’Assistance publique-Hôpitaux de Paris a ainsi développé, en région parisienne, un logiciel incompatible avec celui des pompiers. Il est donc obligatoire de repasser par la ligne téléphonique pour communiquer, ce qui constitue un comble dans un contexte où la mutualisation des moyens devrait être encouragée !
L’existence d’un ou plusieurs numéros d’association de permanence des soins, parfois en lieu et place du 15, parfois en sus du 15, ne facilite pas non plus la visibilité du dispositif. Au sein d’une même région, ces numéros peuvent différer d’un département à l’autre. La Cour des comptes a ainsi conclu qu’il demeurait « difficile pour l’usager de retenir la bonne formule » (33).
● Une dernière difficulté tient à la coexistence de la régulation opérée par les centres 15 et par les associations de permanence de soins. Il est très positif que les médecins libéraux y participent aux côtés des médecins des SAMU mais le système devrait cependant être mieux coordonné.
Si la réglementation prévoit l’interconnexion entre la ligne téléphonique du Centre 15 et les lignes propres aux associations de médecins de garde type « SOS médecins », celle-ci n’est pas toujours réalisée dans les faits. Votre rapporteure n’a toutefois pas pu obtenir d’informations précises sur ce sujet.
Des différences de pratiques subsistent également, les associations de médecins ne privilégiant pas le conseil par téléphone comme le font les médecins des Centres 15, mais se déplaçant plus fréquemment chez les patients. Ainsi, les associations libérales ne disposent pas toujours d’un médecin régulateur qui se consacre exclusivement à cette tâche : les appels parviennent le plus souvent à un assistant, qui applique un protocole, et qui, selon les cas, saisit le médecin de permanence – le plus souvent en train de faire une visite – appelé à trancher ponctuellement les cas complexes qui lui sont soumis.
Au cours de son audition, le directeur général de l’ARS d’Île-de-France a ainsi souligné que 75 % des appels aboutissant aux associations de permanence des soins donnaient lieu à des visites. Dans le cas particulier de Paris, « SOS médecins » dispose d’un médecin régulateur au standard et demande la reconnaissance de cette fonction et sa rémunération.
ÉVOLUTION ANNUELLE (2006-2013) DU NOMBRE DE NUMÉROS D’APPELS DISTINCTS DU 15
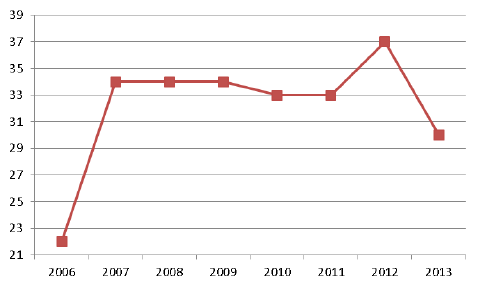
Source : Conseil national de l’ordre des médecins, enquêtes sur l’état des lieux de la permanence des soins en médecine générale, 2006 à 2014.
4. La mise en place d’alternatives sans véritable stratégie
Pour faire face à la décroissance préoccupante du nombre de médecins volontaires, plusieurs initiatives ont été menées soit par les ARS, soit par les autorités locales.
● La principale réponse apportée par les ARS consiste à privilégier un renvoi des patients vers les urgences hospitalières. En nuit profonde, c’est-à-dire, au-delà de minuit, il n’est pas rare de constater l’arrêt de l’effection mobile au profit d’une centralisation par l’hôpital. La situation varie ainsi d’une région à l’autre en fonction des choix opérés par les ARS, l’exercice étant imposé par différents facteurs : désertification, baisse du volontariat ou contraintes budgétaires, etc. Le tableau ci-après énumère certaines des régions pour lesquelles le cahier des charges prévoit la réduction voire l’arrêt de l’effection libérale en nuit profonde.
QUELQUES RÉGIONS CONCERNÉES PAR L’ARRÊT OU LA RÉDUCTION
DE L’EFFECTION EN NUIT PROFONDE
Région |
Dispositif |
Aquitaine |
L’arrêt de la PDSA en nuit profonde est étendu à l’ensemble des départements de la région sauf cas particulier. Les patients, outre les conseils téléphoniques donnés par le Centre 15, peuvent être orientés vers les structures des urgences des établissements de santé. |
Basse-Normandie |
Le relais est pris par un établissement de santé de proximité, qui prend en charge les besoins de soins relevant de la permanence des soins au sein de sa structure d’urgences, après régulation du Centre 15. |
Bourgogne |
Suppression de l’astreinte en nuit profonde (sauf exception), réorientation des demandes de soins vers les services d’urgence des établissements de santé. |
Haute-Normandie |
Dans l’Eure, l’effection en seconde partie de nuit n’est pas assurée par des effecteurs libéraux. L’association de permanence des soins devra passer une convention avec les structures d’urgence du département. Dans la Seine-Maritime, l’effection en seconde partie de nuit n’est assurée que dans 2 secteurs. Ailleurs, pour les périodes de seconde partie de nuit, les associations de PDSA doivent passer convention avec la ou les structures d’urgence les plus proches des secteurs de PDSA concernés. |
Languedoc-Roussillon |
Dans les territoires situés dans un délai d’intervention d’un SMUR inférieur à 30 minutes, l’effection pourra être éventuellement supprimée sous réserve qu’une régulation médicale libérale soit mise en œuvre dans la même tranche horaire si elle n’existait pas. A contrario, dans les territoires situés à plus de 30 minutes d’un SMUR, le maintien d’une effection en nuit profonde doit être privilégié pour permettre notamment, en sus d’une réponse à la PDSA, une adéquate réponse aux situations relevant de l’AMU. |
Rhône-Alpes |
Arrêt de la PDSA en nuit profonde dans les secteurs à faible activité au plus tard le 30 novembre 2014. |
Dans d’autres régions, le maintien de l’effection est assuré ou vivement souhaité dans le cadre du cahier des charges. Il s’agit notamment des régions Lorraine et Bretagne.
Dans certains cas, cet arrêt peut correspondre à une attente des praticiens et pourrait constituer une évolution de nature à pérenniser la permanence des soins. Dans un contexte de raréfaction des médecins volontaires, cet arrêt permet la compatibilité de la PDSA avec l’exercice d’une activité médicale diurne.
Dans d’autres cas, l’arrêt des gardes à minuit peut être motivé par des restrictions purement budgétaires. Dans ce cadre, le CNOM fait état du regret de certains conseils départementaux de l’ordre de ne pas laisser le choix aux médecins eux-mêmes, dans leur territoire de permanence des soins, de poursuivre ou non la permanence des soins à minuit.
Enfin, force est de constater que, dans les situations de désert médical, l’hôpital se révèle un acteur de premier recours, conduisant de facto à une organisation pensée autour de cette structure incontournable.
En définitive, le choix opéré par les ARS apparaît guidé plus par le constat d’attrition des moyens localement disponibles que par une stratégie délibérée visant à recentrer la PDSA sur l’hôpital.
● Les maisons médicales de garde (MMG) se sont révélées une alternative crédible à la baisse du volontariat des médecins. Elles peuvent être définies comme un lieu fixe et déterminé de prestations de médecine générale, fonctionnant uniquement aux heures de la permanence des soins et assurant une activité de consultation médicale non programmée.
Principalement créées à l’initiative des médecins libéraux, les MMG font toutefois l’objet d’un encadrement de la part des ARS dans le cadre de l’élaboration du schéma régional d’organisation sanitaire et bien évidemment du cahier des charges régionales consacrées à la permanence des soins. Les ARS évaluent ainsi l’opportunité de la création ou le choix du lieu de l’implantation des MMG.
Toutefois, bien des maisons médicales de garde ont été constituées avant la mise en place des cahiers des charges et avant que la constitution des ARS ne soit effective. Un rapport remis par le Dr Jean-Yves Grall en septembre 2013 avait permis de définir une ligne directrice consistant à inscrire les MMG dans un cadre cohérent et surtout pérenne (34). Les conclusions du rapport ont conduit à la publication d’une circulaire établissant des recommandations et proposant un cahier des charges national relatif à l’évaluation des besoins en MMG, à leur fonctionnement et à leur coût (35). Ces recommandations, bienvenues, permettaient d’accompagner un mouvement de fond afin d’éviter un empilement ou un éparpillement de structures et éviter un déséquilibre de l’offre de soins.
Lors de son audition, le président de la 6e chambre de la Cour des comptes, M. Antoine Durrleman, a souligné que le développement des maisons médicales de garde devrait être encouragé. Une implantation à proximité de l’hôpital paraissait, à cet égard la voie la plus favorable pour éviter un recours trop fréquent aux urgences.
Cette orientation générale mériterait toutefois d’être nuancée tant les situations sont variées.
La directrice de l’ARS de Midi-Pyrénées partageait ce point de vue tout en soulignant la complexité de la localisation des MMG. Si la maison médicale se trouve à proximité de l’hôpital, les urgences peuvent plus facilement renvoyer les patients vers cette structure mais rien n’empêche qu’un même patient s’adresse successivement à chacune des deux structures de soins. Dans certains secteurs isolés, il n’est pas possible d’implanter une maison médicale de garde près de l’hôpital car celui-ci se situe trop loin du bassin de vie.
Le directeur général de l’ARS du Nord-Pas de Calais soulignait, quant à lui, le faible impact de l’implantation des MMG sur la fréquentation des urgences (baisse évaluée à 5 % à Roubaix) dont la tarification, fortement liée au nombre de visites, n’inciterait pas à privilégier une prise en charge ambulatoire.
L’ARS d’Île-de-France insistait, pour ce qui la concerne, sur les différences d’organisation de l’offre de soins s’expliquant par l’histoire des territoires. Certains territoires sont en effet caractérisés par une forte implication des communes dans l’organisation de dispensaires ou d’autres formes de soins de proximité, tandis que, pour d’autres, la place des associations médicales de garde joue un rôle important, en raison de leur implantation ancienne. La présence ou non de services d’urgence à proximité exerce aussi une influence sur l’organisation retenue pour l’instauration d’une maison médicale de garde.
B. L’ÉVOLUTION PRÉOCCUPANTE DES DÉPENSES
Le financement de la PDSA relève à la fois du fonds d’intervention régional (FIR) créé par l’article 65 de la loi n° 2011-1906 du 21 décembre 2011 de financement de la sécurité sociale pour 2012 et du champ conventionnel.
Sont aujourd’hui financées par les ARS, via le FIR, deux types d’actions liées à la PDSA, les actions et structures concourant à l’amélioration de la permanence des soins et les rémunérations des médecins de garde et de régulation. L’activité des médecins de PDSA demeure rémunérée sur le risque maladie, dans le cadre de la convention nationale. Le graphique ci-après présente une ventilation simplifiée de ce financement.
FINANCEMENT DE LA PDSA
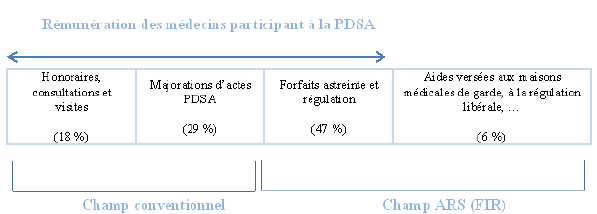
Source : ministère des affaires sociales, de la santé et des droits des femmes.
Hors PDSES (permanence des soins en établissements de santé), l’enveloppe consacrée à la permanence des soins se situe en 2013 dans des proportions voisines de 380 millions d’euros. Au regard des premiers recensements effectués en 2001, les dépenses sont en nette augmentation. Avec la fin de l’obligation déontologique et la mise en place de la nouvelle organisation fondée sur le volontariat, le poste lié aux rémunérations forfaitaires de garde, d’astreinte et de régulation a enregistré une nette progression. S’agissant des dépenses relevant du champ conventionnel, celles-ci ont accusé une progression moindre tout en restant significatives.
1. Le financement au titre des fonds d’intervention régionaux (FIR)
a. Les principes régissant les FIR
Créé par l’article 65 de la loi de financement de la sécurité sociale pour 2012, et codifié aux articles L. 1435-8 et suivants du code de la santé publique, le FIR a considérablement fait évoluer la gestion des crédits confiés aux agences régionales de santé (ARS).
Il regroupe, au sein d’une même enveloppe globale et fongible (36), des crédits auparavant dispersés et destinés à des politiques dans les domaines de la continuité et de la qualité des soins, de l’accompagnement de l’adaptation de l’offre de soins et d’accompagnement médico-social et de la performance hospitalière ainsi que de la prévention et de la promotion de la santé et de la prévention des handicaps et de la perte d’autonomie.
Les ressources du fonds sont constituées par :
– une dotation des régimes obligatoires de base d’assurance maladie dont le montant est fixé chaque année par arrêté des ministres chargés de la santé, du budget, de la sécurité sociale, des personnes âgées et des personnes handicapées en fonction de l’objectif national de dépenses d’assurance maladie (ONDAM). Il peut être révisé en cours d’année pour tenir compte des transferts décidés en application de l’article L. 174-1-2 du code de la sécurité sociale. Pour 2014, ce montant s’élève à 3 175 millions d’euros (37) ;
– une dotation de l’État (121 millions d’euros en 2014) ;
– le cas échéant, une dotation de la Caisse nationale de solidarité pour l’autonomie (CNSA) (86 millions d’euros en 2014) ;
– le cas échéant, toute autre dotation ou subvention prévue par des dispositions législatives ou réglementaires.
LES RESSOURCES DU FIR EN 2012
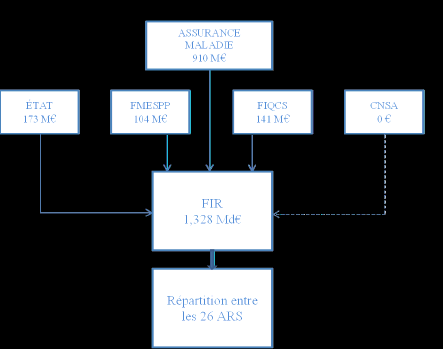
Source : Ministère des affaires sociales et de la santé, fonds d’intervention régional, rapport d’activité 2012.
Le FIR ne dispose pas de la personnalité morale mais ses orientations sont définies par le Conseil national de pilotage des ARS (CNP) qui assure également le contrôle et le suivi de sa gestion.
Le FIR fait l’objet d’un état prévisionnel des recettes et des dépenses (EPRD) arrêté par le directeur général de l’ARS. Les textes prévoient que la CNAMTS, à qui est confiée la gestion comptable et financière du fonds, établit les comptes du FIR (compte de résultat, bilan et annexe). En l’absence de personnalité juridique, les résultats du FIR sont consolidés au sein des comptes de la branche maladie du régime général.
Sept missions ont été confiées au FIR, parmi lesquelles le financement de la permanence des soins. L’article R. 1435-16 du code de la santé publique précise ainsi qu’au titre de ses missions, le fonds participe notamment au financement :
– des rémunérations forfaitaires aux médecins qui participent à la permanence des soins ;
– des actions ou des structures qui concourent à l’amélioration de la permanence des soins ambulatoires, en particulier les maisons médicales de garde ;
– de la permanence des soins en établissement de santé.
b. Le cadrage des enveloppes au titre de la permanence des soins
La réforme de la PDSA, qui a conduit à accorder aux ARS un rôle pivot, s’est traduite par le transfert du champ conventionnel aux ARS de la rémunération forfaitaire des médecins de permanence. Ce transfert s’est traduit par la mise en place d’enveloppes régionales de financement dont le « calibrage » a été réalisé en 2011.
Le cadrage financier ainsi réalisé, et formalisé dans une instruction du 20 avril 2011 (38), a maintenu le niveau national des dépenses forfaitaires à celui de 2009, soit 150 millions d’euros. Si le budget n’a pas évolué, sa ventilation a fait l’objet de variations régionales sur la base de critères déterminés.
Selon les informations transmises à votre rapporteure, les enveloppes régionales ont été fixées en tenant compte des deux principes suivants :
– le nécessaire maintien du montant des dépenses forfaitaires de la PDSA dans un contexte de maîtrise des coûts ;
– la mise en place d’une péréquation tenant compte des inégalités entre régions.
Le montant des enveloppes allouées a ainsi varié dans des limites allant de -10 % à + 4 % du montant des dépenses constatées en 2009. Les services du ministère des affaires sociales et de la santé indiquent que 12 régions ont vu leur enveloppe augmenter par rapport à 2009, 11 régions ont enregistré une diminution tandis que 3 ont vu leurs ressources inchangées.
MONTANT DE L’ENVELOPPE ATTRIBUÉE EN 2011 POUR LA RÉMUNÉRATION FORFAITAIRE DES PERSONNES PARTICIPANT À LA PDSA
(en euros)
RÉGION ALSACE |
5 399 220 |
RÉGION AQUITAINE |
10 984 592 |
RÉGION AUVERGNE |
6 517 442 |
RÉGION BOURGOGNE |
5 221 143 |
RÉGION BRETAGNE |
7 571 288 |
RÉGION CENTRE |
4 956 984 |
RÉGION CHAMPAGNE-ARDENNES |
2 966 264 |
RÉGION CORSE |
1 063 812 |
RÉGION FRANCHE COMTE |
5 087 309 |
RÉGION ÎLE-DE-FRANCE |
6 883 378 |
RÉGION LANGUEDOC-ROUSSILLON |
7 095 230 |
RÉGION LORRAINE |
8 283 735 |
RÉGION MIDI-PYRÉNÉES |
13 529 086 |
RÉGION NORD-PAS DE CALAIS |
8 396 848 |
RÉGION BASSE-NORMANDIE |
2 066 535 |
RÉGION HAUTE-NORMANDIE |
2 850 499 |
RÉGION PICARDIE |
4 670 809 |
RÉGION POITOU-CHARENTES |
3 709 504 |
RÉGION PACA |
10 932 278 |
RÉGION RHÔNE-ALPES |
14 128 737 |
GUADELOUPE |
1 006 810 |
GUYANE |
336 720 |
MARTINIQUE |
590 884 |
RÉUNION |
1 042 813 |
RÉGION LIMOUSIN (expérimentation) |
4 736 128 |
RÉGION PAYS DE LA LOIRE (expérimentation) |
10 523 377 |
Source : Instruction N° DGOS/R2/2011/192 du 20 avril 2011 relative à la permanence des soins en médecine ambulatoire
c. La rémunération forfaitaire des médecins participant à la permanence des soins
Il incombe aux ARS de déterminer les montants des forfaits de régulation et d’astreinte, dans les limites définies par l’arrêté du 20 avril 2011 (39).
Cet arrêté prévoit, qu’en application de l’article R. 6315-6 du code de la santé publique, le directeur général de l’ARS détermine les rémunérations forfaitaires des médecins participant à la permanence des soins dans les conditions définies aux articles R. 6315-2 et R. 6315-3 du code de la santé publique. Il est ainsi prévu que la rémunération des personnes participant aux gardes de permanence des soins ambulatoires et à la régulation médicale téléphonique soit précisée dans le cadre du cahier des charges.
L’article R. 1435-29 du même code, relatif aux conditions d’utilisation des crédits du FIR, dispose en outre que, s’agissant de la permanence des soins, le cahier des charges vaut décision de financement.
L’ARS dispose à cet effet des tableaux nominatifs des médecins de permanence et vérifie que les tableaux de garde respectent le cahier des charges et l’enveloppe allouée. Elle transmet aux organismes d’assurance maladie le tableau des gardes validé par ses soins. Cette transmission vaut ordre de paiement.
Les caisses procèdent ensuite au contrôle du « service fait » et au paiement des forfaits de régulation et d’astreinte. Le contrôle du service fait est réalisé par le croisement entre le tableau de garde validé transmis par l’ARS et la demande individuelle de paiement des forfaits transmise par le médecin à la caisse qui comporte les éléments suivants :
– le récapitulatif du secteur et des périodes (date et plages horaires) couverts ;
– les demandes d’indemnisation ;
– l’attestation sur l’honneur en cas d’établissement d’un certificat de décès ;
– les attestations signées de participation à la permanence des soins.
La rémunération forfaitaire peut également connaître quelques variations selon la situation rencontrée. L’article R. 6315-6 précité dispose ainsi qu’elle peut varier en fonction de la nature de la sujétion et des contraintes géographiques, dans les limites fixées par arrêté des ministres chargés de la santé et de la sécurité sociale.
SCHÉMA DE LIQUIDATION DES DÉPENSES DE PERMANENCE DES SOINS
Source : Instruction DSS/SD1B n° 2012-60 du 27 janvier 2012 portant sur le circuit de liquidation et de paiement des forfaits de régulation et d’astreinte de permanence des soins ambulatoires.
L’arrêté du 20 avril 2011 précité précise que les rémunérations forfaitaires sont différenciées selon la nature de la fonction assurée, notamment la régulation, les consultations en point fixe de garde, ou encore les visites à domicile.
Ce même arrêté prévoit que le cahier des charges régional peut prévoir une modulation de ces rémunérations forfaitaires en fonction des contraintes géographiques et des différentes sujétions attachées à l’exercice de la permanence.
L’article 2 du même arrêté prévoit ainsi les conditions dans lesquelles les rémunérations peuvent varier :
– la rémunération de l’astreinte du médecin inscrit sur le tableau de garde ne peut être inférieure à 150 euros pour une durée de référence de douze heures ; ce montant peut varier en fonction de la durée de la plage horaire et selon les sujétions particulières, notamment les visites ;
– la rémunération pour la participation à la régulation médicale téléphonique ne peut être inférieure à 70 euros par heure de régulation.
En revanche, cet arrêté ne prévoit pas de plafond.
Cette souplesse de gestion offerte aux ARS s’est traduite, dans la réalité, par une nette disparité des forfaits entre les régions.
Selon les informations transmises à votre rapporteure, les forfaits évoluent dans une fourchette allant de 150 euros, plancher déterminé par l’arrêté du 20 avril 2011, à 650 euros pour une garde de 12 heures. Treize ARS ont arrêté un forfait d’effection unique proportionnel à la durée de la garde, treize autres ont arrêté des forfaits différenciés. En Bretagne, la rémunération de l’effection en zone urbaine et l’effection fixe en zone rurale sont rémunérés selon le plancher défini par l’arrêté du 20 avril 2011, tandis que l’effection mobile en zones rurales est très valorisée : 150 euros en première partie de nuit et 500 euros en nuit profonde.
S’agissant des forfaits de régulation, ils varient de 70 à 92 euros de l’heure pour les forfaits de base. Neuf ARS ont aussi instauré un second type de forfait afin de valoriser certaines plages horaires et les rendre ainsi plus attractives : jusqu’à 120 euros en Picardie pour la nuit profonde, 100 euros pour les heures effectuées les jours de Noël et de l’an en Lorraine. Le tableau ci-après récapitule la liste des forfaits appliqués dans les différentes régions.
RÉMUNÉRATION DES GARDES DE PDSA
Région |
Forfait d’effection |
Forfait de régulation |
Alsace |
Montant forfaitaire de base (i.e. montant plancher fixé par l’arrêté ministériel 150 € pour 12 heures de garde, 50 € pour 4 heures, 100 € pour 8 heures) Sauf secteur élargi de Mulhouse : 350 € pour la 2e partie de nuit |
75 €/heure |
Aquitaine |
Montant forfaitaire de base Sauf sur secteurs à forte contrainte géographique (situés à + de 30 minutes d’un service d’urgence et d’une superficie importante) : 300 € nuit entière |
92 €/heure 115 €heure pour les heures effectuées après minuit |
Auvergne |
Montant forfaitaire de base |
70 €/heure (= plancher réglementaire) |
Bourgogne |
Montant forfaitaire de base Sauf valorisation des efforts de regroupements consentis par rapport à la sectorisation antérieure : l’effection (fixe) en 1re partie de nuit (20 heures–24 heures) est valorisée à 100 € sur les territoires regroupant deux anciens secteurs et à 150 € pour les territoires regroupant 3 anciens secteurs |
70 €/heure (= plancher réglementaire) |
Bretagne |
Le montant diffère selon le type d’effection et la zone couverte : Pour l’effection en zone urbaine et l’effection fixe en zones rurales : montant forfaitaire de base Forte valorisation de l’effection mobile en zones rurales : 150 € en première partie de nuit, 500 € en nuit profonde, 150 € le samedi après-midi, 200 € le dimanche |
70 €/heure (= plancher réglementaire) |
Centre |
Montant forfaitaire de base |
80 €/heure |
Champagne-Ardennes |
Montant forfaitaire de base |
90 €/heure |
Corse |
Montant forfaitaire de base Sauf dimanche 250 € pour 12 heures |
70 €/heure (= plancher réglementaire) |
Franche-Comté |
Montant forfaitaire de base Sauf effection mobile sur le super secteur du territoire de Belfort (regroupement de 4 secteurs) : 250 € en nuit profonde |
|
Guadeloupe |
Montant forfaitaire de base Sauf îles : 250 € en soirée de 20 heures à minuit |
72,60 €/heure |
Île-de-France |
Effecteurs fixes : 100 €heure pour 4 heures Sauf : – Paris : accord des acteurs pour ne percevoir aucun forfait – Yvelines (3MMG) 200 € en 1re partie de nuit et 450 € pour 12 heures dimanche, jours fériés et ponts – Val de Marne : forfait de 50 € en 1re partie de nuit + complément en fonction de l’activité : 1 forfait de 55 € si 1 patient vu et 2 forfaits si pas de patient Effecteurs mobiles : 50 € pour 4 heures sauf territoires ruraux des Yvelines : 450 € par nuit entière et 300 € pour 12 heures dimanche, jours fériés et ponts |
80 €/heure |
Languedoc-Roussillon |
Montant forfaitaire de base Sauf dans les territoires situés à + de 30 minutes d’un SMUR : 120 € en nuit profonde |
70 €/heure Sauf 80 € en nuit profonde |
Limousin (zones non expérimentales) |
– Corrèze : 20 heures-24 heures : 50 € par samedi, 12 heures-20 heures : 120 € dimanche et jours fériés : 180 € – Creuse : montant de base Sauf nuit entière pour effecteurs mobiles sur secteurs ruraux : 450 € |
70 €/heure 95 €/heure en nuit profonde (Corrèze) |
Lorraine |
Le montant du forfait de nuit diffère selon la zone couverte et la plage couverte : - en 1re partie de nuit, 50 € en zone urbaine et 75 € en zone rurale - en nuit profonde 150 €300 € sur un très grand secteur Montant forfaitaire de base le dimanche (150 €) et le samedi après-midi (100 €) |
75 €/heure 100 €/heure le jour de noël et le jour de l’an |
Midi-Pyrénées |
Montant forfaitaire de base, complété en fonction des sujétions des secteurs : - 50 € en 1re partie de nuit sur tous les départements (= 100 € pour 20 heures-minuit) - jusqu’à 200 € pour la 2e partie de nuit, le samedi ou le dimanche |
70 €/heure (plancher réglementaire) |
Nord-Pas de Calais |
Montant forfaitaire de base Sauf secteur expérimentaux de nuit profonde : 450 € |
90 €/heure |
Basse-Normandie |
Montant forfaitaire de base |
70 €/heure (= plancher réglementaire) |
Haute-Normandie |
Fixe : montant forfaitaire de base Mobile : 200 €/12 heures |
70 €/heure Sauf 117 €/heure pour les heures effectuées en nuit profonde |
Pays de la Loire (zones non expérimentales) |
Nantes et Saint-Nazaire en Loire-Atlantique : montant forfaitaire de base Sarthe : 450 €/12 heures |
Sarthe : 92 €/heure (la régulation Nantes et St-Nazaire en Loire-Atlantique appartient à l’expérimentation 44) |
Picardie |
Le montant diffère selon la période couverte : 1re partie de nuit : 100 €, nuit profonde : 200 €, samedi après-midi : 200 €, dimanche, jours fériés et ponts : 300 € |
90 €/heure Sauf 120 €heure pour les heures effectuées en nuit profonde |
Poitou-Charentes |
Montant forfaitaire de base |
70 €/heure (= plancher réglementaire) |
PACA |
Montant forfaitaire de base |
70 €/heure 90 € pour les heures effectuées en nuit profonde |
Rhône-Alpes |
Montant forfaitaire de base |
75 €/heure 100 € pour les heures effectuées en nuit profonde 90 €heure samedis, dimanches et jours fériés |
Martinique |
Le montant diffère selon la période couverte : – 1re partie de nuit : 135 € – samedi 13 heures-1 heure : 210 € – dimanche et jours fériés : 210 € |
72,60 €/heure |
Guyane |
496,80 €/12 heures (soit 1,5 €/h) |
Pas de régulation libérale |
La Réunion |
Le montant diffère selon le type d’effection : Effection fixe : montant forfaitaire de base Effection mobile : 100 € en 1re partie de nuit, 150 € en nuit profonde, 300 € les dimanches et jours fériés |
82,20 €/heure 90 €/heure pour les heures de régulation effectuées entre 23 heures et 7 heures |
Source : Ministère des affaires sociales, de la santé et des droits des femmes.
Ces différences régionales ne doivent pas masquer la diminution des dépenses relatives aux rémunérations forfaitaires. Comme l’illustre le graphique ci-après, après une montée en charge jusqu’en 2008, avec un pic de coût estimé à 147,6 millions d’euros, on observe un net reflux, la dépense se situant dans des proportions voisines de 136 millions en 2013.
ÉVOLUTION DES DÉPENSES FORFAITAIRES DE LA PDSA
(en millions d’euros)
2001 |
2003 |
2005 |
2006 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
0 |
56 |
66,4 |
143,6 |
147,6 |
147,5 |
146,1 |
142,4 |
136,2 |
135,6 |
Source : Ministère des affaires sociales, de la santé et des droits des femmes
d. Le financement des actions ou des structures qui concourent à l’amélioration de la permanence des soins ambulatoires
Avant 2012, les actions et structures concourant à l’amélioration de la permanence des soins ambulatoires étaient financées par le fonds d’intervention pour la qualité et la coordination des soins (FIQCS).
Le FIQCS
Créé par l’article 94 de la loi de financement de la sécurité sociale pour 2007, le fonds d’intervention pour la qualité et la coordination des soins (FIQCS) est financé par une dotation des régimes obligatoires d’assurance maladie dont le montant est fixé chaque année par la loi de financement de la sécurité sociale. Ce fonds avait vocation à financer des actions et expérimentations concourant à l’amélioration de la qualité et de la coordination des soins dispensés en ville, tant au niveau régional que national, conformément à l’article L. 221-1-1 du code de la sécurité sociale.
La part régionale du fonds, qui était prépondérante, a été intégrée au sein du FIR à compter de mars 2012.
L’action du FIQCS a alors été restreinte au financement d’actions à caractère national regroupant des actions et expérimentations concourant à l’amélioration de la qualité et de la coordination des soins dispensés en ville, des actions visant au maintien de l’activité et à l’installation de professionnels de santé pour favoriser un égal accès aux soins sur le territoire et la mise en œuvre du dossier médical personnel (DMP) et, notamment, le développement d’une offre d’hébergement des données de santé des assurés sociaux permettant le partage de données médicales.
Dans un objectif de simplification et de rationalisation, l’article 40 de la loi de financement de la sécurité sociale pour 2014 a abrogé l’article L. 221-1-1 précité, supprimant ainsi le FIQCS. Une enveloppe de crédits d’assurance maladie pour le financement au niveau national des actions de coordination des soins a été toutefois maintenue sous la forme d’une gestion simplifiée.
Selon les informations transmises à votre rapporteur, l’intégration des crédits de l’ex-FIQCS a permis de faire porter les efforts sur la restructuration des dispositifs régionaux. Toutefois, il n’a pas été possible d’obtenir de données consolidées sur la nouvelle ventilation des crédits entre les différents postes de dépenses de l’ex-FIQCS. Tout au plus, peut-on observer une courbe ascendante des dépenses sur la période 2008-2011. En 2011, 18,7 millions d’euros ont ainsi été consacrés à aux actions et structures concourant à l’amélioration de la PDSA.
ÉVOLUTION DES DÉPENSES DU FIQCS RELATIFS AUX ACTIONS ET STRUCTURES CONCOURANT À L’AMÉLIORATION DE LA PDSA
(en millions d’euros)
Année |
2008 |
2009 |
2010 |
2011 |
FIQCS au titre de la PDSA |
14,4 |
14,8 |
14,7 |
18,7 |
Source : Ministère des affaires sociales, de la santé et des droits des femmes.
e. La permanence des soins en établissement de santé
Le financement de la permanence des soins en établissement de santé a connu quelques évolutions notables. Avant 2009, il était inclus dans les produits de la tarification pour les établissements de santé publics. Pour les cliniques privées, les dépenses étaient financées jusqu’en 2011 par le biais des contrats de pratiques professionnelles conclus entre les unions régionales des caisses d’assurance maladie et les réseaux de médecins pour la permanence des soins en clinique. Sur la base de ces contrats, des dispositions conventionnelles et de tableaux de suivi des gardes et astreintes, les CPAM rémunéraient les praticiens libéraux pour l’exercice de la permanence des soins en clinique.
En érigeant la permanence des soins en mission de service public à laquelle tous les établissements de santé ont vocation à contribuer, la loi HPST a donné compétence au directeur général de l’agence régionale de santé pour l’organisation et l’attribution territoriale de cette mission.
À cet effet, les modalités d’organisation de la permanence des soins en établissement de santé sont définies dans le cadre d’un contrat pluriannuel d’objectifs et de moyens (CPOM) conclu entre l’ARS et l’établissement de santé (spécialités concernées, nombre de lignes de gardes et d’astreintes, référentiels de bonnes pratiques, etc.). Les engagements issus de ce contrat sont déclinés au sein d’un ou plusieurs contrats tripartites d’accomplissement de la mission de PDSES (permanence des soins en établissements de santé) conclus entre l’ARS, l’établissement et les médecins qui y participent.
Le circuit de paiement est décrit par une instruction de 2011 (40).
Les médecins transmettent les tableaux mensuels des gardes et des astreintes réalisées au directeur d’établissement, au responsable du réseau de permanence des soins de l’établissement et, le cas échéant, au président de la commission médicale d’établissement ou de la conférence médicale.
Le directeur d’établissement transmet à la caisse centralisatrice des paiements dont il dépend le tableau des gardes et astreintes réalisées après avoir effectué les contrôles nécessaires. Il y inscrit la mention « attestation de service fait » qui vaut ordre de paiement. Le tableau validé est également transmis à l’ARS pour information.
En parallèle, les médecins participant à la PDSES établissent des demandes individuelles d’indemnisation des gardes et astreintes réalisées qui sont transmises à la CPAM soit directement par les médecins soit via l’établissement.
La CPAM procède au paiement des forfaits de gardes et astreintes aux médecins concernés après croisement entre les demandes de paiement des médecins et le tableau des gardes validé transmis par l’établissement.
Les dépenses de permanences des soins en établissement de santé connaissent une progression depuis 2009. Elles s’élevaient à 633 millions d’euros à cette période, mais ont atteint 723 millions de crédits délégués en 2013 (41).
ÉVOLUTION DES DÉPENSES AU TITRE DE LA PDSES
(en millions d’euros)
Année |
2009 |
2010 |
2011 |
2012 |
2013 |
Montant des dépenses nationales |
633 |
761,8 |
735 |
755,7 |
765* |
(*) Dépenses en cours de « remontée », non encore définitivement connues.
Source : Ministère des affaires sociales, de la santé et des droits des femmes.
2. Les actes et majorations applicables demeurant dans le champ conventionnel
Les montants des actes et des majorations applicables dans le cadre du dispositif régulé de PDSA sont définis par la convention médicale (42).
Les « majorations spécifiques de nuit, milieu de nuit, dimanche et jours fériés » ne peuvent être cotées que par le médecin de permanence :
– inscrit en tant que tel au tableau de conseil départemental de l’Ordre, assurant la permanence dans une maison médicale de garde ou intervenant dans le cadre d’une association de permanence des soins ;
– qui intervient à la demande du centre de régulation (Centre 15 ou interconnecté au 15).
Ces majorations spécifiques sont également applicables par le médecin non inscrit au tableau de garde, qui intervient sur appel du médecin régulateur en remplacement du médecin de permanence indisponible.
Six codes de prestations sont ainsi utilisés pour le paiement de ces majorations, le montant étant différent selon que le médecin de permanence reçoit le patient à son cabinet ou qu’il effectue une visite à domicile justifiée.
Codes majorations des actes à domicile |
Tarifs majorations des actes à domicile (en euros) |
Codes majorations des actes en cabinet |
Tarifs majoration des actes en cabinet (en euros) | |
Majoration spécifique de nuit 20 heures-0h / 6h-8h |
VRN |
46,00 |
CRN |
42,50 |
Majoration spécifique de milieu de nuit 0h-6h |
VRM |
59,50 |
CRM |
51,50 |
Majoration spécifique de dimanche et jours fériés* |
VRD |
30,00 |
CRD |
26,50 |
(*) Les majorations spécifiques de dimanche et jours fériés (VRD et CRD) s’appliquent aux samedi après-midi, lundi veille de jours fériés, vendredi (et samedi matin) lendemain de jours fériés.
Source : Lettre-réseau, lr-ddgos-39/2012 du 20 avril 2012, CNAMTS.
Les majorations spécifiques à la permanence des soins sont notamment cumulables avec la consultation au cabinet ou la visite à domicile.
Elles ne sont pas cumulables avec les majorations de coordination, les dépassements institués dans le cadre du dispositif dit de Parcours des soins, certaines majorations de déplacement (43).et surtout, les rémunérations forfaitaires de régulation, définies réglementairement, dans la même plage horaire.
Le montant de ces majorations représente un peu plus de 247 millions d’euros en 2013 contre 216 millions en 2001 (mais 239 millions en 2003).
ÉVOLUTION DES DÉPENSES AU TITRE DE LA PDSA
RELEVANT DU CHAMP CONVENTIONNEL
(en millions d’euros)
2001 |
2003 |
2005 |
2006 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
216,1 |
238,8 |
200,5 |
211,4 |
219,6 |
237,3 |
226,2 |
237,3 |
235,6 |
247,4 |
Source : Ministère des affaires sociales, de la santé et des droits des femmes.
3. Une enveloppe qui doit être maîtrisée
Votre rapporteure ne méconnaît pas les efforts réalisés dans la recherche d’une plus grande maîtrise des dépenses dans un contexte de dégradation des comptes publics. Ceux-ci se révèlent en effet indispensables et doivent être poursuivis tout en poursuivant l’objectif principal, à savoir une meilleure régulation au service de tous les patients.
a. Les effets positifs de la réforme
Le premier effet de la mise en place de la PDSA a été la spectaculaire diminution du nombre d’actes réalisés : 7,1 millions en 2001, 5,4 millions en 2011. Cette évolution traduit dans une certaine mesure l’effet de la régulation téléphonique sur le non-recours à l’acte. C’est un des premiers succès qu’il convient de mettre en exergue. Soulignons parallèlement que le nombre d’actes régulés est passé de près de 400 000 à 3,2 millions entre 2005 et 2011 quand le nombre d’actes non régulés a décru de près de 3 millions sur la même période, passant de 5,1 millions à 2,2 millions.
Entre 2006 et 2011, on observe ainsi une diminution sensible des montants des actes ne faisant pas l’objet d’une régulation préalable : 194 millions d’euros en début de période contre 89 millions en fin de période. Parallèlement, le montant des actes régulés a progressé sur la même période de 56 % pour atteindre 147 millions d’euros en 2014.
Le deuxième enseignement qui peut être tiré des données qui ont été transmises à votre rapporteure est que l’on est parvenu à une relative stabilisation du coût du dispositif de PDSA, réalisée au travers du dispositif conventionnel et de rationalisation continue des territoires de garde dans le cadre des FIR qui fonctionnent sur enveloppe fermée.
Le montant des forfaits d’astreinte et de régulation atteindrait 135,6 millions d’euros en 2013, en nette décrue au regard du pic de 147,6 millions d’euros constaté en 2008. Au sein de cet ensemble, il convient de souligner une augmentation régulière des moyens affectés à la régulation contrebalancée par une diminution de ceux consacrés aux astreintes. Globalement, les ARS ont privilégié la régulation téléphonique en rationalisant de facto l’effection (nouvelle sectorisation, fin de l’effection en nuit profonde…).
La maîtrise de l’enveloppe forfaitaire a ainsi compensé en partie l’augmentation régulière de l’enveloppe consacrée à la rémunération des actes.
La combinaison de la diminution du nombre d’astreintes et de l’augmentation du nombre d’actes régulés s’est également traduite par une augmentation sensible du nombre moyen d’actes par astreinte, surtout en période nocturne : 3,1 en 2012 contre 2,9 en 2011. S’agissant du prix moyen de l’acte incluant l’astreinte, on observe une diminution marquée entre 2011 et 2012, plus sensible pour l’activité de nuit, comme le résume le tableau ci-après.
LES EFFETS DE L’ORGANISATION DE LA PDSA SUR LES RATIOS D’ACTES PAR ASTREINTE ET LE PRIX MOYEN DES ACTES
Ratio actes régulés/astreinte |
Prix moyens des actes, y compris astreintes (en euros) | |||
2011 |
2012 |
2011 |
2012 | |
Total activité régulée |
2,9 |
3,1 |
80 |
76 |
Activité de nuit régulée |
1,6 |
1,8 |
112 |
104 |
Activité des dimanches/jours fériés régulée |
12,2 |
12,9 |
49 |
49 |
Activité du samedi régulée |
0,3 |
0,3 |
381 |
376 |
Source : CNAMTS.
Au total, le coût de la PDSA apparaît globalement maîtrisé. Le graphique suivant illustre cette évolution tendancielle.
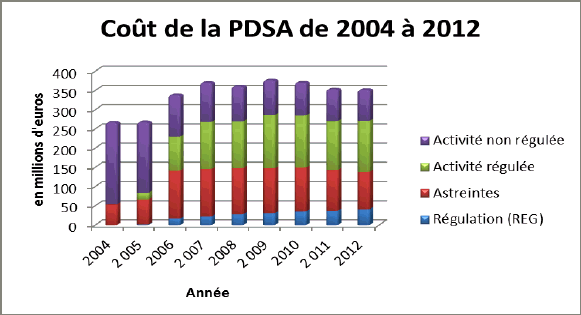
Source : CNAMTS.
La nouvelle organisation de la PDSA, centrée sur le rôle des ARS, a eu un impact significatif sur la maîtrise des dépenses. Ces efforts ne doivent toutefois pas masquer les insuffisances du système actuel de financement qui combine des sources diverses de financement ainsi que des acteurs multiples.
● Votre rapporteure tient tout d’abord à rappeler une remarque déjà soulevée par la Cour des comptes dans le cadre de son rapport (44). Le montant de l’enveloppe à la disposition des ARS est somme toute assez partiel. Elle ne représente que les seules dépenses de forfaits d’astreinte quand les majorations spécifiques aux tarifs des visites et consultations continuent de relever du champ conventionnel national. Quels que soient les efforts de maîtrise réalisés par les ARS, ces derniers ne porteront au plus que sur environ un tiers du coût de la seule PDSA : 135,6 millions d’euros sur un total de 383 millions d’euros en 2013.
● Ajoutons que certains impacts de l’organisation de la permanence des soins restent mal évalués. C’est notamment le cas pour les associations de permanence des soins dont on peut isoler deux types :
– les associations départementales pour l’organisation de la permanence des soins (ADOPS) qui organisent la PDSA au sein de chacun des départements (coordination des tableaux de garde, liens avec l’Ordre…) ;
– les associations de type « SOS médecins » qui réalisent des effections.
Les données issues de l’ex-FIQCS et du FIR ne permettent pas d’isoler le financement spécifique de ces associations qui reçoivent par ailleurs des sommes en provenance des services de l’État ou des collectivités territoriales.
Dans le rapport précité, la Cour des comptes regrettait également l’absence d’études permettant de mesurer l’impact de l’insertion d’associations de permanence des soins « sur le service médical rendu à la population, mais également sur le coût de fonctionnement du système ».
Dans une récente étude, la CNAMTS a toutefois pu caractériser l’activité des médecins des associations de type « SOS médecins ». L’objectif de cette étude était d’évaluer et de comparer l’activité des médecins travaillant pour des associations de type « SOS médecins » à l’activité de l’ensemble des autres omnipraticiens en 2012. Alors que l’effectif estimé des praticiens relevant des associations de type « SOS médecins » représente 1,9 % des omnipraticiens – 842 sur 55 190 –, la part des sommes remboursées aux associations de permanence des soins représenterait 19,7 % des montants remboursés de la permanence des soins, soit 353 millions d’euros en 2012 (45).
L’activité des associations de type « SOS médecins » est en outre très largement déterminée par la PDSA. En effet, 77,7 % des montants remboursés proviennent de la permanence des soins ambulatoires, tandis que chez les autres omnipraticiens, cette part n’est que de 5,8 %.
Ces éléments ne restent toutefois que très parcellaires et ne rendent compte que pour une faible part de l’activité de ces associations. Si l’on peut relever le coût direct d’une intervention d’une association de permanence des soins, de type « SOS médecins », il est en revanche plus délicat de mesurer le service apporté qui peut conduire à diminuer le recours aux autres dispositifs concourant à la prise en charge, comme un passage aux urgences ou le recours à des moyens de transport sanitaires.
● Il y a cependant lieu de souligner également que le niveau d’activité des services d’urgence n’a pas particulièrement faibli et qu’un engorgement subsiste notamment aux heures de la PDSA.
Selon une enquête de la DREES dont les données sont en cours de consolidation (46), les services d’urgences ont accueilli plus de 18 millions de passages en 2011 au sein de 750 structures d’accueil et de traitement des urgences de France métropolitaine et de ses départements d’outre-mer contre 13,6 millions de passages dix ans plus tôt.
Surtout, les premières analyses font état d’éléments convergents tendant à souligner « qu’une partie des patients ayant recours aux urgences auraient pu également consulter un médecin généraliste ou un pédiatre en cabinet libéral en ville, s’ils avaient pu obtenir un rendez-vous rapidement, i.e. dans la journée ou le lendemain ». Obtenir un tel rendez-vous peut se révéler un obstacle.
À l’appui de ce constat, la Fédération hospitalière de France (FHF) a émis plusieurs hypothèses tendant à expliquer le passage aux urgences. La raison de la venue aux urgences par les patients peut être motivée par la facilité d’accès au plateau technique des hôpitaux publics au regard du « parcours du combattant » de la médecine de ville : difficultés pour obtenir un rendez-vous, ou obtenir un avis spécialisé, ou tout simplement absence de pédiatres en exercice. Par comparaison, les hôpitaux publics permettent d’assurer de premiers soins, offrent la possibilité de procéder à des examens complémentaires et si nécessaire d’être hospitalisé sans délai. Ainsi la FHF soutient l’idée selon laquelle les urgences seraient similaires à des centres de santé intégrés. Cela constitue une dérive du système mais, compte tenu des habitudes prises, celles-ci seront difficiles à enrayer. L’absence d’alternative fait des hôpitaux des acteurs incontournables du système de santé plus que l’offre technique, la gravité des cas ou l’urgence médicale.
La gratuité des soins aux urgences ou l’absence d’avance de frais serait également une incitation supplémentaire au recours aux urgences pour les patients. Aujourd’hui, aucune étude ne permet d’appréhender cette réalité mais il est certain que la crainte de dépassement d’honoraires en ville peut conduire certains patients à recourir aux urgences.
En tout état de cause, la FHF souligne qu’une étude circonstanciée doit être menée pour déterminer avec pertinence l’activité des urgences qui pourrait relever d’autres acteurs : selon la FHF, ce taux serait estimé à 20 %.
● Si l’on envisage enfin la PDSA dans sa globalité, une approche en coût complet aurait le mérite de permettre d’effectuer des choix rationnels tant en termes d’organisation que de structures.
Le rapport précité de la Cour des comptes a ainsi synthétisé l’évolution des dépenses de permanence des soins en englobant la PDSA à proprement parler mais également les dépenses des pharmacies et des transports sanitaires. Votre rapporteure a complété les données issues du rapport de la Cour des comptes par des éléments complémentaires apportés par la CNAMTS pour les années 2012 et 2013 pour aboutir au tableau ci-après.
L’état des lieux établis par la Cour semble indiquer que la réforme a eu des conséquences indirectes : elle a contribué à la croissance des sommes allouées aux officines pharmaceutiques et à la majoration des tarifs des transporteurs sanitaires. Entre 2005 et 2013, le coût global est ainsi passé de 473,2 à 629,5 millions d’euros sans qu’il soit par ailleurs tenu compte des frais de prises en charge par les établissements hospitaliers. Pour les pharmacies, des forfaits d’astreinte, qui n’existaient pas auparavant, ont été ainsi institués en janvier 2006. Initialement fixés à 75 euros par nuit, par jour férié ou par dimanche, les forfaits des pharmaciens s’élèvent depuis 2012 à 150 euros par nuit, soit un doublement.
Après avoir permis une certaine diminution des actes, l’organisation actuelle semble avoir atteint un palier : 5 millions d’actes pour 60 % d’actes préalablement régulés alors que l’on constate une croissance des actes remboursés.
Au cours de leur audition, les représentants de la Cour des comptes ont enfin regretté qu’une étude similaire ne soit pas pérennisée. Votre rapporteure partage ce point de vue car les enseignements qui pourraient en être tirés permettraient de voir si certaines inflexions se dessinent.
ÉVOLUTION DES DÉPENSES DE PERMANENCE DES SOINS POUR LA FRANCE ENTIÈRE
(en millions d’euros)
Année |
2001 |
2003 |
2005 |
2006 |
2011 |
2012 |
2013 | |
PDSA |
Forfaits d’astreinte |
0 |
56 |
66,4 |
143,6 |
141,6 |
136,2 |
135,5 |
Actes remboursés |
216,1 |
238,8 |
211,9 |
214,3 |
237,1 |
235,6 |
247,4 | |
Subventions diverses |
4,4 |
19,4 |
22,5 |
13,7 |
n.d. |
n.d. |
n.d. | |
Dépenses totales PDSA |
220,5 |
314,2 |
300,8 |
370,6 |
378,7 |
371,8 |
382,9 | |
Services de garde et d’urgence des pharmacies |
Forfaits d’astreinte |
0 |
0 |
0 |
8,9 |
38,8 |
40 |
75,5 |
Actes remboursés |
8,5 |
8,7 |
7,9 |
9,3 |
15,7 |
17 |
22 | |
Dépenses totales pharmacies |
8,5 |
8,7 |
7,9 |
18,2 |
54,5 |
57 |
97,5 | |
Total dépenses hors transports |
229 |
322,9 |
308,7 |
388,8 |
433,2 |
428,8 |
480,4 | |
Garde des transports sanitaires |
Forfaits d’astreinte |
0 |
0 |
143,4 |
144,6 |
146,9 |
145,5 |
146,2 |
Sorties remboursées |
n.d. |
n.d. |
21,1 |
23,4 |
34,6 |
36,1 |
37,2 | |
Total transports |
n.d. |
n.d. |
164,5 |
168,0 |
181,5 |
181,6 |
183,4 | |
Total général |
n.d. |
n.d. |
473,2 |
557,8 |
614,7 |
610,4 |
663,8 | |
Source : CNAMTS
C. LE MAINTIEN DE FORTES DISPARITÉS
L’organisation de la PDSA étant du ressort des ARS, il n’existe pas d’informations « consolidées » au niveau national pour donner une photo de la situation actuelle de la permanence des soins. Les personnes auditionnées ont fait part à la rapporteure de données ponctuelles révélant l’existence de disparités territoriales fortes mais qui ne font que refléter les inégalités constatées dans l’accès aux soins dans leur globalité. Dans la région Midi-Pyrénées, Mme Monique Cavalier, directrice de l’ARS de cette région, a souligné que, si la participation moyenne des médecins à la PDSA s’élevait à 55 %, elle demeurait très disparate : elle atteint ainsi 79 % dans le Lot mais seulement 35 % en Ariège.
Si les acteurs de terrain font part de ces disparités territoriales, elles demeurent cependant mal connues. Comme l’a indiqué M. Marc Giroud, président de Samu-Urgences de France, aucune évaluation n’a été faite par le ministère de la santé de l’état global de la permanence des soins. Certains points sont tout à fait mal connus comme le rôle des ARS dans l’organisation des tableaux de permanence, la concertation du conseil de l’ordre avec les échelons départementaux pour élaborer des cahiers des charges régionaux… Au plan quantitatif, on connaît mal l’incidence de la permanence des soins sur la fréquentation des urgences, sur le recours aux pompiers… Au plan qualitatif, on constate, au fil des années, un agrandissement des territoires de garde et un renvoi sur l’hôpital pour les périodes de nuit profonde mais aucune évaluation de la réponse globale aux besoins médicaux n’a été menée.
Même si le code la santé publique prévoit dans son article R. 6315-6 que les cahiers des charges régionaux doivent définir les conditions d’évaluation de la PDSA avec la mise au point d’indicateurs de suivi, force est de constater que ces bilans régionaux, lorsqu’ils existent, ne sont pas exploités par les services centraux du ministère de la santé. La Cour des comptes dans son rapport de septembre 2013 sur la loi de financement de la sécurité sociale a dressé un bilan de la PDSA et a constaté cette absence de pilotage du ministère de la santé. Elle regrettait notamment que le ministère ne fournisse pas « un cadre à l’évaluation des dispositifs locaux qui permette la comparabilité des travaux menés à ce titre par les ARS ».
1. Les inégalités territoriales pour l’accès aux soins ambulatoires et à la PDSA
Malgré les efforts menés pour améliorer la protection sociale (CMU, CMUC, aide à l’acquisition d’une assurance maladie complémentaire…), des lacunes subsistent dans l’accès aux soins ambulatoires qui sont encore amplifiées lorsqu’il s’agit des soins dans des horaires non ouvrables.
Si les médecins semblent suffisamment nombreux à l’échelle nationale, des inégalités manifestes apparaissent à l’échelle régionale et départementale. En 2012, la région Provence-Alpes-Côte d’Azur comptait ainsi 368 médecins pour 100 000 habitants, alors que la Picardie, région la plus faiblement dotée en praticiens, n’en comptait que 237 (47)
Les écarts sont encore plus marqués à l’échelle départementale. La moyenne départementale s’élevait, en 2012, à 138 médecins généralistes pour 100 000 habitants. Mais Paris et les départements du littoral méditerranéen se caractérisent par une très forte densité de médecins généralistes (219 pour 100 000 habitants à Paris), quand les départements du Bassin parisien et le Pas-de-Calais ont une densité médicale beaucoup plus faible (102 généralistes pour 100 000 habitants dans l’Eure) (48).
La répartition géographique des médecins est en outre souvent en décalage avec les besoins en soins des populations locales. La région Nord-Pas-de-Calais présente un indice comparatif de mortalité de 129,6 pour les hommes et de 121,5 pour les femmes en 2012 (49) (PRS Nord-Pas-de-Calais, 2012), et détient malheureusement le record de mortalité par cancer en France entre 2004 et 2008, avec 218 décès pour 100 000 hommes et 92 décès pour 100 000 femmes (50).
Pourtant, le Nord-Pas de Calais est l’une des régions françaises les plus faiblement dotées en médecins, ne comptant que 278 praticiens pour 100 000 habitants.
● La PDSA outre-mer
Le cas des Outre-mer est particulier car l’éloignement et l’insularité renforcent les inégalités territoriales s’agissant de la répartition des soins ambulatoires.
Les 2 862 médecins libéraux et d’exercice mixte en activité dans les DOM en 2012 sont très inégalement répartis : la Guyane ne comptait en 2012 que 71 praticiens actifs, dont la moitié de spécialistes, pour 100 000 habitants, soit deux fois et demie moins que La Réunion, seule à approcher (avec 180 praticiens pour 100 000 habitants) la moyenne nationale (201). Aucun département métropolitain ne connaît une densité de médecins libéraux et d’exercice mixte inférieure à 114 pour 100 000 habitants, contrairement à la Guyane (71) et Mayotte (18).
Pour l’ensemble des départements d’outre-mer, la densité en professionnels de santé est la plus faible dans les cantons les plus défavorisés de Guyane et du sud-est de La Réunion, et la plus forte dans les cantons plus favorisés, notamment les Antilles et la moitié ouest de La Réunion. On peut même relever que huit cantons (et un tiers des bassins de vie) ont une densité de généralistes libéraux plus importante que la moyenne nationale, ce qui a jusqu’ici moins retenu l’attention que le zonage en cours de développement pour attirer par diverses aides des médecins vers les secteurs déficitaires.
● Le cas particulier de la Guyane
La Guyane est pour sa part classée zone déficitaire en médecins généralistes libéraux : sa densité s’avère très inférieure à la moyenne avec un médecin pour 1 400 habitants contre 1 pour 553 en métropole. Certains facteurs structurants sont défavorables : 31 % des médecins ont plus de 60 ans, le temps d’exercice en cabinet est limité (la plupart des professionnels cumulant plusieurs responsabilités du fait de leur rareté) et les difficultés d’accessibilité, liées à un isolement en dehors du littoral, compliquent l’exercice libéral alors même que les besoins sont croissants du fait d’une augmentation constante de la population. Les soins dans les communes isolées reposent sur les centres ou postes de santé gérés par l’hôpital de Cayenne, sans présence médicale à temps plein.
À l’intérieur des terres, l’offre sanitaire est réduite à trois officines et dix-neuf centres et postes de santé, dont dix seulement sont médicalisés (les soins sont délivrés, dans les 9 autres, par des infirmiers et/ou des agents de santé). L’accès aux consultations est gratuit ; il en est de même pour la délivrance des médicaments, sauf dans les trois secteurs où une officine a été ouverte. Des procédures ont été mises en place afin d’atténuer les conséquences de l’isolement, surtout en ce qui concerne le volet curatif : les urgences non gérables sur place peuvent être transférées par hélicoptère vers l’un des trois hôpitaux du littoral, les prélèvements biologiques sont acheminés, par pirogue et voiture, jusqu’aux laboratoires du littoral et des médecins spécialisés, en poste dans les hôpitaux du littoral, font tous les deux mois environ des missions dans l’intérieur des terres (notamment pour assurer le suivi des patients séropositifs).
En revanche, l’assurance maladie ne prend pas en charge les transports nécessaires à l’accès des consultations spécialisées hospitalières du littoral. Surtout, l’accès aux centres eux-mêmes est très inégal, selon le lieu de résidence, du fait de l’immensité des secteurs sanitaires. Par exemple, le plus important de ces centres, celui de Maripasoula, géré en 2009 par 4 médecins, dessert un secteur de 18 360 km2 (par comparaison, Paris n’en couvre que 105). L’ajustement de l’offre aux besoins est encore compliqué par, d’un côté, le turn-over rapide des professionnels des centres et, de l’autre la forte croissance de la population (plus forte que sur le littoral, même si la population y reste au total bien moins importante), d’autant que cette croissance procède pour une large part d’une immigration irrégulière.
La Nouvelle-Calédonie, où les critères d’inscription au tableau peuvent différer de ceux de l’ordre national des médecins, a une densité médicale très inférieure à celle des Antilles et proche de la Guyane, avec 54 généralistes et 51 spécialistes par 100 000 habitants ; dans la province Nord, les spécialistes exercent tous à l’hôpital, et la densité en généralistes est faible.
Dans les secteurs où l’accès aux soins ambulatoires est problématique, la question de la PDSA est encore plus difficile à assurer même si dans certaines zones rurales, les médecins ont gardé des habitudes de grande disponibilité qui permettent de pallier l’absence de PDSA structurée. Le médecin de famille « traditionnel » reste souvent joignable à toute heure. Ce type de pratique de la médecine est cependant condamné à court terme car ces médecins sont souvent proches de la retraite et leurs remplaçants n’accepteront plus de telles contraintes.
La PDSA est aussi très difficile à assurer dans certains quartiers sensibles où les cabinets libéraux se raréfient pour des raisons de sécurité. Lors de son déplacement à l’hôpital d’Avicenne en Seine Saint Denis, la rapporteure a reçu de nombreux témoignages de soignants qui lui ont expliqué qu’il existait dans certains quartiers une véritable carence de médecins libéraux. La même difficulté a été évoquée pour la zone d’Amiens Nord. Avec la réorganisation du CHU (centre hospitalier universitaire), le service des urgences va être transféré dans sa totalité dans la zone sud de l’agglomération alors que plusieurs quartiers populaires se trouvent en zone nord. Jusqu’à présent, les habitants pouvaient facilement se rendre à l’antenne nord du CHU mais lorsqu’elle aura disparu, l’offre libérale deviendra vraiment insuffisante. SOS médecins estime être en mesure de compenser cette réorganisation en prévoyant d’ouvrir un cabinet situé au cœur d’une cité sensible, qui offrira une permanence des soins le soir et les jours fériés tout en assurant aussi les visites à domicile.
Même en région parisienne, où seulement 11 % des médecins généralistes participent en moyenne à la PDSA, certains départements connaissent des difficultés pour organiser la permanence sur l’ensemble des cantons. Ainsi en Seine et Marne, les territoires de Montereau-Fault-Yonne, de Provins et de Nemours ne sont pas couverts et doivent systématiquement recourir aux urgences hospitalières. Le cahier des charges de l’ARS d’Île-de-France précise qu’un tiers de la population de la Seine et Marne n’est pas couvert par un système d’effecteurs mobiles (ce qui représente les deux tiers de la superficie du département). Pour le Val d’Oise, la zone du Vexin, essentiellement rurale, ne dispose pas de système de PDSA et doit recourir aux services de l’hôpital de Magny en Vexin, pour la partie nord-est du département (territoire de garde de Louvres-Survilliers). La PDSA ne fonctionnant que les week-ends, en soirée les patients doivent s’adresser soit à la maison médicale de garde de Gonesse, soit au centre de santé de l’aéroport, soit encore à l’hôpital de Gonesse.
2. La PDSA en butte aux inégalités sociales et à certaines déficiences spécifiques
Les besoins médicaux, notamment pour les soins inopinés durant les périodes non ouvrables, restent mal couverts pour un certain nombre de patients, notamment les plus modestes, ou dans des situations spécifiques (personnes détenues ou en garde à vue).
a. Les personnes en situation de précarité sociale
Même si des progrès indéniables ont été réalisés depuis la loi de du 29 juillet 1998 relative à la lutte contre les exclusions, il demeure de réelles carences dans l’organisation des soins tout particulièrement pour les périodes nocturnes et les jours non ouvrables.
• Les PASS : description du dispositif
Les personnes en situation de précarité sociale non seulement éprouvent des difficultés d’accès aux soins liées à une absence de droits ouverts à l’assurance maladie, mais aussi hésitent, lorsque ces droits sont ouverts, à recourir aux réseaux de soins classiques que sont les cabinets libéraux et les services hospitaliers. Les associations caritatives ont depuis longtemps souligné l’importance des obstacles « culturels » à fréquenter les lieux de soins ordinaires. C’est pourquoi des structures d’accueil et de soins spécifiques ont été créées. Les premières consultations pour les patients en situation de précarité remontent à 1992 mais c’est la loi précitée du 29 juillet 1998 qui les a instituées systématiquement. Les permanences d’accès aux soins de santé (PASS) sont ainsi définies comme « des cellules de prise en charge médico-sociale qui doivent faciliter l’accès des personnes démunies non seulement au réseau hospitalier mais aussi aux réseaux institutionnels ou associatifs de soins d’accueil et d’accompagnement social ».
La mise en place de la Couverture Maladie Universelle (CMU) et de la CMU-Complémentaire a facilité le fonctionnement des PASS car elle permet à la grande majorité des patients de disposer de droits sociaux (seuls les étrangers en situation irrégulière se trouvent exclus de la couverture maladie, mais bénéficient alors de l’aide médicale de l’État).
Une circulaire DGOS de juin 2013 décrit le référentiel PASS (51).
Les PASS se caractérisent par l’accueil de patients désocialisés ou en grande difficulté disposant ou pas de protection sociale et qui doivent être accompagnés dans leur parcours de soins.
Ce dispositif a été créé par l’article L. 6112.6 du code de santé publique, il est adapté aux personnes en situation de précarité et vise à leur faciliter l’accès au système de santé tout en les aidant dans les démarches nécessaires à la reconnaissance de leurs droits.
Une PASS doit offrir plusieurs services :
– un accès aux soins et un accompagnement soignant et social aux patients dans la perspective d’un retour à l’offre de soins de droit commun. Ces soins peuvent ne pas être soumis à facturation pour les patients pour lesquels il apparaît au moment de la réalisation des actes qu’ils ne pourront pas bénéficier d’une couverture sociale ;
– un accompagnement médico-social à l’intérieur et à l’extérieur de l’établissement pour faciliter le repérage et la prise en charge de ces patients et construire un partenariat institutionnel élargi ;
– une aide individuelle au patient proposée par un travailleur social pour constituer un dossier permettant d’acquérir une protection sociale au titre de la CMU ou d’un autre régime social.
La permanence est habituellement située dans un établissement de santé.
La grande majorité des PASS doit conserver une vocation généraliste. Cependant il s’est avéré nécessaire de créer des permanences spécialisées dans le cas de pathologies pour lesquelles l’accès aux soins est particulièrement difficile : PASS bucco-dentaires et PASS psychiatriques, ces dernières devant travailler en lien étroit avec les équipes mobiles psychiatrie-précarité.
• Les caractéristiques des PASS
Au cours de l’année 2012, les ARS ont lancé une enquête nationale pour mieux connaître les caractéristiques des permanences existantes.
Cette enquête a permis d’identifier 430 PASS : si la plus grande part sont des PASS généralistes (368), on compte également 18 PASS dentaires et 44 PASS psychiatriques. Sur les 25 régions ayant répondu à l’enquête, 11 n’ont pas déclaré de PASS dentaire. Seules 6 régions n’accueillent pas de PASS psychiatrique : trois régions d’outre-mer, ainsi que la Bourgogne, la Corse et le Limousin.
La plupart des PASS généralistes sont situées dans des établissements publics. 5 % d’entre elles sont au sein de structures privées ou mixtes. Tous les CHU/CHR disposent d’une permanence de taille plus importante en nombre de patients, comme en effectifs de professionnels.
La plupart des permanences (83 %) sont rattachées à un pôle (52). Il s’agit alors dans près de 45 % des cas d’un pôle incluant les urgences. Les PASS sont d’ailleurs situées dans des établissements où le service des urgences a une activité importante : ainsi 55 % des PASS sont situés dans un établissement où les urgences ont une fréquentation annuelle supérieure ou égale à 30 000 visites en 2012.
Les PASS généralistes comptent en moyenne près de 2 équivalents-temps plein (ETP), avec l’intervention quasi systématique d’un travailleur social, et d’un infirmier ou d’un médecin. D’autres professionnels peuvent intervenir : du personnel administratif notamment, mais également des pharmaciens, cadres de santé, psychologues, aides-soignants…
L’accès sans frais à des consultations de médecine générale est possible dans près de quatre PASS sur cinq. L’accès à des médicaments sans frais est plus large encore, puisque près de 9 PASS sur 10 le prévoient. Les actes techniques sont accessibles sans frais dans environ 75 % des permanences, autant pour les analyses biologiques que pour les examens radiologiques. Les soins infirmiers le sont dans la même proportion. Les services d’interprétariat sont déclarés disponibles dans près de 75 % des PASS interrogées.
La file active moyenne est d’environ 430 patients sur l’ensemble des PASS généralistes. Cette valeur moyenne cache des disparités, puisque 20 % déclarent une file active comptant moins de 100 patients alors qu’à l’opposé, 25 % dénombrent 500 patients ou plus.
Les PASS psychiatriques sont nées officiellement en 2009 dans le cadre d’un appel d’offres de la DHOS (direction de l’hospitalisation et de l’organisation des soins). Il s’agit de PASS établies dans les établissements exerçant en psychiatrie, qui ont pour objectif d’améliorer la rapidité de mise en place des soins grâce à une démarche d’ouverture des droits sociaux, et de renforcer la compétence des services sociaux de ces établissements dans la connaissance de ces publics, de renforcer les liens entre établissements de psychiatrie et établissements MCO pour favoriser leur prise en charge globale. Ces PASS sont deux fois sur trois liées à des établissements autorisés exclusivement en psychiatrie. La plupart d’entre elles ont vu le jour en 2010.
Les équipes de ces PASS comptent en moyenne 2,2 ETP au total. Le personnel social et le personnel médical sont présents dans la très large majorité d’entre elles : cependant une PASS sur 6 n’est pas pourvue de l’un ou de l’autre.
Les consultations psychiatriques sans frais sont possibles dans la quasi-totalité des PASS, des consultations de généralistes sont également offertes sur place dans deux PASS psychiatriques sur cinq. L’accès aux médicaments sans frais est possible dans la plupart des PASS psychiatriques comme l’accès à des services d’interprétariat.
• Le financement des PASS
Depuis leur création, les PASS sont financées par des crédits consacrés aux « missions d’intérêt général et d’aide à la contractualisation » (MIGAC), destinés à compenser les charges liées à l’accomplissement de certaines missions incombant aux établissements de santé. Le guide MIGAC précise que des crédits spécifiques sont attribués aux PASS pour « les activités de facilitation de l’accès aux soins, de prise en charge et d’accompagnement, hors hospitalisations et consultations facturables, de patients en situation de précarité. Sont intégrés également dans le financement le pilotage, la coordination et l’évaluation de ces permanences ».
Les dotations budgétaires varient selon l’activité de la permanence : de 50 000 à 100 000 euros pour une fréquentation de 100 patients et jusqu’à 450 000 euros pour les structures les plus importantes avec plus de 1 600 patients par an.
Comme l’a souligné lors de son audition le Dr Caroline Aparicio, responsable de la PASS de l’hôpital Lariboisière à Paris, la mission de cette structure de soins va bien au-delà de l’accueil des patients puisqu’elle consiste à tisser tout un réseau de partenariat avec les professionnels du champ social et les professionnels de santé de « ville » pour parvenir en premier lieu à détecter les patients en carence de soins et dans un deuxième temps à faciliter le retour des patients dans le réseau de droit commun de la médecine ambulatoire lorsque les questions de droits sociaux sont résolues.
L’exemple du fonctionnement de la PASS de l’hôpital Lariboisière montre bien les limites d’une telle structure
La PASS de l’hôpital Lariboisière est centrée sur la médecine générale. Elle accueille, sans rendez-vous, toute personne âgée de plus de quinze ans de 8 heures à 16 h 30 pour les seuls jours ouvrés. Les patients sans couverture sociale sont aidés dans leurs démarches pour obtenir la CMU ou un autre type de droit social. Les patients ont accès au plateau technique et aux consultations spécialisées des hôpitaux Fernand-Widal et Lariboisière.
Aucune solution n’est prévue pour les soins inopinés en soirée ou durant les week-ends ou les jours fériés.
La PASS fonctionne avec 2 assistants sociaux, 6 médecins généralistes (3,2 ETP), une infirmière référente, 6,5 ETP pour les actes infirmiers et 8 aides-soignants.
Les patients sont adressés par les urgences, par les associations comme Médecins du Monde, France Terre d’Asile… ou procèdent d’une démarche individuelle des intéressés.
En 2013 le service a reçu 17 000 patients, dont 3 175 ont eu un entretien avec le service social. Pour 80 % d’entre eux, ils n’avaient pas de droits sociaux. 60 % avaient un logement précaire et 24 % étaient sans domicile fixe. 63 % étaient en situation irrégulière au regard du droit de séjour des étrangers.
Les pathologies rencontrées sont complexes et aggravées par un environnement social très défavorable.
La PASS a des liens institutionnels importants : elle est encadrée par un comité de pilotage du groupe hospitalier Lariboisière-Saint Louis et fait l’objet d’un pilotage au sein de l’APHP : une personne identifiée y est responsable de toutes les questions de précarité pour l’AP. De même, il existe deux référents à l’ARS d’Île-de-France qui suivent ces questions.
Un gros effort est mené pour faire connaître le travail de la PASS et pour former les personnels aux problématiques des soins pour les patients en grande difficulté sociale. Régulièrement, la PASS participe à des journées avec les travailleurs sociaux municipaux ou d’associations pour témoigner des actions menées. De multiples partenariats ont été noués avec l’assurance maladie, les associations caritatives et d’accueil des étrangers, le Samu social, etc.
Le médecin responsable de la PASS a reconnu les limites de cette organisation qui ne fonctionne que durant les jours ouvrables. En cas de nécessité de soins inopinés en dehors des jours ouvrables, les patients en situation de précarité se tournent vers les urgences mais beaucoup hésitent à s’y présenter et retardent les soins. Pour les patients étrangers en situation irrégulière, l’accès aux services d’urgences des hôpitaux est problématique car ils ne peuvent assumer les frais engendrés par leurs soins et ils ne disposent d’aucune protection sociale hormis l’aide médicale de l’État (AME) qui n’est, en principe, accordée qu’après trois mois de séjour sur le territoire français.
Ces patients se trouvent dans des situations très complexes qui nécessitent une approche spécifique. Certains viennent à la consultation depuis des années et ne pourraient pas être soignés ailleurs. D’autres parviennent à retourner dans le système de soins classique même si l’absence de tiers payant intégral demeure un obstacle majeur.
Les PASS sont confrontées à des problèmes insolubles comme les SDF sans aucun papier d’identité, ce qui empêche toute hospitalisation. Les soins pour les personnes en situation irrégulière sont très difficiles même en cas d’urgence médicale.
De plus, ces structures d’accueil restent mal connues des praticiens libéraux. Les PASS doivent encore faire des efforts pour faire connaître leur existence auprès des professionnels médicaux.
Selon une enquête de 2010 sur les PASS de la région parisienne dont ont fait mention les représentants de Médecins du monde lors de leur audition (53) , les consultants étaient des hommes pour 65 % avec un âge moyen de 46 ans. Sur le plan social, 80 % étaient nés hors de France, 50 % n’avaient pas de logement stable, 42 % étaient inactifs ou au chômage et 18 % n’avaient aucun revenu et 29 % consultaient dans ces structures pour raisons financières. Sur le plan médical, 64 % n’avaient aucun suivi médical régulier, 62 % n’avaient pas de médecin traitant déclaré, 18 % présentaient une pathologie psychiatrique et 52 % étaient porteurs d’une pathologie chronique.
• Les lacunes du dispositif des PASS
L’organisation « Médecins du Monde » a dressé en 2010 une enquête sur le fonctionnement des PASS qui a relevé de graves lacunes.
L’accueil des patients est apparu encore loin d’être inconditionnel. Plus de 30 % des PASS de médecine générale n’accueillent que les patients ayant des droits sociaux ou éligibles à l’AME. Les autres sont orientés pour les premiers soins vers des structures associatives. Les mineurs qui pourtant disposent d’un accès immédiat à l’AME ne sont pas toujours pris en charge. Lors de leur audition par la Mission, les représentants de Médecins du Monde ont insisté sur la très forte disparité entre les permanences. Globalement, les PASS manquent de personnels formés à la problématique de la précarité. Les moyens de fonctionnement sont de plus souvent très limités car les crédits affectés aux PASS ne sont pas « sanctuarisés ». Selon les établissements hospitaliers, certains crédits, initialement prévus pour les PASS sont ainsi parfois réaffectés à d’autres postes considérés comme plus prioritaires. Dans son rapport sur l’accès aux soins des plus démunis, notre collègue sénatrice Mme Aline Archimbaud (54) soulignait d’ailleurs que les crédits des PASS devaient être plus strictement « fléchés ».
Les représentants de cette association ont aussi admis que les services d’urgence représentaient l’ultime recours pour les soins urgents durant les périodes non ouvrables. Pour améliorer le dispositif, ils suggèrent d’élargir les horaires d’accueil des PASS. Il serait aussi possible de mettre en place des PASS itinérants et utile d’implanter des PASS pédiatriques. Plutôt que de se placer dans une logique d’accueil du patient qui doit faire lui-même la démarche de soins, ils préconisent une politique plus proactive pour aller au-devant de ces patients en difficulté.
L’expérience menée par l’organisation Médecins du monde consistait à prévoir des médiateurs sanitaires auprès des populations Roms plaide en faveur de leur extension. Il s’agit d’un travail complexe de mise en confiance et d’accompagnement social pour convaincre les patients de l’intérêt de certains actes de prévention comme les vaccinations ou de ne pas retarder les soins pour éviter une aggravation de leur état de santé.
Par ailleurs, la culture de l’évaluation est encore balbutiante car les PASS ont peu de moyens d’analyse de leurs pratiques et gèrent avant tout l’afflux de patients. Il conviendrait d’approfondir les liens avec les services hospitaliers et le tissu associatif.
b. Les difficultés d’accès aux soins pour les personnes détenues en dehors des heures ouvrables
Depuis la loi n° 94-43 du 18 janvier 1994 relative à la santé publique et à la protection sociale, la prise en charge sanitaire et l’organisation des soins en milieu pénitentiaire relèvent du ministère chargé de la santé. Toutes les personnes détenues sont immatriculées et affiliées à la sécurité sociale. Pour assurer leur mission, les centres hospitaliers ont créé des unités sanitaires.
• La permanence des soins dans les établissements pénitentiaires doit être organisée par convention
Les unités sanitaires chargées d’apporter des soins aux personnes détenues fonctionnent avec des horaires administratifs classiques (du lundi au vendredi de 8 heures à 18 heures au plus tard). Dans la plupart des établissements, il existe une permanence infirmière le samedi toute la journée et le dimanche matin, notamment pour assurer la distribution de médicaments. En revanche, très peu de médecins exerçant en prison sont tenus d’assurer des astreintes pour les périodes nocturnes ou les fins de semaine (37 % des établissements pénitentiaires peuvent recourir à un médecin hospitalier d’astreinte, pour les soins somatiques et 25 % pour les soins psychiatriques selon des données de 2010). Seuls certains très grands établissements (plus de mille détenus) disposent d’une garde médicale sur place, nuit comprise.
Il convient de rappeler que la loi pénitentiaire du 24 novembre 2009 a posé le principe de la parité de traitement des détenus et des autres patients : « La qualité et la continuité des soins sont garanties aux personnes détenues dans des conditions équivalentes à celles dont bénéficie l’ensemble de la population » (article 46 de la loi n° 2009-1436 du 24 novembre 2009).
Au titre de la continuité des soins, l’unité sanitaire doit donc organiser la réponse médicale devant être apportée aux personnes détenues hors de ses heures d’ouverture.
L’organisation de la permanence des soins se fait par voie contractuelle. En vertu de l’article 46 de la loi pénitentiaire précitée et de l’article R. 6112-16 du code de la santé publique, un protocole est signé par le directeur général de l’agence régionale de santé, le directeur interrégional des services pénitentiaires, le chef de l’établissement pénitentiaire et le directeur de l’établissement de santé concerné. Il définit les conditions dans lesquelles est assurée l’intervention, pour des soins urgents, des professionnels de santé appelés en dehors des horaires d’ouverture de l’unité sanitaire.
Cette convention précise notamment si la permanence des soins est assurée par une astreinte hospitalière dans le service hospitalier de rattachement de l’unité sanitaire de l’établissement pénitentiaire ou s’il est fait appel à la régulation du Centre 15 ou bien encore à une association de type SOS médecins. Il semble que l’organisation la plus fréquente soit le recours au Centre 15.
Il s’agit de répondre non seulement aux situations où le pronostic vital est engagé mais aussi aux cas nécessitant des actes diagnostiques et/ou thérapeutiques immédiats, pour des soins tant somatiques que psychiatriques.
Le cas échéant, les personnels pénitentiaires interviennent, soit à la demande de la personne détenue, soit de leur propre initiative, soit suite à une alerte donnée par toute autre personne (codétenu, enseignant…) si l’état de la personne détenue leur apparaît préoccupant.
Lorsque le personnel pénitentiaire appelle le centre de réception et de régulation des appels du SAMU (le Centre 15) qui est chargé d’opérer une régulation médicale des appels, une circulaire interministérielle, émanant des ministères de la santé et de la justice, du 30 octobre 2012, relative à la publication du guide méthodologique sur la prise en charge sanitaire des personnes placées sous main de justice précise les règles à observer pour parvenir à une régulation de qualité.
Elle rappelle que la régulation, dans les conditions prévues à l’article R. 6311-2 du code de santé publique a pour objet :
– d’assurer une écoute médicale permanente ;
– de déterminer et déclencher dans le délai le plus rapide la réponse médicale la mieux adaptée à la nature des appels ;
– de s’assurer, le cas échéant, de la disponibilité des moyens d’hospitalisation publics ou privés adaptés à l’état du patient.
Elle précise que « La mise en relation téléphonique directe entre la personne détenue et le médecin régulateur est de nature à permettre à ce dernier d’évaluer la situation sanitaire de l’intéressé. Il convient de favoriser la communication directe par téléphone de la personne détenue avec le médecin régulateur du Centre 15 en veillant à respecter la confidentialité de l’entretien médical tout en assurant la sécurité de la personne et de l’établissement. »
Le médecin régulateur du SAMU-Centre 15 décide de la réponse médicale devant être apportée à la situation. Les modalités pratiques de recours aux soins peuvent se traduire de différentes façons :
– le médecin régulateur peut estimer que le patient doit être hospitalisé. Il décide alors du moyen de transport le plus approprié (transport sanitaire privé, SMUR ou sapeurs-pompiers) Le médecin régulateur est aussi responsable du choix de l’établissement hospitalier ;
– le médecin régulateur peut aussi estimer que l’intervention d’un médecin sur place est nécessaire. Il fait alors appel au dispositif retenu localement (recours aux médecins de ville ou associations de type « SOS médecins » dans le cadre d’une convention avec l’établissement de santé de référence et l’établissement pénitentiaire, ou encore recours au médecin d’astreinte de l’établissement de santé de rattachement). L’extraction du patient, menotté ou entravé selon le profil judiciaire du détenu, est alors effectuée sous escorte du personnel pénitentiaire.
• La mise en œuvre du dispositif de permanence de soins est très disparate
Le respect de cette circulaire se heurte à plusieurs obstacles pratiques non négligeables. Les rapports de visite des établissements pénitentiaires du Contrôleur général des lieux de privation de liberté (CGLPL) font état très fréquemment des difficultés d’accès à des soins d’urgence surtout en période nocturne.
Les établissements pénitentiaires ne disposent pas tous de cellules munies d’un interphone, ce qui rend difficile le contact avec le personnel de surveillance surtout la nuit où les rondes dans les couloirs se font toutes les deux ou trois heures. Si le détenu n’est pas seul en cellule, c’est fréquemment son codétenu qui frappe à la porte pour se faire entendre et donner l’alerte.
Déjà en 2006, la Commission nationale consultative des droits de l’homme notait, dans son étude sur l’accès aux soins des personnes détenues, la lourdeur de la procédure à mettre en œuvre en cas d’urgence médicale de nuit : « Outre qu’il doit entendre les appels du détenu en détresse ou ceux de ses codétenus, le surveillant de garde doit évaluer la gravité de la situation, demander le cas échéant à un gradé – seul habilité à ouvrir la cellule – de se rendre sur les lieux, et enfin contacter le médecin régulateur du Centre 15 ».
En effet, en application de l’article D. 270 du code de procédure pénale, les surveillants ne peuvent accéder aux cellules librement : « Pendant la nuit, les cellules doivent pouvoir être éclairées en cas de besoin. Personne ne doit y pénétrer en l’absence de raisons graves ou de péril imminent. En toute hypothèse, l’intervention de deux membres du personnel au moins est nécessaire, ainsi que celle d’un gradé, s’il y en a un en service de nuit. »
Dans son avis n° 94 de novembre 2006 sur la santé et la médecine en prison, le Comité consultatif national d’éthique faisait le même constat de la difficulté de communiquer en cas d’urgence médicale entre les détenus et les surveillants et il rappelait que les Règles pénitentiaires européennes (RPE) du Conseil de l’Europe recommandaient que les détenus soient « en mesure de contacter le personnel à tout instant, y compris la nuit » (règle n° 52.4).
La discussion directe entre le médecin régulateur et le détenu se heurte très souvent à des problèmes matériels, les établissements ne disposant pas toujours de téléphones portables mis à disposition des surveillants de nuit pour procéder à de tels appels. Pourtant ce « colloque singulier » paraît être la seule manière d’évaluer correctement l’état de gravité de la santé du détenu. Sans ce contact direct, c’est au surveillant qu’il revient de traduire des symptômes alors que cette appréciation n’entre ni dans les attributions ni dans les compétences (en l’absence de formation médicale) du personnel de surveillance.
L’intervention d’un médecin travaillant dans le cadre d’une association médicale de garde de type « SOS médecins » est rendue difficile en raison des délais nécessaires pour accéder au détenu malade. Selon les informations communiquées par le CGLPL, il est fréquent que le médecin doive attendre plus d’une heure avant de pouvoir commencer son examen. Dans plusieurs départements, SOS médecins s’est désengagé du fait de ces délais et des retards avec lesquels les médecins étaient payés. Certains établissements ont proposé des tarifs supérieurs pour indemniser les médecins des délais d’attente mais ces majorations n’ont pas eu l’effet escompté.
C’est pourquoi le recours aux extractions médicales est très fréquent, la conduite aux urgences de l’établissement hospitalier de rattachement étant la seule solution opérationnelle permettant d’accéder à une consultation médicale.
D’après les données de l’Observatoire des structures de santé des personnes détenues (OSSD), le taux d’extractions en urgence pour 1 000 détenus, au niveau national était de 175 en 2009 et de 165 en 2010.
Au niveau régional, ce taux varie de 1 à 9 (36/1 000 en Corse à 330/1 000 en Franche-Comté, en 2010). De grandes différences sont également observées selon le type d’établissement pénitentiaire : en 2010, le taux d’extraction en urgence était trois fois plus important en établissement pour mineurs (470/1 000) que pour l’ensemble des établissements. Ce sont surtout les petits établissements qui procèdent aux extractions : 40 % des extractions en urgence proviennent des établissements de moins de 400 détenus représentant 30 % de la population pénale.
Les extractions médicales posent de multiples problèmes au regard de la gestion de la détention car durant la période nocturne, le nombre de surveillants étant limité, il est fréquent de devoir rappeler du personnel d’astreinte pour faire face à ces transferts en milieu hospitalier (au moins deux surveillants, voire trois si le détenu est particulièrement surveillé). L’étendue des moyens de contrainte (menottes, entraves…) doit être appréciée au cas par cas mais, dans la pratique, les détenus sont très souvent soumis aux procédures les plus strictes y compris durant l’examen médical lui-même. Ces examens ne respectent d’ailleurs pas toujours les règles du secret médical. Même si l’article D. 375 du code de procédure pénale prévoit qu’« en cas de transfèrement ou d’extraction vers un établissement hospitalier, les informations médicales contenues dans le dossier sont transmises au médecin destinataire dans des conditions matérielles garantissant leur inviolabilité », il arrive fréquemment que le dossier soit inaccessible, tout particulièrement la nuit, ou que des informations médicales soient divulguées en présence d’un surveillant.
Nonobstant le principe posé par la loi pénitentiaire de 2009 précitée, ces éléments factuels conduisent à considérer que la permanence des soins pour les personnes détenues est encore loin d’être équivalente à celle existant pour le reste de la population. Durant les périodes nocturnes, il semble que les personnes détenues soient véritablement pénalisées et perdent des chances de recevoir les soins adéquats dans un délai raisonnable. Un des premiers objectifs pour les établissements pénitentiaires devrait être de doter les cellules d’interphone ou de sonnette pour que les détenus puissent alerter le personnel de surveillance en cas d’urgence. Un deuxième objectif devrait être de garantir aux détenus la possibilité de s’entretenir directement avec le médecin régulateur du Centre 15, ce qui suppose de doter tous les établissements de téléphones portables en nombre suffisant.
c. Les personnes placées en garde à vue
L’accès aux soins dans les locaux de garde à vue pose de multiples problèmes aux médecins chargés de la PDSA. Alors qu’il s’agit d’un acte de médecine légale, ce sont des médecins de permanence ou les praticiens intervenant dans le cadre d’une association de type « SOS médecins » qui sont fréquemment sollicités au détriment des soins urgents.
La personne placée en garde à vue a la garantie de pouvoir bénéficier d’un examen médical dans les conditions fixées par l’article 63-3 du code procédure pénale afin de déterminer, notamment, si son état de santé est compatible avec le maintien en garde à vue. Cet article prévoit qu’en cas de prolongation de la garde à vue la personne peut être examinée une seconde fois.
La consultation du médecin doit intervenir au plus tard dans les trois heures qui suivent la demande. L’examen médical doit être pratiqué à l’abri du regard et de toute écoute extérieure afin de permettre le respect de la dignité et du secret professionnel.
En l’absence de demande de la personne gardée à vue, un examen médical est de droit si un membre de sa famille le demande : le médecin est alors désigné par le procureur de la République ou l’officier de police judiciaire.
Les conditions dans lesquelles se déroulent les visites médicales durant les gardes à vue ont été profondément modifiées par la réforme de la médecine légale définie par les circulaires des 27 et 28 décembre 2010 (55).
Dans ce cadre, le maillage territorial des unités médico-judiciaires (UMJ), rattachées à des établissements publics de santé aurait dû permettre, à compter de janvier 2011, la mise en œuvre d’un système de permanences permettant à des médecins légistes de se déplacer dans les commissariats et les gendarmeries pour réaliser les examens médicaux déterminant la compatibilité de l’état de santé du mis en cause avec le séjour en garde à vue.
Cette réforme est très diversement appliquée sur le territoire. Dans de nombreux départements, soit les médecins légistes ne se déplacent pas (ou à des horaires très limités) soit les conditions matérielles d’exercice rendent difficile la mise en œuvre du principe d’examen du patient dans les locaux mêmes de la garde à vue.
Pour des raisons budgétaires, très rares sont les UMJ où il a été possible d’affecter un chauffeur au médecin qui effectue les visites.
En outre, la difficulté pour les praticiens de se déplacer de nuit dans des zones mal connues et, pour certaines, parfois ressenties comme dangereuses, a conduit à ce que les visites de nuit ne s’effectuent plus dans les commissariats et les gendarmeries mais le plus souvent dans les services d’urgence des centres hospitaliers, ce qui présente deux inconvénients majeurs : d’une part, les forces de police doivent escorter la personne gardée à vue jusqu’à l’hôpital où rien n’est prévu pour une « attente sécurisée », mais surtout, le médecin ne peut évidemment pas constater concrètement sur place les conditions matérielles de la garde à vue.
Les circulaires précitées prévoyaient la possibilité de recourir au réseau local dit « de proximité » pour les heures et jours non ouvrés, lorsque les circonstances particulières, telles l’éloignement géographique ou les délais de transport, le rendent nécessaire.
Des constats opérés par le Contrôleur général des lieux de privation de liberté, il ressort que ce qui devait être l’exception est, dans les faits, resté la norme dans de nombreux départements : les associations de médecins de type « SOS médecins » ou les médecins libéraux interviennent encore fréquemment dans les commissariats et gendarmeries. Outre les difficultés précitées, cette organisation présente un réel inconvénient financier. En effet, ce recours dérogatoire à des praticiens de proximité n’est pas pris en charge dans le cadre du paiement forfaitaire et fait l’objet d’un paiement à l’acte au titre des frais de justice de la juridiction à laquelle est rattaché le commissariat. De plus, le recours à des médecins libéraux ne garantit pas une intervention rapide, ces praticiens étant tenus par les contraintes de leur cabinet.
Les contrôleurs, lors de leurs visites, ont pu recueillir de nombreux témoignages sur ces difficultés d’organisation des visites médicales. Ainsi, dans de nombreuses brigades de gendarmerie, il a été indiqué que les médecins de la ville ne se déplaçaient que rarement et que ceux qui le faisaient, étant souvent âgés, ne seront que difficilement remplacés une fois partis à la retraite.
Face à cette situation, les examens médicaux sont effectués aux services des urgences des hôpitaux dont certains ne sont pas tout proches. En outre, dans ces établissements de santé, aucune priorité n’est donnée à ces examens des personnes gardées à vue qui, escortées par les gendarmes, empruntent très souvent non pas un circuit dédié à l’abri des regards mais les mêmes circuits que le public et attendent dans la même salle.
Les temps d’attente sont rapportés comme étant variables, habituellement de 45 minutes à 2 heures 45, mais il est arrivé que cette attente dure plus de quatre heures.
d. Les Patients en EHPAD et hospitalisés à domicile
La réglementation des EHPAD (établissements d’hébergement pour personnes âgées dépendantes) prévoit la présence d’un médecin coordonnateur dans chaque établissement dont la mission est d’impulser et d’encadrer au plan médical le travail des personnels para-médicaux ainsi que de faire le lien avec les médecins traitants des personnes âgées résidentes. En effet, le domicile des personnes âgées est transféré dans l’établissement et la législation des soins de droit commun s’applique en grande partie à ces patients, à la différence d’un patient admis en unité de long séjour qui a le statut de patient et non de résident. Il en résulte que, même pour les établissements médicalisés, il n’existe pas d’obligation de prévoir de personnel médical d’astreinte. Beaucoup de petits établissements n’ont même pas une permanence infirmière pour les nuits, la seule présence étant celle d’un aide-soignant. Cette organisation a des conséquences très néfastes pour les personnes âgées, qui sont fréquemment transportées aux urgences faute d’avoir pu trouver une assistance médicale adaptée. Il est en effet très rare que les services de type « SOS médecins » soient appelés à venir en visite dans ces établissements.
De nombreuses personnes auditionnées par la mission ont fait part de cette difficulté. M. Marc Giroud, président de Samu-urgences France a, par exemple expliqué que les médecins de garde ne peuvent facilement accéder à ces patients. Ils doivent souvent avoir signé au préalable une convention avec l’établissement pour pouvoir y intervenir comme s’ils étaient le médecin traitant d’un des pensionnaires. De plus, pour ces patients, il faudrait améliorer l’anticipation des situations de crise pour que les professionnels des EHPAD disposent d’une sorte de « vademecum », établi par le médecin traitant, à suivre en cas d’urgence, ce qui limiterait la fréquence du recours au médecin de garde de la PDSA.
Pour améliorer la situation, il faudrait pouvoir partager des informations médicales entre soignants. Pour M. Marc Giroud, les médecins libéraux sont encore trop individualistes et ne perçoivent pas toujours l’utilité de disposer de système de messagerie sécurisée par laquelle ils peuvent recevoir des informations médicales relatives au traitement de leur patient par un autre confrère à l’occasion d’une urgence ou lors d’un séjour à l’hôpital.
Cette analyse est partagée par de multiples interlocuteurs de la mission d’information, comme le Dr Jean-Yves Grall, directeur général de l’ARS du Nord-Pas de Calais, qui a souligné l’existence de problèmes très fréquents pour les résidents en maisons de retraite mais aussi pour les réseaux de soins palliatifs à domicile et plus largement pour les structures d’hospitalisation à domicile.
Lors du déplacement de la rapporteure au centre hospitalier d’Amiens, plusieurs médecins urgentistes ont fait part de leurs difficultés concernant les patients âgés. Ils ont notamment évoqué le sous-encadrement médical de l’hospitalisation à domicile. Même si en théorie, le médecin traitant est le référent, il n’est pas joignable aux moments critiques. Des actes de plus en plus techniques doivent être faits à domicile ce qui conduit à des transferts aux urgences, avec des moyens très coûteux (recours à un SMUR une fois par semaine en moyenne, par exemple simplement pour réajuster une pompe à morphine ou remettre une sonde urinaire).
Il a été indiqué à la rapporteure que l’autre source d’appels très fréquents au Centre 15 est le réseau des EHPAD qui n’ont pas de référent médical la nuit.
Par ailleurs, beaucoup de personnes âgées en détresse sociale arrivent également aux urgences faute d’un suivi médico-social à domicile.
Pour M. Jean-Loup Durousset, président de la Fédération de l’hospitalisation privée, les services d’urgence sont également très sollicités par les personnes âgées car leurs polypathologies supposent une prise en charge globale que les services d’urgence sont souvent les seuls à pouvoir offrir. Pour réduire cet afflux de personnes âgées, il faudrait agir sur l’aval de l’offre de soins. S’il n’était pas si difficile de trouver un établissement de moyen séjour ou de rééducation suite à une hospitalisation, les EHPAD n’auraient pas le réflexe d’envoyer leurs pensionnaires aux urgences et pourraient eux-mêmes s’occuper des transferts. Devant le manque de places, il est plus facile de se décharger sur les services d’urgence qui doivent ensuite faire des recherches souvent très longues pour trouver le suivi post-hospitalisation adéquat.
II. VERS UNE OFFRE DE SOINS IDENTIFIÉE, COORDONNÉE ET ACCESSIBLE
Les dysfonctionnements de la permanence des soins ambulatoires (PDSA) sont révélateurs des carences de notre système de soins qui reste très cloisonné entre médecine de ville, reposant sur des praticiens libéraux et des établissements hospitaliers dont les statuts juridiques limitent souvent les possibilités de coopération avec des professionnels de santé dépendant d’un autre statut. Il ne sera pas possible d’améliorer le fonctionnement de la PDSA sans s’attacher à mieux coordonner les différents acteurs du système de santé.
A. CLARIFIER LE PÉRIMÈTRE DE LA PDSA
1. Préciser le régime juridique des certificats de décès
Acte d’état civil prévu par le code général des collectivités territoriales (56), le certificat de décès est légalement indispensable pour permettre les opérations funéraires. Il est délivré par un médecin, pour lequel il s’agit d’une obligation déontologique (57).
Il comprend un volet administratif, à remettre à la mairie du lieu de décès et à la mairie du lieu de dépôt du corps, précisant la commune de décès, les date et heure de décès, les nom, prénoms, date de naissance, sexe et domicile du défunt ainsi que les informations nécessaires à la délivrance de l’autorisation de fermeture du cercueil et à la réalisation des opérations funéraires. Il comporte aussi un volet médical relatif aux causes du décès, qui ne comporte, quant à lui, ni le nom ni le prénom de la personne décédée. Ce dernier volet est transmis à l’Institut national de la santé et de la recherche médicale à des fins statistiques.
En journée et en semaine, c’est au médecin traitant qu’il appartient de se déplacer pour constater le décès de ses patients. En revanche, cette Mission ne ressortit pas à la permanence des soins, ainsi que l’a précisé une réponse à une question parlementaire (58). D’autant que la réalisation de cet acte peut risquer de conduire à différer une intervention pour une vraie urgence. Le problème devient plus aigu encore pour les gardes postées, alors que les médecins effecteurs dans des sites dédiés à la PDSA effectuent leur astreinte dans un cadre contractuel qui peut comporter l’obligation de ne pas quitter leur poste. Dans certains départements, le CNOM note que « le médecin de garde postée appelle la régulation du CRRA-15 avant et en fin de garde pour assurer ces éventuelles demandes pour ces formalités avant ou après son astreinte » (59).
Il avait, dans un premier temps, été envisagé de régler cette délicate question avec la loi du 21 juillet 2009. Finalement, le choix a été fait de laisser aux ARS le soin de traiter ce problème dans celui de l’élaboration des cahiers des charges régionaux (60).
Au cours de ses travaux, la Mission d’information a relevé que la question des certificats de décès n’avait pas été abordée par l’ARS du Nord-Pas de Calais. En revanche, l’ARS de Poitou-Charentes mène une expérimentation depuis trois ans visant à financer les certificats de décès sur les crédits du fonds d’intervention régional, à raison de 90 euros l’acte. L’objet de l’expérimentation consiste à couvrir les situations les plus délicates à gérer (périodes correspondant aux week-ends, aux ponts ou cas rencontrés dans les EHPAD) et à organiser le dispositif autour de la régulation téléphonique.
Pour que l’indemnisation prévue par ce dispositif soit effective, plusieurs conditions doivent ainsi être remplies :
– la demande de certificat doit être régulée par le Centre 15 aux heures d’effection libérale de la PDSA ;
– seul l’effecteur d’astreinte sur le secteur concerné peut être rémunéré ;
– le décès doit être survenu au domicile (soirée de semaine ou week-end et jour férié) ou dans un EHPAD (week-end et jour férié).
La complexité du sujet est accrue par l’absence de prise en charge de l’acte par l’assurance maladie. Si une partie de la réponse peut être élaborée dans le cadre de la PDSA, il demeurera cette pierre d’achoppement. C’est pourquoi le CNOM milite, pour sa part, pour une prise en charge considérant que la personne décédée est encore assurée sociale.
Recommandation n° 1: Permettre la délivrance de certificats de décès durant la PDSA
Partant des résultats de l’enquête du CNOM qui montrent que dans plus de 80 départements, les certificats de décès sont réalisés par les médecins de garde, la Mission préconise que les cahiers des charges régionaux de la PDSA consacrent obligatoirement un point à cette question. Les ARS pourraient s’inspirer du cahier des charges établi par l’ARS Poitou-Charentes qui prévoit une rémunération pour cet acte (90 €) dès lors qu’il est régulé et effectué au domicile du patient en période de permanence des soins.
2. Mieux coordonner la garde des médecins et celle des pharmaciens
Actuellement, plusieurs professions de santé se sont organisées pour assurer des gardes et ainsi contribuer à la continuité des soins, mais ces initiatives essentiellement d’origine professionnelle, ne sont pas coordonnées entre elles.
La situation des pharmaciens est particulière du fait que la garde est une obligation liée à leur statut. Une des difficultés actuelles réside dans le fait de voir coexister deux régimes distincts, celui des médecins libéraux qui ont une obligation collective de garde mais qui repose sur le volontariat individuel et celui des officines qui est fondé sur un tour de garde périodique obligatoire.
Pour les officines pharmaceutiques, l’organisation des services de garde et d’urgence est réglée par les organisations représentatives de la profession dans le département, qui établissent longtemps à l’avance un tableau de garde. Les collectivités locales sont informées des services de garde et d’urgence et les communiquent souvent dans la presse locale et affichent les professionnels de permanence sur les tableaux d’affichage des mairies.
Par ailleurs, il revient au pharmacien qui n’est pas de service de garde ou d’urgence, de porter « à la connaissance du public soit les noms et adresses de ses proches confrères en mesure de procurer aux malades les médicaments et secours dont ils pourraient avoir besoin, soit ceux des autorités publiques habilitées à communiquer ces renseignements » (Code de déontologie des pharmaciens, déclinant l’article R.4235-49 du code de la santé publique).
Ce système ne pose pas en lui-même de difficultés mais répond mal aux besoins de la population, surtout dans les zones rurales car il n’existe aucune coordination avec les autres professionnels dont le système de permanence est organisé différemment.
Il existe de ce fait des risques d’incohérence entre les différents dispositifs de garde existants. La recherche de coordination entre les périmètres d’intervention se pose de plus en plus avec le développement des maisons médicales de garde, si l’on souhaite éviter de multiples déplacements au patient. La création d’un lieu posté de garde médicale unique sur un ou plusieurs secteurs et identique tout au long de l’année risque aussi de déséquilibrer l’activité des pharmacies de garde suivant leur éloignement de ce lieu. Il convient donc que la structuration de la permanence des soins autour d’une maison médicale de garde soit précédée d’une concertation avec les organisations de pharmaciens. Par ailleurs, il a été signalé à la Mission par certains représentants de l’Ordre des pharmaciens que ceux-ci n’ont pas accès au tableau des astreintes des médecins, ce qui peut poser problème dans un contexte marqué par le développement de la prescription téléphonique.
Cette situation est d’autant plus préjudiciable que, la plupart du temps, le médecin de garde et la pharmacie de garde sur le week-end ne se situent pas au même endroit… Certaines familles font jusqu’à 80 km aller et retour pour rejoindre ladite pharmacie après la consultation du médecin de garde, ce qui n’est pas tolérable, en particulier pour des publics confrontés à l’urgence ou à des problèmes de mobilité. Dans certaines zones enclavées, cette situation est très dommageable pour l’accès aux soins.
Ont ainsi été rapportées aux membres de la Mission les difficultés récurrentes de certains cantons de Bourgogne pour accéder dans un délai raisonnable au médecin de garde et au pharmacien. La conséquence de cette situation est, par ailleurs, une charge supplémentaire du Service des urgences du Centre hospitalier d’Autun certains week-ends, puisqu’il doit accueillir des patients qui ne relèvent pas d’un service d’urgences et que, par conséquent, le temps d’attente s’allonge, pour ce qui relève des « vraies » urgences.
En novembre 2012, après de multiples plaintes et pétitions de la part de la population, les élus du secteur de l’autunois ont signé, avec l’ARS de Bourgogne, un contrat local de santé, dont un des objectifs concerne l’accès aux soins et l’amélioration des systèmes de gardes médicale et des pharmacies pour tenter de mieux les coordonner.
Lors de son audition, M. Jean-Claude Rocard, secrétaire général du Conseil national de l’ordre des pharmaciens d’officine, a reconnu l’importance du problème de la coexistence de deux systèmes de garde indépendants. Il a cité la Nièvre par exemple où coexistent neuf secteurs pour les pharmacies et quinze pour les médecins. Ceci explique que, certains week-ends, aucune pharmacie n’est ouverte dans la ville où le médecin est de garde, ce qui est difficilement acceptable par la population. Au sein du CODAMUPS-TS, des négociations ont été menées mais les médecins ont refusé de réduire le nombre de territoires de garde car cela les conduirait à faire des déplacements plus longs.
M. Jean-Claude Rocard a par ailleurs suggéré quelques pistes d’amélioration.
Plusieurs solutions ont été envisagées pour faciliter l’accès aux prescriptions médicamenteuses. Dans certaines maisons médicales de garde, les pharmaciens ont déposé un stock de médicaments les plus couramment prescrits. Cette pratique devrait cependant être évaluée avant d’être mise en œuvre plus largement car elle peut poser des difficultés en matière de traçabilité des produits. Si, par exemple, un lot défectueux devait être retiré, il pourrait s’avérer difficile de retrouver à qui il a été distribué. De plus, la conservation des médicaments est soumise à des règles strictes qui risquent de ne pas être respectées.
Dans certaines communes, des consultations ont été organisées dans le local même de l’officine. À Nevers, suite à un accord avec la CPAM (Caisse primaire d’assurance maladie), une expérimentation est en cours pour qu’un taxi puisse prendre en charge le patient pour aller consulter le médecin de garde puis pour aller à la pharmacie. Ces transports sont remboursés s’ils ont été prescrits par le médecin régulateur.
Pour les représentants de l’Association des Régions de France, il est urgent d’étendre le périmètre de la PDSA en s’inspirant des expériences en cours, qui ont déjà permis une meilleure coordination entre la garde des médecins et celle des pharmaciens.
3. Étendre la PDSA aux gardes ambulancières et de kinésithérapie
L’autre profession essentielle pour permettre un réel accès aux soins durant les périodes non ouvrables est celle des transporteurs sanitaires.
Votre rapporteure rappelle en premier lieu que le sujet du transport de patients a fait l’objet d’un très récent rapport d’information de la MECSS de l’Assemblée nationale (Mission d’évaluation et de contrôle des lois de financement de la sécurité sociale), présenté par notre collègue M. Pierre Morange et examiné le 27 novembre dernier par notre Commission (61).
Lors des auditions réalisées par notre Mission, de multiples interlocuteurs ont évoqué les difficultés d’organisation de la permanence des soins pour les transporteurs sanitaires.
En premier lieu, la garde ambulancière connaît indéniablement des difficultés d’organisation et de coordination avec l’intervention des véhicules des pompiers. Cette garde est considérée comme consommatrice de crédits (62) mais relativement peu efficace au regard de son coût, cependant que les professionnels du transport sanitaire mettent en avant l’effort de modernisation consenti pour disposer de véhicules convenablement équipés sur tout le territoire, ainsi que le coût des sorties « blanches » et le nombre insuffisant d’appels transmis par les services de régulation.
L’offre de transports sanitaires est par ailleurs très hétérogène selon les départements : la densité d’ambulances et de VSL varie d’un facteur 1 à 4, celle des taxis de 1 à 5. L’organisation de la garde départementale s’inscrit donc dans des contraintes très différentes d’une région à l’autre compte tenu de l’offre de transports de patients, de la répartition de l’équipement en structures hospitalières et des caractéristiques géographiques des départements.
La garde départementale permet de garantir une prise en charge des patients nécessitant des transports urgents. Elle couvre les transports effectués dans le cadre de l’aide médicale urgente et les transports régulés par le Centre 15.
Les périodes de garde ont été définies par l’arrêté ministériel du 23 juillet 2003 (JO du 25 juillet 2003) : il s’agit du samedi, du dimanche, des jours fériés et de la nuit de 20 heures à 8 heures du matin. Sous réserve de respecter une période de 12 heures consécutives, le préfet peut décaler d’une heure les horaires de début et de fin de cette garde ou lever l’obligation de garde le samedi.
Le département est divisé en secteurs de garde. Cette division permet d’élaborer un tableau de garde. Elle tient compte des délais d’intervention, du nombre d’habitants, des contraintes géographiques, de la localisation des établissements de santé.
Le préfet arrête le tableau établissant la liste des entreprises de garde, après avis de l’association de transports sanitaires d’urgence la plus représentative et du sous-comité des transports sanitaires du CODAMUPS–TS (comité départemental de l’aide médicale urgente, de la permanence des soins et des transports sanitaires). L’objectif est d’assurer, dans chaque secteur, la disponibilité d’au moins un véhicule de chaque catégorie disposant d’un équipage qualifié. Le tableau est communiqué au SAMU, à la caisse d’assurance maladie concernée et aux entreprises de transport sanitaire du département.
Pendant la garde, toutes les demandes de transports sanitaires urgents sont adressées au SAMU, Centre 15. Cette centralisation permet au médecin régulateur d’établir une priorité dans la prise en charge des transports, en fonction de l’état de santé du patient. Le médecin régulateur fixe le délai de départ des moyens ambulanciers.
Les entreprises de transports sanitaires agréées sont tenues de participer à la garde départementale en fonction de leurs moyens matériels et humains. Pour assurer cette obligation de garde, il est possible, par dérogation, de créer un groupement d’intérêt économique (G.I.E.) avec d’autres entreprises de transport sanitaire pour mettre en commun leurs moyens. Ce groupement, dont l’activité est limitée aux transports urgents réalisés pendant les périodes de garde, doit être titulaire de l’agrément délivré pour l’accomplissement des transports sanitaires effectués dans le cadre de l’aide médicale urgente.
Pour dédommager les transporteurs de la contrainte de la garde, deux mécanismes financiers interviennent, et sont gérés par l’assurance maladie : une indemnité de garde et une tarification spécifique pendant la garde. L’assurance maladie verse, chaque mois, une indemnité d’un montant unique de 346 euros par véhicule dédié à la garde pour chaque permanence de 12 heures (samedi, dimanche, jour férié et nuit de 20 heures à 8 heures). Cette allocation vise à couvrir les charges fixes de personnel. La caisse d’assurance maladie la verse mensuellement, au titre des permanences réalisées au cours du mois précédent. Elle se base, pour cela, sur le tableau de garde qui lui est transmis par la préfecture.
Durant les périodes de garde, s’applique par ailleurs une tarification spécifique : les prestations sont facturées avec un abattement de 60 % de la tarification conventionnelle sur toutes les composantes de la facturation, qu’il s’agisse du forfait de prise en charge, de la rémunération au kilomètre, ou de la majoration et du supplément au titre du Centre 15 (63).
Dans certains départements, il arrive fréquemment que le Centre 15, constatant l’indisponibilité des véhicules sanitaires de garde, ait cependant recours aux véhicules des sapeurs-pompiers des services départementaux d’incendie et de secours (SDIS). Selon le Dr Patrick Hertgen, vice-président de la Fédération nationale des sapeurs-pompiers de France, le taux d’intervention des SDIS suite à une carence des transporteurs est très variable selon les départements, mais ce ne sont pas les départements ruraux qui connaissent le plus ce type de substitution.
M. François Braun, secrétaire générale de SAMU-Urgences de France a cité lors de son audition des chiffres sur la carence des transporteurs qui montrent bien les disparités territoriales. À titre d’exemple, pour l’année 2012, le ministère chargé de la santé estime que la Moselle connaît un taux de carence élevé, de 838 pour 100 000 habitants, et de plus de 1 000 dans le département du Doubs, mais on observe un taux de 77 carences seulement pour 100 000 habitants dans le département de Loire-Atlantique.
Selon les données publiées par la direction de la sécurité civile du ministère de l’intérieur, ces interventions seraient de l’ordre de 338 000 sur 3 millions d’intervention de secours aux personnes, soit 10 %. Il est vraisemblable que ce chiffre soit sous-évalué pour des raisons budgétaires, car la charge financière de l’intervention incombe aux Centres 15 et donc aux budgets hospitaliers, celui qui détecte la carence en assumant les conséquences financières. Le ministère de la santé considère que le taux de carence réel est supérieur à ce taux affiché. On rappellera à cet égard que l’intervention du SDIS est indemnisée à hauteur de 117 euros en 2014 par l’établissement de santé siège du SAMU, qui reçoit lui-même un financement de l’ARS à ce titre. Ce système n’est pas satisfaisant car il crée des tensions entre les agences régionales de santé (ARS) et les SDIS.
La notion même de carence devrait d’ailleurs elle-même être revue dans la mesure où les pompiers effectuent aussi des interventions à domicile qui relèvent plus de l’accompagnement social que du secours à la personne. Pour la Fédération nationale des sapeurs-pompiers, ce qui relève de missions de secours devrait être exempt de transferts monétaires, et la part de la mission qui va au-delà, qui relève du champ médico-social, devrait être financée différemment, sans faire l’objet d’un financement « à la pièce ».
Il n’existe pas d’indicateurs qualitatifs fins de l’activité de secours aux personnes. Il serait pourtant pertinent d’en disposer afin de pouvoir mieux distinguer l’action de secours stricto sensu, pour laquelle il peut être adéquat de faire venir trois sapeurs-pompiers dans un véhicule de secours, d’une part, et le transport sanitaire dans le champ médico-social, d’autre part, pour lequel ce n’est pas nécessairement le cas. De tels indicateurs permettraient notamment de distinguer ce qui relève a priori du fonctionnement des SDIS tel qu’il existe aujourd’hui et ce qui pourrait être financé autrement, ainsi que le suggère la Fédération nationale des sapeurs-pompiers. Si la part de l’activité des sapeurs-pompiers dans le champ médico-social est mal évaluée aujourd’hui, elle représente en représente néanmoins un pourcentage non négligeable, supérieur à 10 %.
b. La garde des kinésithérapeutes
La rapporteure tient à saluer les initiatives locales qui ont permis d’offrir un meilleur service de soins à la population, notamment durant les mois d’hiver, avec les réseaux de permanence de kinésithérapeutes organisés pour prendre en charge les massages nécessaires en cas de bronchiolite des nourrissons. En région PACA par exemple, une association de kinésithérapeutes est missionnée et financée par l’ARS pour organiser la permanence des soins de ville en kinésithérapie respiratoire pédiatrique, pendant les périodes d’épidémie de bronchiolite en semaine, week-ends et jours fériés, avec la mise en place d’un système de garde et d’un standard téléphonique, ce qui permet de proposer aux parents une prise en charge de leur enfant à proximité de leur domicile, et de « désengorger » les services d’urgences hospitaliers.
Le dispositif repose sur une démarche simple, grâce à un numéro unique d’information qui permet aux parents d’obtenir les coordonnées d’un kinésithérapeute spécialisé en kinésithérapie respiratoire, mais également de connaître toutes les informations nécessaires à la prise en charge de leur enfant. Pour renforcer la communication entre les kinésithérapeutes de la semaine et ceux du week-end, ainsi qu’entre hospitaliers et libéraux, et ainsi améliorer la prise en charge thérapeutique globale des enfants, des fiches dites de « bilan-transmission » sont utilisées pour chaque patient et à chaque séance.
Des dispositifs similaires existent dans plusieurs autres régions, avec un financement spécifique des ARS. Lors de son audition, Mme Monique Cavalier, directrice générale de l’ARS de Midi-Pyrénées, s’est félicitée de la pérennité de cette permanence qui a permis de soulager les praticiens de la PDSA et les services d’urgence qui étaient fréquemment sollicités en raison de l’aggravation de l’état des nourrissons qui ne pouvaient facilement trouver un kinésithérapeute disponible.
Recommandations n°s 2 et 3 : Mieux coordonner les gardes des médecins et des pharmaciens et étendre la PDSA aux transporteurs sanitaires pour permettre une véritable accessibilité des services de soins et de traitements
Il est proposé que le ministère de la santé engage une consultation pour connaître les bonnes pratiques actuelles permettant de coordonner les gardes des médecins et des pharmaciens. Si chaque profession a des contraintes spécifiques qui doivent être prises en considération, les besoins des patients doivent demeurer au cœur de la recherche de solutions innovantes.
Il serait notamment utile d’expérimenter la coordination des gardes pharmaceutiques et médicales dans des zones isolées rurales ou de montagne.
Des expérimentations pourraient également être menées, visant à faciliter l’obtention de médicaments après les consultations en PDSA. Il pourrait notamment s’agir d’autoriser la constitution de « stocks tampons » dans certaines maisons médicales de garde, afin d’évaluer les avantages et inconvénients de ces démarches, avant de décider soit de les étendre, soit d’y renoncer.
Outre la question de la coordination entre pharmaciens et médecins, se pose également celle de l’extension de la PDSA aux transporteurs sanitaires pour permettre une véritable accessibilité des services de soins et des traitements durant les heures de la PDSA, cette extension étant nécessaire pour coordonner concrètement l’offre de soins.
B. AMÉLIORER LA GOUVERNANCE DE LA PDSA
1. La nécessité d’un véritable pilotage national
Dans son bilan précité sur la permanence des soins, la Cour des comptes a regretté l’absence de pilotage national du dispositif de la PDSA par le ministère de la santé.
La mission d’organiser ce dispositif au niveau régional ayant été dévolue aux ARS, il semble en effet que le ministère n’ait pas joué, au niveau central, son rôle de surveillance pour détecter notamment certaines dérives tarifaires. Les professionnels entendus par la Mission ont d’ailleurs souligné les fortes disparités régionales quant aux tarifs d’effection ou aux forfaits d’astreinte, le tout donnant l’impression que certaines Régions ont profité en quelque sorte « d’ effets d’aubaine » notamment dans la détermination du montant des enveloppes régionales du FIR qui ont été reconduites d’une année sur l’autre en appliquant simplement un coefficient de majoration sans remettre en cause les données de départ.
Cet effort de pilotage ne pourra cependant être mené à bien si le ministère ne dispose pas de données statistiques consolidées et fiables sur la permanence des soins. Les cahiers des charges mis au point par les ARS comportent pourtant tous un volet « évaluation » qui détaille les indicateurs à renseigner ainsi que les données statistiques à élaborer et fournir. Il est regrettable que le ministère n’ait pas cherché à collecter ces informations pour en tirer un bilan et de premières observations.
La Cour des comptes constate cette année encore dans son rapport sur l’application de la loi de financement de la sécurité sociale pour 2014 (64) que les informations statistiques et qualitatives sur la fréquentation des urgences sont toujours aussi rares. La Cour demande notamment, comme elle l’avait déjà fait en 2013, que soit menée une étude, portant sur un large panel d’hôpitaux, sur les « passages évitables » aux urgences de patients dont la prise en charge aurait pu être assurée en médecine de ville, pour déterminer dans quelle mesure la carence de la PDSA, ou son inadaptation à certains types de patients, conduit à un recours inutilement fréquent à l’hôpital. Il serait tout aussi important de mener une étude sur les causes du transfert dans ces services des personnes âgées et sur la manière dont elles réussissent à trouver des solutions de soins post-urgences.
Un meilleur pilotage par le ministère devrait également passer par la mise en place d’indicateurs communs à l’ensemble des Régions, pour se donner les moyens de comparer l’efficacité des systèmes de PDSA selon les différentes zones du territoire. Cette préconisation a d’ailleurs été émise par Mme Marie-Sophie Desaulle, présidente du Collège des directeurs d’ARS, qui présentait en l’espèce un avis partagé par nombre d’autres directeurs d’agences régionales.
Il serait enfin particulièrement utile que le Ministère puisse recenser et valoriser certaines bonnes pratiques en matière de garde ambulatoire.
Recommandation n° 4 : assurer un véritable pilotage national de la PDSA
La déconcentration de la gestion de la PDSA vers les ARS ne doit pas conduire à l’effacement du ministère pour orienter la politique de la permanence des soins. Au contraire, l’administration centrale doit piloter ce dispositif pour éviter les dérives financières et garantir une certaine harmonisation.
Le ministère doit mener des études, mobilisant des données statistiques régionales, fondées sur des indicateurs homogènes au plan national, pour mieux connaître la réalité des données relatives à l’accès aux soins et permettre une large diffusion des bonnes pratiques.
2. Un pilotage local qui doit être centré sur les acteurs de terrain
Au plan local, l’instance essentielle de concertation concernant la PDSA est le comité départemental de l’aide médicale urgente, de la permanence des soins et des transports sanitaires (CODAMUPS-TS), dont les missions sont fixées à l’article R.6313-1 du code de la santé publique.
Les difficultés rencontrées par les ARS concernant les CODAMUPS-TS et la PDSA apparaissent notamment lors de la modification des cahiers des charges qui, par parallélisme des formes, ne peuvent être prises en compte qu’après consultations pour avis du ou des CODAMUPS-TS de tous les départements de la région, quand bien même la modification ne concernerait qu’un seul département, la procédure apparaissant singulièrement lourde.
Plusieurs auditions ont également posé la question du caractère obsolète de ces instances départementales, du fait de la régionalisation du cahier des charges.
Par ailleurs, la présidence partagée entre le directeur général de l’ARS et le préfet de département rend parfois la réunion du CODAMUPS-TS difficile.
Pour les représentants du Collectif inter-associatif sur la santé (CISS) et pour l’UNAF, il conviendrait tout d’abord améliorer la gouvernance locale du dispositif. Les CODAMUPS-TS sont des instances très formelles, alors que les professionnels pourraient y régler des problèmes concrets en adaptant les règles générales de la PDSA aux contraintes géographiques et sociologiques locales. Ces instances devraient aussi permettre d’instruire les plaintes sur les dysfonctionnements, relatives notamment à la régulation téléphonique. Beaucoup de patients se rendent en effet aux urgences faute d’avoir trouvé ailleurs une solution accessible lors d’un appel téléphonique.
Enfin, les représentants de la Fédération de l’hospitalisation privée (FHP) ont fait valoir que les CODAMUPS-TS sont des structures où une certaine concertation est possible mais où les urgentistes ne sont pas très représentés, ce qui empêche d’aborder l’offre de soins dans sa globalité, d’autant que les usagers n’y sont pas représentés non plus.
Lors de leur audition, ils ont aussi regretté le manque de transparence de la régulation telle qu’elle est pratiquée actuellement faute d’outils d’évaluation. Alors qu’il y a quelques années, la permanence des soins était en quelque sorte cogérée par l’ensemble des acteurs, il semble que, depuis le transfert de compétence de l’organisation du système aux ARS, la concertation locale ait beaucoup reculé. Les CODAMUPS-TS ne jouent pas non plus leur rôle d’évaluation des dysfonctionnements faute de la réactivité nécessaire.
M. Claude Evin, directeur général de l’ARS d’Île-de-France, a reconnu les problèmes de gouvernance locale. Il a informé les membres de la Mission d’une réorganisation en cours pour articuler l’outil régional et les instances locales chargées de trouver des solutions opérationnelles.
Il a ainsi expliqué, qu’une structure régionale avait été créée pour jouer le rôle de comité de pilotage, associant l’ARS, les SAMU, l’Union régionale des professionnels de santé (URPS) et l’Ordre des médecins. Au plan territorial, les questions concrètes d’organisation sont réglées par un comité territorial de gouvernance qui est composé à parité entre médecins libéraux et hospitaliers, les médecins libéraux étant incités à créer des associations départementales associant les régulateurs et les effecteurs.
Recommandation n° 5 : mieux structurer le pilotage local de la PDSA
Le Ministère de la Santé devrait lancer une consultation auprès des ARS pour dresser le bilan de l’action des CODAMUPS-TS et recenser les bonnes pratiques qui ont été adoptées pour donner plus de réactivité à ces instances.
Il conviendrait dans cette perspective d’étudier la possibilité d’un comité départemental restreint en charge de l’analyse mensuelle des incidents et des solutions pour y remédier.
3. Expérimenter un financement globalisé par enveloppes régionales
La perspective d’un financement globalisé de la PDSA par enveloppes régionales paraît constituer une voie prometteuse, si l’on en croit les résultats de premières expérimentations menées en la matière.
En sa qualité de générale de l’ARS des Pays de la Loire, Mme Marie-Sophie Desaulle, a notamment évoqué, lors de son audition, une expérimentation relative au financement de la PDSA, engagée dans sa Région.
Encadrée par le décret du 1er octobre 2009 (65), l’expérimentation a été déployée à compter du 1er avril 2012 dans tous les départements de cette Région, hormis la Sarthe, et à l’exception des communes de Nantes et Saint-Nazaire. Cette expérimentation doit s’achever à la fin de l’année 2015. L’expérimentation consiste à financer globalement la PDSA via une enveloppe de 16,3 millions d’euros (66) prélevée sur le FIR (Fonds d’intervention régional). Elle comprend la rémunération de la PDSA dans sa globalité : actes, majorations, forfaits et aides à la régulation libérale.
Cette expérimentation correspond au plan fonctionnel à la mise en place de médecins mobiles, appelés à intervenir dans les territoires de garde, durant les heures de la PDSA. Pour le département de la Loire-Atlantique, cinq médecins sont ainsi répartis sur autant de grandes zones géographiques. Joignables par téléphone portable, ils sont totalement régulés par le Centre 15.
Répartie entre les différents départements, l’enveloppe financière est laissée sous la responsabilité des associations de médecins qui décident ainsi de la ventilation des sommes entre effection et régulation. Le paiement de l’activité, quant à lui, passe toujours par la voie classique du paiement de l’acte par l’assurance maladie.
Selon les données transmises à votre rapporteure, la mise en place de cette expérimentation s’est traduite par plusieurs avancées significatives en permettant :
– de responsabiliser les médecins généralistes quant à l’organisation de la permanence des soins et de la consolider, aucune procédure de réquisition n’ayant eu à être engagée depuis la mise en place de l’expérimentation ;
– de regrouper les secteurs de garde autour des maisons médicales de garde, ce qui est de nature à rendre plus attractif l’exercice médical en milieu rural ;
– de structurer une effection en nuit profonde dans les départements de Vendée et de Loire-Atlantique. Cette effection s’est notamment traduite par un moindre recours aux transports sanitaires et à l’hospitalisation ;
– de renforcer la régulation médicale et le conseil apporté aux patients ;
– d’homogénéiser les rémunérations entre effecteurs et régulateurs. La rémunération cible pour les effecteurs mobiles est de 828 euros pour une nuit entière, quel que soit le nombre d’actes réalisés ;
– et, enfin, d’harmoniser les pratiques.
La forfaitisation globale de la rémunération de la PDSA pour des médecins mobiles permettrait de combiner attractivité et restructuration des territoires de garde. Cette souplesse est également de nature à garantir un niveau de rémunération indépendant de l’activité réalisée et à maintenir une permanence de soins dans les zones les moins denses.
Le cas échéant, un système mixte dans lequel l’ARS modulerait les forfaits et le montant des actes pourrait également être imaginé. L’ARS d’Île-de-France envisage de recourir à ce système dans ses zones géographiques les plus défavorisées au plan de la démographie médicale.
Recommandation n° 6 : mettre en place un financement régional globalisé
Il est proposé de généraliser la possibilité de forfaitiser la rémunération de la PDSA sur le fondement du bilan qui pourra être tiré de cette expérimentation en Pays de Loire.
Le cas échéant, un système mixte dans lequel l’ARS modulerait les forfaits et le montant des actes pourrait également être envisagé.
C. MIEUX STRUCTURER L’OFFRE DE SOINS
Afin de faciliter l’organisation de la PDSA il semble indispensable de mieux structurer et coordonner l’offre de soins, et tout particulièrement les soins de premier recours.
L’objectif de cet effort de structuration serait d’éviter que les urgences hospitalières soient trop systématiquement perçues comme le recours le plus pratique pour satisfaire la demande de soins non programmés durant les heures non ouvrables.
1. Mieux oganiser les soins de premiers recours aux heures de PDSA
• Les maisons médicales de garde (MMG)
Compte tenu de l’évolution de la démographie médicale et des aspirations de la profession à un meilleur équilibre entre vie professionnelle et vie privée, il est apparu très utile d’inciter au développement de formes plus collectives d’exercice de la médecine.
L’ouverture des maisons médicales de garde (MMG) répond à ce souci de lutter contre les déserts médicaux tout en facilitant l’exercice de la PDSA.
La circulaire DHOS n° 2007-137 du 23 mars 2007, relative aux maisons médicales de garde et au dispositif de permanence des soins en médecine ambulatoire (67) propose une définition très claire de la maison médicale de garde :
« Une MMG se définit comme un lieu fixe déterminé de prestations de médecine générale, fonctionnant uniquement aux heures de la permanence des soins et assurant une activité de consultation médicale non programmée. Elle répond à un besoin bien identifié et fonctionne sur la base d’un cahier des charges contractualisé » avec l’ARS.
Une expérience pionnière : la Maison médicale de garde de Saint-Maximin dans le Var
La Maison Médicale de Garde de Saint-Maximin dans le Var a été créée afin d’améliorer le service de « santé » rendu aux populations, de mieux coordonner et d’harmoniser les possibilités des médecins de garde sur un secteur dont les astreintes sont assurées par une association de médecins volontaires (APSNOV). Dans le Var, il existe huit MMG dont six sont adossées à un centre hospitalier. Celle de Saint-Maximin est située dans un bâtiment qui jouxte la caserne des pompiers, ce qui est un facteur de sécurité pour le personnel et les patients.
Cette initiative a également permis de « désengorger » le service des urgences du Centre hospitalier de Brignoles et de réduire le recours aux interventions inutiles des pompiers.
Implantée sur la commune de Saint-Maximin en raison de sa position centrale sur le secteur, de sa démographie et surtout de son accessibilité routière depuis les différentes communes du secteur, la MMG de la Sainte-Baume peut ainsi répondre aux besoins des populations des 26 communes concernées (60 000 habitants).
Ce lieu de soins a pour objectif d’assurer les consultations non programmées en proposant des créneaux d’accueil des patients pendant les horaires de fermeture des cabinets de ville, les week-ends et les jours fériés.
Les médecins généralistes volontaires exercent dans cette MMG (comme ils le font dans leur cabinet), le soir et le week-end, en dehors des horaires d’ouverture des cabinets de ville.
Les consultations sont subordonnées à un appel préalable au Centre 15, ce qui permet à un médecin régulateur d’évaluer la situation : selon le besoin en soins ou la gravité de la situation au plan médical, il dirige les patients vers le service adéquat – les pompiers, l’hôpital ou la MMG pour une consultation courante.
Vingt-cinq médecins ont accepté d’adhérer à l’association et de participer au fonctionnement de cette MMG. Ce volontariat leur permet d’effectuer un soir de garde par mois et deux week-ends par an. Les honoraires perçus sont basés sur les tarifs de la Sécurité sociale : 49,50 euros les week-ends et 65,50 euros le soir. La consultation est remboursée par l’assurance maladie, sous réserve d’un appel préalable au Centre 15.
L’APSNOV bénéficie d’une subvention annuelle de 11 000 euros allouée par les trois communautés de communes concernées.
Lorsqu’elle a été sollicitée à la fin de 2004 par l’APSNOV, la Communauté de communes Sainte-Baume-Mont-Aurélien n’avait pas de compétence dans le domaine médical et social. Ses statuts ont été modifiés pour élargir son champ d’action. Cela a été fait en août 2006 sous l’intitulé « Politique de cohésion sociale pour la création et la gestion d’une maison médicale de garde à Saint-Maximin ». La MMG a ouvert en 2007 et depuis sa fréquentation est en augmentation avec 3 300 patients par an en moyenne.
Pour faire connaître la MMG, une campagne d’information a été organisée dans les journaux locaux de la communauté de communes et une documentation est mise à disposition chez les médecins généralistes du territoire.
Sources : sites de « Localtis » et du quotidien « Var matin ».
L’implantation de la MMG s’inscrit dans l’organisation de la permanence des soins et dans les orientations du schéma régional d’organisation sanitaire (SROS) dans ce domaine.
La circulaire recommande par ailleurs que l’accès à la MMG puisse être en grande partie médicalement régulé. Elle indique aussi que la MMG, à l’instar des autres acteurs territoriaux de la prise en charge non programmée, pourra participer au réseau des urgences défini à l’article R. 6123-26 du code de la santé publique. La MMG devra dans ce cas signer une convention avec la ou les structures d’urgence de proximité pour définir l’offre de soins proposée à la population sur le territoire et garantir la coordination des structures.
La localisation optimale de la MMG constitue à cet égard une question complexe, comme l’ont reconnu les différents directeurs d’ARS que la Mission a auditionnés. Pour M. Claude Evin, directeur général de l’ARS d’Île-de-France, la MMG est très appréciée de la population qui semble d’autant plus y recourir qu’elle est située à proximité des urgences hospitalières. Le Dr Jean-Yves Grall, directeur général de l’ARS du Nord-Pas de Calais a indiqué pour sa part que, dans sa Région, huit des onze MMG étaient situées dans l’enceinte ou à proximité d’un Centre hospitalier.
La question de savoir si l’implantation d’une MMG à l’entrée de l’hôpital peut permettre de désengorger les urgences et de donner les soins inopinés à moindre coût est cependant discutée.. Il ne semble pas cependant que des résultats probants aient pu en être tirés à ce stade.
En effet, cet engorgement semble surtout lié à une mauvaise gestion de l’aval. Avec la tarification à l’activité, les services hospitaliers ont appris à se transformer : anticipation des entrées et sorties de patients, optimisation du remplissage des lits et adéquation des capacités en personnel soignant à l’activité.
Les professionnels du CHU d’Amiens, ont expliqué à la rapporteure, lors de son déplacement dans le service des urgences de ce Centre hospitalier, que la direction de l’hôpital avait totalement réorganisé les urgences pour éviter que les médecins ou cadres infirmiers ne passent un temps précieux à trouver des lits disponibles dans les services pour désengorger les urgences. Une procédure contraignante a été mise en place à cet effet : chaque service doit ainsi indiquer en temps réel dans un tableau, accessible sur le réseau intranet de l’hôpital, l’état des disponibilités en lits et les prévisions de sorties de ses patients.
Un cadre de santé des urgences vérifie en se rendant dans les services si ce qui est déclaré est conforme à la réalité et veille à ce que les sorties soient anticipées pour permettre de gérer au mieux le processus de préparation de la chambre pour un nouveau patient (sortie suffisamment tôt le matin pour permettre la désinfection de la chambre, préparation des prescriptions de sortie, réservation des transporteurs sanitaires, etc.).
La localisation optimale est aussi intimement liée à l’existence de’une coopération effective entre MMG et structure hospitalière. Beaucoup de maisons médicales de garde, à l’instar des sept MMG de Paris, ne bénéficient pas d’une procédure de coopération avec les services d’urgence de proximité. Il n’existe en effet aucun texte réglementaire pour organiser la coopération entre ces structures et les centres hospitaliers. Cette réalité est dommageable pour la qualité de la permanence des soins et pour une maîtrise régulée des dépenses médicales. Certaines MMG situées à proximité des Centres hospitaliers parviennent à une réelle coopération qui est parfois formalisée, mais le plus souvent seulement factuelle. À Vannes par exemple, la MMG située à proximité du Centre hospitalier Bretagne-Atlantique a pour principal atout de disposer d’un accès facilité aux équipements de l’hôpital si besoin est. Pour le Dr Élisabeth Hingant, qui fut à l’origine de cette maison, il est agréable de disposer du plateau technique de l’hôpital à proximité, pour tout ce qui est radio, par exemple.
Dans certaines zones, les MMG se plaignent d’ailleurs de l’attitude des services d’urgence qui renvoient rarement les patients vers la PDSA alors que manifestement le patient ne présente pas de pathologie grave. Peut notamment être cité en la matière le cas de Nantes : la maison médicale de garde y est située en bord de Loire, dans un immeuble propriété du CHU, à 300 mètres du service des urgences de l’hôpital. La MMG est ouverte le soir en semaine de 20 heures à minuit, le samedi de 14 h à 20 heures, le dimanche et les jours fériés de 9 h à 20 h. Les médecins libéraux qui assurent les permanences se plaignent cependant du fait que le Centre 15 et le service des urgences qui « ne jouent pas le jeu ». Malgré ses dix années d’existence, ce lieu reste méconnu du grand public : aucune trace n’en apparaît sur le site de la mairie, aucune plaquette n’est distribuée dans les cabinets des médecins, aucune mention n’en est faite dans les messages enregistrés des généralistes en leur absence. Outre une réelle coordination entre services, un effort de communication paraît manifestement s’imposer.
Un constat similaire a été fait lors de l’audition des représentants des syndicats de médecins par la Mission. Ceux-ci ont constaté dans certaines zones « une concurrence » entre la médecine de ville et les services d’urgences, la tarification à l’activité applicable aussi aux urgences n’encourageant pas à orienter la prise en charge des patients par d’autres structures que les services hospitaliers. Cette « concurrence » expliquerait aussi les faibles niveaux d’activité des maisons médicales de garde situées à proximité ou au sein des enceintes hospitalières.
Les représentants des médecins ont enfin insisté sur les conséquences financières de cet état de fait, un patient admis aux urgences représentant un coût moyen de 280 euros contre 60 euros en moyenne pour une consultation dans le cadre de la PDSA. À ce constat, s’ajoutent des difficultés supplémentaires rencontrées par certaines MMG confrontées à l’impossibilité de proposer un dispositif de tiers payant intégral.
À ce sujet, dans son rapport sur la loi de financement pour la sécurité sociale de septembre 2013, la Cour des comptes a elle aussi souligné, dans son insertion sur le bilan du fonctionnement de la permanence des soins, le risque de dérive due à la tarification des urgences en vigueur. Cette tarification, qui repose sur un forfait annuel complété par un tarif pour chaque patient traité (en dehors de la tarification des actes médicaux proprement dits), peut en effet conduire les hôpitaux à admettre des patients pour des pathologies légères alors que la PDSA pourrait les accueillir dans des conditions de sécurité sanitaire équivalente et à un coût bien moindre.
Les MMG sont apparues à toutes les personnes auditionnées comme une solution d’avenir, mais dont l’implantation doit être préparée avec l’ensemble des acteurs de santé
Le Dr Richard Lopez, président de la Fédération nationale des centres de santé, a insisté lors de son audition sur la nécessité de coordonner les initiatives et de revoir l’organisation de la permanence des soins en se recentrant sur les besoins de la population en termes de soins non programmés, plutôt que de partir de l’offre de soins existante. Il a indiqué qu’il lui semblait par exemple primordial d’intégrer dans la PDSA une permanence des soins dentaires, dans la mesure où de nombreux patients se plaignent de l’inefficacité de l’organisation actuelle dans cette discipline.
Les maisons médicales de garde représentent cependant, selon lui, un progrès en favorisant une organisation des soins de premier recours et un exercice plus collectif de la médecine. Cette pratique répond mieux aux aspirations des jeunes générations de praticiens qui veulent préserver leur vie privée.Mais l’engouement pour les services d’urgence doit inciter à la réflexion : pourquoi un tel succès ? En fait, les patients viennent aux urgences chercher une sorte de « centre de santé intégré », c’est-à-dire une offre de soins (radiographies, biologie…) facile d’accès où on peut, dans des délais rapides, accéder à un panier de soins et d’examens tout en disposant d’un diagnostic fiable. Actuellement, les urgences sont victimes de leur facilité d’accès alors que l’offre de soins ambulatoire est cloisonnée et beaucoup plus coûteuse pour les patients. Certains choix n’ont pas été très heureux en termes de complémentarité de l’offre de soins : des maisons médicales de garde ont ainsi été créées de toutes pièces alors que l’infrastructure des centres de santé existait dans certaines communes. Les conditions de fonctionnement de certains centres de santé pourraient être modifiées pour qu’ils hébergent des MMG aux heures non ouvrables. De même, il serait possible que les maisons de santé pluridisciplinaires puissent, durant les heures non ouvrables, jouer le rôle de maisons médicales de garde afin d’optimiser l’utilisation des structures existantes.
Une des difficultés qui n’a pas été encore bien résolue pour les MMG est la possibilité d’accéder à un plateau technique ou à des examens de laboratoire, ce qui limite les possibilités de soins rapides. Un des facteurs essentiels d’attractivité des urgences est justement de disposer d’un large panel d’outils facilitant le diagnostic. Chaque territoire de santé a ses particularités et il semble difficile d’émettre des recommandations générales en la matière, mais il semblerait vraiment utile que les MMG, tout en cherchant à fonctionner en coordination avec les urgences, trouvent des solutions pour que les médecins libéraux puissent faire réaliser des radiographies ou des examens biologiques soit par l’intermédiaire de l’hôpital, soit en recourant à des professionnels libéraux prêts à s’engager dans une forme de permanence spécialisée.
Plusieurs personnes auditionnées par la Mission ont fait part de leurs préoccupations quant à la difficulté d’obtenir des visites à domicile notamment la nuit, les patients étant fréquemment transportés aux urgences, notamment les personnes âgées, faute d’avoir pu trouver un médecin disponible.
Certaines régions ont décidé de créer la fonction de « grand effecteur » pour répondre plus particulièrement aux soins urgents à donner aux personnes âgées, difficilement transportables.
Dans la région Nord-Pas de Calais, les grands effecteurs sont des médecins de garde qui se rendent à domicile lors de la période de nuit profonde. Ce dispositif concerne sept secteurs du Nord et du Pas-de-Calais, couvrant 40 % de la population. Un forfait de 450 euros est versé à ces grands effecteurs en sus du paiement des actes. Actuellement, l’ARS de la Région dénombre une moyenne de réalisation de quatre actes par nuit, avec un total de 1 182 actes en dix mois. La PDSA ambulatoire est aujourd’hui freinée par un certain nombre de facteurs, dont celui des transports sanitaires évoqué précédemment. En effet, de nombreux patients (personnes âgées ou en situation de précarité) ne peuvent se rendre dans les lieux de consultations de la PDSA, faute de disposer d’un véhicule. La facilité est alors pour eux soit de recourir aux pompiers soit de se faire conduire aux urgences par un mode de transport médicalisé après avoir appelé le Centre 15.
Recommandation n° 7 : encourager le développement des maisons médicales de garde
Les Maisons médicales de garde doivent être encouragées, mais leur implantation doit être mûrement réfléchie afin de permettre un progrès dans la coordination de l’offre de soins.
Les MMG doivent pouvoir avoir recours à un plateau technique (radiologie et examens de biologie essentiellement) à proximité et s’intégrer dans un réseau des urgences tel que défini à l’article R.6123-26 du code de la santé publique, afin de parvenir à une véritable régulation dans la demande de soins non programmés.
La réorganisation des transports sanitaires qu’impliquerait leur intégration au périmètre de la PDSA permettrait aussi de revoir les possibilités de prise en charge par l’assurance maladie. Actuellement les modalités de remboursement traduisent un système de soins très marqué par un certain hospitalo-centrisme, qui semble aujourd’hui inadapté aux nouvelles contraintes de l’organisation des soins et aux aspirations des patients. La réduction des durées d’hospitalisation, l’extension de l’hospitalisation à domicile et le vieillissement de la population qui en grande majorité aspire à rester à domicile le plus longtemps possible exigent une révision des modalités de remboursement des frais de transports sanitaires. Si l’objectif est d’éviter que des patients se rendent aux urgences par défaut d’organisation de la permanence des soins ambulatoires, il est essentiel de faciliter les déplacements jusqu’aux maisons médicales de garde ou lieux d’effection.
Recommandations n°s 8 et 9 : dans les secteurs de garde géographiquement étendus, prévoir la mise en place de dispositifs en faveur des patients dépourvus de moyen de transport
Il convient de prévoir la mise en place, dans des secteurs de garde étendus, pour les patients ne disposant pas d’un véhicule, d’un moyen de transport déclenché par le médecin régulateur libéral.
Ce même moyen pourrait être utilisé en cas de besoin en médicaments après un conseil téléphonique. La garde ambulancière, souvent peu utilisée, pourrait être le support de ce dispositif, dont le financement pourrait également mobiliser les collectivités locales.
• La délégation de tâches
La réorganisation de la PDSA pourrait aussi constituer l’occasion de faire évoluer la répartition des tâches entre professionnels médicaux et para-médicaux, afin de faciliter le fonctionnement de la PDSA en permettant aux praticiens de se concentrer sur les aspects les plus techniques et en déléguant ce qui pourrait l’être à d’autres types de personnels.
Pour mémoire, l’article 51 de la loi du 21 juillet 2009 portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires, dite HPST, permet, à titre dérogatoire et à l’initiative des professionnels sur le terrain, des transferts d’actes ou d’activités de soins et des réorganisations des modes d’intervention auprès des patients. Ces initiatives locales prennent la forme d’un protocole de coopération, transmis à l’ARS. Celle-ci vérifie la cohérence du projet avec le besoin de santé régional, avant de le soumettre à la validation de la Haute Autorité de Santé (HAS).
Cet article a été voté après la publication de plusieurs rapports, dont celui du Pr Yvon Berland (68) montrant toutes les potentialités offertes par une telle réorganisation.
À l’étranger, cette délégation des tâches se pratique depuis de nombreuses années.
Au Royaume-Uni, il existe deux types de postes d’infirmiers pour lesquels la délégation est importante. Le premier est constitué des consultations dans des centres dits « walk-in centers », dans lesquels les infirmiers peuvent réaliser l’intégralité de la consultation (dans 75 % des cas) ou renvoyer vers un médecin. Ces professionnels traitent surtout des infections respiratoires et ont de meilleurs résultats que les médecins pour le respect des conseils thérapeutiques. L’autre type de fonction est le suivi de patients chroniques pour lesquels des infirmiers peuvent agir de manière autonome.
Aux États-Unis, les « nurse practionners » peuvent réaliser les actes prescrits par un médecin et, en cas d’urgence, pratiquer des sutures et soigner des plaies. Ces professionnels ont également un pouvoir de prescription d’arrêts de travail et de certains médicaments dans des cas délimités. De plus, les échographies, notamment cardiaques, peuvent être pratiquées par des personnels para-médicaux spécifiques.
Au Québec, les infirmiers ont un rôle original dans « les groupes de médecins de famille » qui sont des sortes de cabinets collectif où ils jouent un rôle important dans l’accueil des patients, en réalisant des entretiens cliniques préparatoires et en se chargeant du suivi des dossiers médicaux.
Dans une étude de 1998, portant sur les pays anglo-saxons, il avait été évalué que « 30 à 40 % de l’activité des médecins pourrait être déléguée à des infirmiers » (69).
Une expérience de délégation intéressante
La plupart des protocoles concernent jusqu’à présent les équipes hospitalières, mais on peut néanmoins citer pour les soins ambulatoires l’expérimentation dite Action de santé libérale en équipe (ou ASALÉE), en Poitou-Charentes. L’objectif de ce protocole consiste à déléguer à des infirmières un certain nombre d’actions de prévention concernant l’accompagnement du diabète, de l’hypertension artérielle, le dépistage des troubles cognitifs et une aide au dépistage du cancer du sein, lors de consultations individuelles avec les patients des médecins concernés, lors desquelles elles n’effectuent pas de soins. D’après les informations publiées par l’ARS de Poitou Charente pour 2013, le protocole ASALÉE a impliqué 300 médecins généralistes et a concerné 113 infirmiers (soit 67 ETP). L’ARS prévoit une forte extension du dispositif pour 2014.
Outre les bénéfices constatés par les patients eux-mêmes sur leur traitement, et recueillis lors d’enquêtes de satisfaction (avec une note globale de 18,3 sur 20, selon une enquête de satisfaction menée en novembre 2010), l’expérience a démontré des avantages médico-économiques au vu des conclusions d’une enquête menée par l’Institut de recherche et documentation en économie de la santé (IRDES (70)). Cette enquête s’est toutefois limitée au suivi du diabète de type 2 (un tiers de l’activité des infirmières concernées), avec trois échantillons de patients dont un du réseau ASALÉE.
Parmi les résultats notables, il convient de souligner des résultats significativement plus élevés dans le cadre du dispositif ASALÉE pour les taux de réalisation des examens de suivi. S’agissant du taux d’hémoglobine glyquée, la baisse de l’HbA1c s’est avérée plus importante dans le cadre de ce dispositif, indépendamment de l’âge et du sexe, notamment. Ainsi, « l’amélioration de la prise en charge consécutive à la mise en place du programme de suivi des diabétiques chez ASALÉE des patients en avant/après est significativement plus forte que celle constatée dans les échantillons témoins et ne se fait pas à coût total moyen ou croissant pour l’assurance maladie », selon l’IRDES.
On peut citer un autre exemple plus récent : l’Agence régionale de santé (ARS) de Languedoc-Roussillon a autorisé le 9 juillet 2014 un protocole de coopération entre médecins et infirmiers sur les plaies complexes, permettant notamment aux infirmiers de prescrire des examens complémentaires ou des traitements locaux. Ce nouveau protocole, concernant l’évaluation et le suivi de plaies complexes, ou à retard de cicatrisation, a été autorisé par l’ARS Languedoc-Roussillon après levée des réserves émises par la HAS dans son avis favorable du 19 février 2014, dans le cadre d’un réseau pouvant fonctionner en télémédecine. Basé à Montpellier et financé par l’ARS, ce réseau accompagne depuis plus de 10 ans les patients et soignants confrontés aux difficultés de prise en charge des retards de cicatrisation ou des complications liées à certaines plaies. Il a su développer dans la région des solutions d’aide pluridisciplinaire, au plus près du lieu de vie du malade, en optimisant la coordination médicale et paramédicale.
En passant convention avec le réseau, le médecin traitant et l’infirmier libéral habituel du patient peuvent faire appel aux médecins et infirmiers du réseau concerné. Titulaires d’un diplôme universitaire (DU) « plaies et cicatrisation », ces derniers évaluent la situation clinique et proposent un plan de soins adapté. Le réseau déploie un projet interrégional de téléconsultation pour les plaies avec le réseau de télémédecine appliquée aux plaies de Basse-Normandie.
Le protocole de coopération permet à l’infirmier diplômé d’État délégué, après formation spécifique, de prescrire les examens complémentaires indicateurs du pronostic de cicatrisation s’ils n’ont pas déjà été réalisés, ou les traitements locaux topiques non prévus par l’arrêté du 13 avril 2007 sur la prescription infirmière. Il les autorise aussi à utiliser un appareil doppler de poche et à suspendre des traitements spécifiques le cas échéant. La proposition de plan de prise en charge initiale élaborée par l’infirmier est validée par le médecin délégant dans les 24 heures. Elle peut être refusée en tout ou partie par le médecin traitant.
Pour l’ARS, cette délégation doit permettre d’améliorer la prise en charge des patients (éviter des hospitalisations et réduire le temps de séjour hospitalier, augmenter le taux de cicatrisation des plaies chroniques, diminuer les délais de cicatrisation…) et l’accessibilité aux soins dans les zones ne bénéficiant pas d’expertise médicale dans ce domaine.
Tout patient inclus dans le réseau, sur demande de son médecin traitant, peut bénéficier de la prise en charge dans le protocole, après avoir donné son consentement. Le dispositif s’accompagne d’une démarche qualité comprenant réunions régulières pluriprofessionnelles d’analyse des pratiques, recueil et analyse des événements indésirables et recueil d’un certain nombre d’indicateurs qui seront transmis annuellement à l’ARS pour l’évaluation du protocole.
Par ailleurs, compte tenu de la difficulté pour certains spécialistes de faire face à la demande de soins, certaines spécialités, comme l’ophtalmologie apparaissent comme prioritaires pour avancer dans le domaine de la délégation de tâches. Le délai moyen d’attente pour obtenir un rendez-vous chez un ophtalmologiste libéral est en effet estimé à 104 jours en moyenne… Pour remédier à cette situation, ces médecins spécialistes ont la possibilité d’embaucher des orthoptistes, formés pour le moment en deux ou trois ans et capables de réaliser les examens préliminaires au rendez-vous : interrogatoire, mesure de la tension de l’œil, de la vision… Un gain de temps qui permet de voir davantage de patients, de réduire les délais d’attente, sans réduire, au contraire, les honoraires perçus par les cabinets.
Mais pour l’instant, seul un faible nombre d’ophtalmologistes y a recours (15 %, selon le SNOF – Syndicat national des ophtamologistes de France). Peu à peu, des expérimentations se mettent en place comme en Bourgogne, depuis le 17 janvier 2012, où un premier protocole de coopération entre professionnels de santé est autorisé après avoir été validé par la Haute Autorité de Santé pour permettre le dépistage itinérant de la rétinopathie diabétique. Il transfère une compétence médicale vers une professionnelle paramédicale orthoptiste. En Île-de-France, un protocole permet la réalisation d’une réfraction subjective par un opticien en EHPAD en lieu et place d’un ophtalmologiste.
Lors de son audition, la ministre chargée de la santé, Mme Marisol Touraine, a indiqué à la Mission que ses services avaient saisi la HAS afin de lui demander de formuler des recommandations de bonnes pratiques sur les modalités d’intervention des infirmiers seuls en situation d’urgence. Ceci peut concerner les infirmiers sapeurs-pompiers ou les infirmiers seuls en EHPAD, notamment aux heures de permanence des soins.
La ministre a insisté sur le fait que la réflexion sur la délégation des tâches ne devait pas isoler la PDSA mais devait s’inscrire dans le cadre plus large des soins non programmés et ce, quel que soit le moment de la journée. La délégation de tâche ne peut constituer, à elle seule, la réponse à tous les problèmes de la PDSA. De plus, elle ne doit pas conduire, en tout état de cause, à la substitution au médecin d’un infirmier, mais bien à une complémentarité, dans certaines situations spécifiques, telle l’absence de médecins dans des territoires isolés.
Lors de son audition, M. Didier Tabuteau, conseiller d’État et responsable de la chaire « santé » de l’Institut d’études politiques de Paris, a insisté sur les avantages à retirer de ces nouvelles formes d’exercice de la médecine. Pour lui, le développement des maisons médicales de garde devrait être l’occasion d’expérimenter l’interdisciplinarité. Il a cependant insisté sur l’importance de la démarche préparatoire : les transferts de compétence doivent reposer sur des travaux scientifiques et comporter une réflexion sur la formation préalable des professionnels. De même, ils nécessiteront de revoir les règles de responsabilité qui sont indispensables à tout transfert réel de compétences.
Cette pratique pluridisciplinaire devrait rendre plus aisée l’organisation de la PDSA car les patients trouveront plus facilement un professionnel de santé en mesure de poser un diagnostic dans une démarche de médecine de premier recours et de les orienter vers des structures plus spécialisées si besoin.
Il faudrait cependant prévoir un financement spécifique pour les structures de soins privilégiant l’interdisciplinarité et le transfert de compétences. Il ne devrait pas incomber aux FIR de financer les nouveaux modes d’exercice en médecine ambulatoire, mais les tarifs de la sécurité sociale devraient les prendre en compte pour encourager leur développement. Afin de favoriser ces regroupements interprofessionnels et interdisciplinaires, il est envisageable de valoriser le personnel y prenant part ou encore d’orienter les aides des collectivités vers les activités qui pallient les carences les plus marquées du système de soins local. Les maisons de santé constituent une concrétisation de cette interdisciplinarité. Elles ont néanmoins un coût important, dont l’appréciation doit tenir compte du fait qu’un investissement conséquent de départ est, quoiqu’il en soit, nécessaire. Il convient néanmoins de veiller à ce qu’elles ne deviennent pas des « cabinets de groupes subventionnés ».
Les réticences, de part et d’autres, sont cependant encore très présentes chez les professionnels. Dans une récente étude de la DREES (Direction de la recherche, des études, de l’évaluation et des statistiques) (71), la moitié seulement des praticiens seraient prêts à déléguer la prescription des examens nécessaires au suivi des patients diabétiques, mais ils ne seraient que 35 % à accepter de déléguer la réalisation d’un frottis cervical alors qu’ils accepteraient à plus de 80 % de déléguer des tâches qui relèvent de l’éducation thérapeutique du patient diabétique ou asthmatique. Cette étude révèle aussi que la coopération est nettement mieux acceptée (dans les deux tiers des cas) dans un scenario où l’auxiliaire médical serait entièrement rémunéré par un forfait extérieur. Paradoxalement, si le médecin devait fortement contribuer à financer cette délégation, il serait alors enclin à pratiquer une large délégation de tâches pour pleinement tirer avantage de la délégation qu’il finance sur ses fonds propres. Pour les auteurs de l’étude, cela s’expliquerait par le fait que les médecins percevraient « ce financement intégré comme un lien hiérarchique qui les disposeraient plus facilement à déléguer ».
S’agissant des infirmiers, il n’existe pas d’étude sur leur perception de la délégation des tâches. Cependant, le syndicat SNPI (syndicat national des professionnels infirmiers) CFE-CGC a lancé une consultation auprès des professionnels, au travers de son site internet. En décembre 2013, 13 234 infirmières, cadres infirmiers ou infirmières spécialisées ont répondu : 87 % étaient hostiles aux modalités de ces coopérations définies par la loi HPST. Pour M. Thierry Amouroux, secrétaire général de ce syndicat, la solution réside dans une reconnaissance officielle et nationale de pratiques, avec une rémunération et une formation adaptées : « Plutôt que cette coopération, propre à chaque hôpital et à chaque service, nous sommes en faveur de pratiques avancées dans un cadre clair. Des pratiques autorisées après l’obtention d’un master 2, comme dans d’autres pays d’Europe. L’infirmier aura alors toute sa légitimité et pourra exercer sur tout le territoire » (72).
Des efforts conséquents doivent être entrepris pour faire évoluer les qualifications professionnelles. Pour le professeur Yvon Berland, pour rassurer médecins et patients, il faut donc repenser la formation des personnels paramédicaux, voire créer de nouveaux métiers car un chaînon manquerait entre, d’une part, les métiers « socles » avec trois années d’études et, d’autre part, les médecins formés en dix ou douze ans. En fonction des besoins du terrain, il serait nécessaire d’inventer de nouveaux métiers, avec des formations universitaires de niveau bac+5. Aujourd’hui, il existe déjà, à l’Université d’Aix-Marseille, un Master de sciences cliniques infirmières (cancérologie, gérontologie, parcours complexes de soins) et, à l’Université de Versailles Saint-Quentin-en-Yvelines, un Master de Sciences cliniques en soins infirmiers (santé mentale, maladies chroniques, douleur et soins palliatifs). Il conviendrait donc d’étendre ces Masters, en combinant la valorisation de la validation des acquis de l’expérience et la formation universitaire professionnalisante.
Le comité d’experts, présidé par M. Alain Cordier, qui a rendu un rapport intitulé « Un projet global pour la stratégie nationale de santé » (73), a étudié les possibilités de la délégation de tâches et préconisé de reconnaître le métier d’infirmier clinicien en identifiant les compétences élargies qui pourraient lui être reconnues (évaluation des risques, prévention, annonce, prescription médicamenteuse encadrée, éducation thérapeutique…). Selon ce rapport, « il faut mettre fin au modèle en silo qui enferme les professionnels dans des périmètres de métiers et d’actes et permettre un avancement de carrière soignante sans éloignement du malade et développer de nouvelles compétences pour aider à une meilleure fluidité des parcours de soins et de santé ».
Dans le cadre du nouveau plan Cancer (2014-2019), le métier d’infirmier clinicien en cancérologie sera créé pour faire face aux besoins nouveaux, notamment en matière de suivi des chimiothérapies orales ou de coordination des parcours. Ces infirmiers cliniciens seront habilités à assurer, sous certaines conditions, la prescription protocolisée d’examens de suivi des traitements, de traitements complémentaires et de support, ainsi que la reconduction ou l’adaptation de traitements spécifiques.
Le déploiement des premières formations est prévu pour la rentrée universitaire 2016. Ce nouveau métier ne se substitue pas aux spécialisations en cancérologie à partir du métier socle d’infirmier, qui continueront à faire l’objet de formations, précise le plan. Il est en revanche prévu d’asseoir ce nouveau métier sur une formation universitaire de niveau master, adaptée aux compétences requises et de définir le cadre de cette formation, le flux de professionnels à former et les modalités de reconnaissance de ces nouvelles fonctions.
La cancérologie constitue aussi un domaine où des avancées ont pu être réalisées à titre expérimental notamment avec la création d’une consultation infirmière pour les patients traités par anticancéreux oraux à domicile en Île-de-France, initiée à l’Hôpital Saint-Antoine à Paris. Les infirmières participant au protocole ont reçu une délégation de prescription pour des examens biologiques particuliers et leur interprétation, pour des médicaments sur une liste restrictive, afin de mieux gérer les effets indésirables, et pour certains examens radiologiques prédéfinis.
À l’hôpital Cochin, une consultation infirmière a été mise en place pour un suivi semestriel des patients à risque élevé de mélanome. Pour améliorer le suivi des 2 000 patients à risques élevés traités par le Pr Marie-Françoise Avril, l’hôpital Cochin propose d’intercaler une consultation infirmière entre deux consultations médicales. Ces rendez-vous ont lieu tous les 6 mois au lieu de tous les ans avec le spécialiste afin de détecter le mélanome à un stade où il est curable par une identification précoce des lésions suspectes. Ce protocole élargit les compétences de l’infirmière à la pratique d’un examen minutieux associé à la prise de photographies des lésions pigmentaires et permet d’éduquer le patient à l’auto- surveillance cutanée. Le transfert de compétences entre le dermatologue et l’infirmière s’est accompagné d’une formation théorique à l’université de médecine sanctionnée par l’obtention d’un diplôme universitaire de cancérologie cutanée et clinique.
À l’étranger, seulement 5 % des infirmières ont, pour l’instant, suivi de tels masters. Il serait souhaitable que cette spécialisation se développe car cet échelon intermédiaire entre l’infirmière à Bac+3 et le médecin à Bac+9 est indispensable, en particulier pour la prise en soins des patients chroniques et des personnes âgées.
En conclusion, la délégation des tâches offre des potentialités beaucoup plus vastes que la seule organisation de la PDSA et elle paraît prometteuse, même si elle impliquera sans doute une révision des modes de rémunération, le paiement à l’acte paraissant mal adapté pour tout ce qui concerne le suivi à long terme des patients chroniques par exemple. Certains pays ont néanmoins utilisé la coopération entre professionnels pour organiser la permanence des soins comme aux Pays-Bas où les médecins se constituent en groupement et passent des accords locaux avec des cabinets d’infirmières libérales pour assurer la PDSA (74).
La Cour des comptes, dans sa note de synthèse sur le dernier rapport annuel (de septembre 2014) sur l’application de la loi de financement de la sécurité sociale, recommande une approche interprofessionnelle, pour améliorer l’accès aux soins, dans les négociations entre l’assurance maladie et les professions de santé, puis en encourageant une approche décloisonnée et transversale des problèmes de permanence de soins : « Des négociations conventionnelles trop éclatées et trop diffuses, et un traitement très séquencé ont fait obstacle à une meilleure organisation des soins de proximité et n’ont pas permis de répondre à l’évolution des besoins des patients.
« Il est souhaitable de renverser la pratique actuelle en faisant des approches interprofessionnelles le cadre premier des négociations. Leurs résultats formeraient ensuite l’armature commune des différentes conventions par profession de maladie sur la gestion du risque de manière à permettre une approche plus coordonnée des soins de ville (75).
« Les rémunérations et avantages annexes accordés aux professionnels de santé doivent être assortis de contreparties plus tangibles au bénéfice des patients ».
Recommandation n ° 10 : favoriser la délégation des tâches
Afin de faciliter notamment le fonctionnement des MMG, il conviendrait d’étudier les possibilités de délégation de tâches entre médecins et infirmiers avec la possibilité de prescriptions encadrées, le recueil des premiers éléments cliniques et à la réalisation de certains actes techniques pour faciliter le travail de diagnostic du médecin.
Il conviendrait également de traduire cette évolution par la création d’un cursus complémentaire pour obtenir la qualification d’infirmier clinicien, en s’inspirant de la création de la fonction d’infirmier clinicien en cancérologie pour suivre les pathologies chroniques.
Il importera toutefois, au préalable, de clarifier les questions de responsabilité professionnelle.
2. Prendre en compte des patients spécifiques
a. Prendre en compte les difficultés de l'accès aux soins dans les EHPAD aux heures de la PDSA
La multiplication du nombre de patients en EHPAD, dans des territoires où la démographie médicale tend à se réduire, doit conduire à proposer des solutions innovantes pour la prise en charge des demandes de soins non programmées pour ces patients.
Lors des auditions de la Mission, plusieurs directeurs d’ARS et la plupart des soignants interrogés ont souligné la difficulté pour ces patients d’accéder aux soins durant les nuits et les périodes de fin de semaine. Actuellement, il semble que, dans de nombreux cas, il n’y ait pas d’autre possibilité que de décaler l’accès aux soins jusqu’à une période ouvrable ou de transférer le patient à l’hôpital au service des urgences.
La réflexion sur la prise en charge de ces patients aux horaires de PDSA doit être envisagée dans le cadre plus large de la réflexion sur le parcours de soins des personnes âgées. En effet, 85 % des personnes de plus de 75 ans souffrent d’au moins une pathologie, 57 % sont en ALD (affection longue durée) et 33 % ont été hospitalisées au moins une fois, selon les données pour 2010 émanant de la CNAMTS. Cette population apparaît donc particulièrement fragile, et sa prise en charge doit être coordonnée et anticipée par les professionnels, qu’il s’agisse tant du médecin traitant, que de l’EHPAD ou encore des hôpitaux.
La Commission de coordination gériatrique pourrait être un lieu privilégié pour structurer une prise en charge coordonnée évitant autant que faire se peut les hospitalisations et le recours aux urgences.
En premier lieu, il est important de rappeler que, pour les patients résidant en EHPAD, celui-ci constitue le domicile du patient et n’est pas médicalisé. Pour leurs soins courants, les résidents ont un médecin traitant. La seule obligation s’imposant aux EHPAD est la présence la nuit de deux personnes formées au risque incendie. Il n’est en particulier pas exigé de permanence médicale ou d’infirmière. Le médecin coordonnateur n’a pas quant à lui dans ses missions d’assurer une permanence. Aux heures de permanence des soins, le recours à un médecin se fait donc dans le cadre du dispositif classique de PDSA. Néanmoins, pour l’instant, dans la grande majorité des cas, on constate que les EHPAD font surtout appel au Centre 15 s’il y a un problème.
Le décret n° 2011-1047 du 2 septembre 2011 relatif au temps d’exercice et aux missions du médecin coordonnateur exerçant dans un établissement hébergeant des personnes âgées dépendantes mentionné au I de l’article L. 313-12 du code de l’action sociale et des familles précise néanmoins que le médecin coordonnateur « réalise des prescriptions médicales pour les résidents de l’établissement au sein duquel il exerce ses fonctions de coordonnateur en cas de situation d’urgence ou de risques vitaux ». Ce même texte, aujourd’hui codifié à l’article D. 312-158 du code de l’action sociale et des familles, précise en outre que ce médecin « donne un avis sur le contenu et participe à la mise en œuvre de la ou des conventions conclues entre l’établissement et les établissements de santé au titre de la continuité des soins ainsi que sur le contenu et la mise en place, dans l’établissement, d’une organisation adaptée en cas de risques exceptionnels », ce qui traduit bien son obligation d’organiser un dispositif pour que durant les heures non ouvrables, il soit possible de trouver des soignants disponibles dans l’établissement pour que les résidents viennent les consulter ou recevoir des soins.
Dans la réalité quotidienne, il s’avère cependant que le médecin coordonnateur intervient rarement, fût-ce à titre de simple conseil, auprès du personnel aux heures de la PDSA. Cette question renvoie par ailleurs plus généralement à l’organisation des soins et au suivi des patients, qui relèvent de la responsabilité du médecin coordonnateur.
L’IGAS, dans son rapport sur « l’impact des modes d’organisation sur la prise en charge du grand âge » de novembre 2011 (76), estimait que, selon les résultats de ses enquêtes menées essentiellement dans deux régions (Pays de la Loire et Nord-Pas de Calais), plus le temps de médecin coordonnateur par résident était important, plus la part des hospitalisations en urgence durant la permanence des soins était faible. Cette conclusion était cependant nuancée par le fait qu’il conviendrait de mener une enquête plus large pour tenir compte aussi du degré de dépendance moyen des résidents au sein de chaque EHPAD étudié. Cette enquête a par ailleurs aussi permis de relativiser le poids des hospitalisations décidées durant les heures de PDSA : seulement un quart des hospitalisations auraient eu lieu la nuit ou le week-end.
HOSPITALISATION D’URGENCE ET TEMPS DE PRÉSENCE DU MÉDECIN COORDONNATEUR
Source : Inspection générale des affaires sociales.
Une attention particulière doit néanmoins être portée à cette patientèle spécifique, dont la prise en charge aux heures de PDSA doit être anticipée, en particulier dans les zones où l’effection de PDSA se fait en point fixe ou fait défaut. En effet, le transport vers les services d’urgence et une hospitalisation ne sont pas toujours envisageables, ni surtout souhaitables, pour des personnes âgées dépendantes.
Dans cette perspective, il serait souhaitable de compléter le dispositif dénommé PAERPA (Personnes Âgées En Risque de Perte d’Autonomie) pour mieux prendre en compte les demandes de soins urgentes non programmées de ce type de patients.
Ce dispositif expérimental, prévu par l’article 48 de la loi de financement de la sécurité sociale (LFSS) pour 2013, et s’inscrivant dans le cadre de la Stratégie nationale de santé, a pour objectif de mettre en œuvre un parcours de santé fluide et identifié des personnes âgées de plus de 75 ans. Il vise en particulier à maintenir ces personnes âgées autant que possible à leur domicile (ou en EHPAD), à prévenir les hospitalisations et à améliorer la prise en charge lors de l’entrée à l’hôpital et lors des soins de suite en renforçant la coordination entre acteurs et en faisant évoluer significativement les modalités d’échanges entre eux.
Le cahier des charges type de ce dispositif prévoit la mise en place d’une coordination clinique de proximité regroupant les professionnels de santé qui interviennent auprès d’un patient (médecin, infirmier, pharmacien, auxiliaires médicaux..) et la mise en place d’une coordination territoriale d’appui pour que les soignants de l’EHPAD disposent d’un réseau de correspondants dans les différents établissements sanitaires de proximité en cas de besoin.
Pour les EHPAD, le cahier des charges prévoit au minimum d’organiser une astreinte aux heures de la PDSA afin que les patients puissent avoir recours aux soins d’un infirmier. Il y est aussi indiqué que les EHPAD et les établissements hospitaliers de proximité doivent, par voie de convention, prendre des engagements réciproques pour le partage d’informations médicales sur les patients hospitalisés et adopter des procédures permettant d’améliorer la préparation des hospitalisations et des soins de suite post-hospitaliers. Il est aussi possible d’organiser de la télémédecine et de la télésurveillance pour certaines pathologies chroniques lourdes.
Il est par ailleurs demandé aux EHPAD participant à l’expérimentation un effort de communication avec les autres acteurs de santé, en mettant par exemple au point un dossier de liaison d’urgence (DLU) établi par le médecin coordonnateur de l’EHPAD, qui permette de synthétiser les informations médicales concernant chaque patient et qui soit accessible en cas de transfert aux urgences et en cas de visite de nuit d’un médecin autre que le médecin traitant. Une messagerie sécurisée doit être également mise en place pour que les soignants hospitaliers, libéraux et le médecin coordonnateur puissent échanger des informations tout en respectant la confidentialité de ces données.
De même, les EHPAD participent à la prévention des hospitalisations « évitables » en formalisant notamment une convention avec les établissements d’hospitalisation à domicile (HAD). La circulaire du 18 mars 2013, du ministère de la santé, relative à l’intervention des établissements d’hospitalisation à domicile dans les établissements d’hébergement à caractère social ou médico-social promeut ainsi l’intervention de l’HAD en EHPAD de préférence à l’hospitalisation complète.
Certaines négociations de PAERPA sont déjà bien avancées, à l’instar de la région Aquitaine. Selon les informations recueillies auprès de l’ARS de cette région, sur le territoire de Bordeaux et après un an de travail (une réunion par mois sur une journée) avec six EHPAD (représentés par les directeurs, les cadres de santé et les médecins coordonnateurs des établissements), les établissements de santé, les services d’urgences, les URPS (Unions régionales des professionnels de santé), le SDIS, le responsable du SAMU-Centre 15, les représentants de SOS médecins, les équipes de HAD, de SSIAD (services de soins infirmiers à domicile), les Services d’aide à domicile (SAD), le CCAS (Centre communal d’action sociale) de Bordeaux et le conseil général de la Gironde, il a été proposé une permanence sur place d’une IDE (infirmière diplômée d’État) pour cinq établissements répartis en fonction de leur proximité géographique et de leur capacité.
Cette IDE aurait pour mission de :
– sécuriser et qualifier les soins aux personnes âgées,
– être disponible pour assurer son rôle propre (art R 4311-3CSP) et son rôle prescrit (art R 43311-7 CSP)
– assurer un rôle d’accompagnement, avec le personnel en place, à l’égard :
• de la personne âgée : il lui incombe d’assurer un soutien psychologique ; de participer à l’accompagnement des personnes en fin de vie ; de dépister, et évaluer les risques de maltraitance ; de recueillir les données cliniques, les besoins et les attentes de la personne âgée et de son entourage ; de respecter le projet de vie personnalisé et de le compléter par les spécificités de la nuit ;
• du personnel de nuit : il lui revient de travailler en collaboration avec les aides de vie, les aides-soignants et les aides-médicaux psychologiques travaillant la nuit ; de développer un esprit de solidarité, d’entraide et de communication ; d’aider le personnel à faire face au stress qu’il peut ressentir ;
• des intervenants extérieurs : il s’agit d’échanger avec le médecin de garde, le SAMU ou le pompier, appelé au cours de la nuit ; de préparer l’hospitalisation avec le personnel en poste et d’accueillir les retours d’hospitalisation ou les sorties d’urgences ;
• de la famille et de l’entourage : il lui incombe de rencontrer la famille à sa demande ou à celle des soignants de nuit, d’appeler les familles en cas d’événements particuliers et en appliquant les consignes laissées par cette dernière et la volonté du résident.
S’agissant des EHPAD, les IDE sécurisent la prise en charge pour les 26 EHPAD existantes sur Bordeaux, ainsi que les 15 résidences sociales soit 2 700 résidents.
Cette expérimentation mérite d’être évaluée, tant s’agissant de la qualité et de la sécurisation des soins en EHPAD, que du nombre de passages aux urgences « évitables » et évités, et d’hospitalisations « évitables » et évitées, ou même de la diminution des durées de séjour en hospitalisation complète.
Il serait d’ailleurs souhaitable de compléter le dispositif de la convention type (77) pour la prise en charge en HAD de résidents en EHPAD afin de prévoir un dispositif précis pour les soins urgents pour les périodes de nuit et de week-end.
Il convient en outre de saluer une disposition législative nouvelle, votée dans le cadre du projet de loi relatif à l’adaptation de la société au vieillissement (article 11-III), adopté en première lecture à l’Assemblée nationale, qui permet aux logements foyers pour personnes âgées, désormais appelés « résidences autonomie », d’accueillir des personnes âgées en situation de dépendance légère en subordonnant cette possibilité à un certain degré d’équipement et d’encadrement médicalisé. L’article précité précise ainsi que les patients dépendants pourront être accueillis sous réserve que l’établissement ait conclu « des conventions de partenariat, dont le contenu minimal est prévu par décret…, respectivement, avec un service de soins infirmiers à domicile, un service polyvalent d’aide et de soins à domicile, des professionnels de santé ou des établissements de santé, notamment d’hospitalisation à domicile ».
Recommandation n° 11 : Revoir le cahier des charges de l’expérimentation PAERPA pour traiter de la question de l’accès aux soins en EHPAD aux heures de la PDSA et accélérer la généralisation des réseaux de soins coordonnés pour les personnes âgées
À court terme, les EHPAD devraient avoir obligation d’établir un protocole avec le SAMU pour anticiper les risques de besoins de soins dans la nuit ou le week-end et préciser les modalités de partage des informations médicales personnelles des patients concernés, entre l’EHPAD et les médecins chargés de la permanence des soins.
Il conviendrait également d’étendre, voire de généraliser les bonnes pratiques en vigueur dans certains hôpitaux, à l’instar des équipes mobiles de gériatrie qui peuvent intervenir en EHPAD et éviter des hospitalisations, et des permanences téléphoniques gériatriques qui permettent aux médecins traitants ou soignants des EHPAD de joindre un gériatre hospitalier pour un conseil ou pour faciliter un transfert à l’hôpital.
b. Renforcer l’encadrement médical des structures d’hospitalisation à domicile (HAD)
Les structures d’hospitalisation à domicile (HAD) permettent de retarder les hospitalisations des personnes âgées qui voient souvent leur état de santé se dégrader du fait même du choc psychologique de l’hospitalisation. Ce type de prise en charge permet aussi d’écourter certaines hospitalisations en permettant un retour précoce à domicile ou en EHPAD. Cependant, il s’avère que cette forme de soins fait peser beaucoup de responsabilité sur les aidants familiaux ou sur le personnel des établissements car les structures de HAD ne disposent pas toujours du personnel suffisant pour garantir une véritable continuité des soins. Aux heures de la PDSA, les professionnels des Centres 15 auditionnés ou des associations de type SOS médecins ont tous souligné les failles du suivi à domicile. Bien souvent, l’organisation de l’astreinte téléphonique, ne serait-ce que pour renseigner les aidants si une difficulté survient, ne fonctionne pas et les proches doivent solliciter le Centre 15.
Les textes réglementaires ne sont à cet égard pas toujours respectés. La circulaire du ministère de la santé (DGOS) du 18 mars 2013 sur les conditions d’intervention des établissements de HAD en EHPAD précise en effet clairement que la structure de HAD met à la disposition de l’établissement d’hébergement toutes les informations pour joindre un infirmier d’astreinte 24 heures/24 afin d’assurer la continuité des soins et éventuellement orienter le patient vers le dispositif de permanence des soins.
Recommandation n° 12 : Rendre obligatoire pour les structures de HAD la désignation d’un infirmier de référence qui soit joignable en permanence avec l’organisation d’un réseau d’infirmiers qui soient en mesure d’intervenir en dehors des heures ouvrables, tout en ayant accès à une fiche synthétique résumant le dossier médical de l’intéressé.
Les structures de HAD doivent passer convention avec le Centre 15 pour définir les possibilités d’intervention aux heures de la PDSA et les modalités de partage des informations médicales personnelles des patients.
En cas de manquement à l’organisation de la continuité des soins durant la PDSA, le service de HAD devrait faire l’objet d’une forme de sanction.
3. Mieux réguler la demande de soins
Un certain nombre d’outils permettant l’accès aux soins notamment aux heures de la PDSA devraient être mieux organisés pour permettre la coordination des principaux acteurs impliqués dans l’offre de soins. Cet effort d’organisation devrait permettre de mieux réguler la demande de soins sans pour autant que les patients ne perçoivent cette « orientation » des demandes comme une forme de « rationnement » ou de coercition administrative.
a. La régulation et les associations de médecins libéraux
La demande de soins non programmés doit être mieux organisée car les habitudes actuelles de consommation médicale incitent les patients à se comporter trop souvent en purs consommateurs de soins qui cherchent à obtenir une satisfaction immédiate de leurs attentes alors qu’il est objectivement difficile de rendre le même service de santé durant la nuit ou lors des jours fériés.
La coexistence d’une régulation libérale et de celle opérée par les médecins du SAMU au sein des Centres 15 est très utile dans la mesure où elle permet que des professionnels compétents répondent à tous les types d’appels médicaux, qu’il s’agisse du cas de l’urgence vitale où il faut analyser très vite la situation et envoyer des secours sur place ou de la simple discussion avec un patient inquiet qui pourra être rassuré par un médecin après que celui-ci lui aura posé des questions précises pour évaluer le degré d’urgence de sa demande et lui prodiguer les conseils médicaux pertinents.
Lors de son déplacement à l’Hôpital d’Avicenne en Seine-Saint-Denis, la rapporteure a été témoin de la grande diversité des appels reçus et de l’importance de pouvoir s’appuyer sur plusieurs professionnels pour répondre aux demandes selon leur degré de gravité et d’urgence. Certaines demandes récurrentes relèvent d’ailleurs plus de l’accompagnement social. Les assistants de régulation reçoivent ainsi des appels réguliers de personnes isolées ou angoissées qui téléphonent au Centre 15 pour trouver une sorte de réconfort. Lorsque le standard du 15 est très sollicité les assistants régulateurs répondent brièvement mais la rapporteure a été témoin durant la nuit de conversations plus longues qui relevaient de la « réassurance » ou d’une forme d’assistance psychologique.
Dans l’organisation actuelle de la régulation, un point pose problème car il crée une sorte de distorsion de « concurrence » entre la régulation opérée au Centre 15 et celle assurée par les associations de médecins libéraux de type « SOS médecins » (78).
Lors de son déplacement à Amiens, lorsque votre rapporteure s’est rendue dans le centre de régulation de « SOS médecins », elle a pu constater qu’un auxiliaire médical répond aux appels téléphoniques sur la base de protocoles et que ce n’est qu’en dernier ressort qu’il sollicite l’un des médecins effecteurs pour prodiguer des conseils médicaux. La principale conséquence est le déplacement quasi-systématique d’un médecin effecteur et la réalisation d’une consultation. Dans la majorité des cas, l’appel se traduit par une visite à domicile (selon la Cour des comptes, dans deux tiers des appels). Le médecin régulateur n’étant pas présent au standard, ne peut évaluer la nécessité d’une visite. Il n’est appelé par le secrétariat qu’en cas d’urgence ou pour trancher un point médical complexe mais ses interventions sont limitées car il est en même temps chargé d’assurer des visites à domicile.
A contrario, la visite des Centres 15 de l’hôpital Avicenne de Bobigny et de celui d’Amiens Nord révèle une organisation sensiblement différente entre médecins effecteurs et médecins régulateurs. Si ce sont aussi des auxiliaires médicaux qui y prennent en charge les appels des patients sur la base de protocoles définis, ces derniers sont systématiquement traités par des médecins libéraux de permanence, qui évaluent la demande des patients, prodiguent des conseils et déclenchent ou non les effections.
La Cour des comptes dans son rapport précité, estime que ce type de fonctionnement dual est inflationniste. Elle a évalué que dans les communes où SOS médecins est très présente les dépenses de PDSA sont plus importantes que dans celles où son activité est faible. La Cour a néanmoins nuancé son propos en indiquant que ses estimations portaient sur un faible nombre de zones et qu’une approche par les seuls coûts directs était insuffisante, dans la mesure où il était impossible de savoir si la présence de SOS médecins n’avait pas conduit en contrepartie à un moindre recours aux urgences ou à l’intervention de moyens onéreux comme les SMUR. La Cour des comptes a d’ailleurs déploré la faiblesse des études statistiques sur les types d’actes médicaux réalisés par tous les acteurs aux heures de la PDSA, ce qui rend délicate toute interprétation des statistiques de dépenses.
Depuis 2003, l’efficience et la qualité du dispositif national de permanence des soins ambulatoires reposent sur l’instauration d’une régulation préalable à l’accès au médecin de permanence, celle-ci pouvant être assurée soit par les centres de régulation hospitaliers (SAMU-Centre 15) qui traitent également les appels relevant de l’aide médicale urgente (AMU), soit par des centres de régulation libérale extérieurs au SAMU et interconnectés avec celui-ci.
Au cours de ces dernières années, plusieurs rapports institutionnels ont mis en lumière un fonctionnement hétérogène entre les différents centres de régulation et en particulier entre les centres de régulation « hospitalière » et les centres de régulation libérale, et recommandé la mise en œuvre de règles communes de bonnes pratiques pour cette activité spécifique médicale, pivot de la PDSA et de l’AMU, qu’est la régulation médicale des appels.
Ces recommandations sont essentielles à la mise en œuvre d’une régulation médicale de qualité sur l’ensemble du territoire français. Elles ont pour but de favoriser l’homogénéité de cette pratique entre professionnels sur tout le territoire, d’améliorer ainsi la qualité et la sécurité de la réponse apportée aux patients et de constituer une référence pour organiser les structures en charge de cette activité, qu’elles soient installées au sein des SAMU ou organisées en antennes de régulation libérale.
À la demande de la DGOS (Direction générale de l’offre de soins), la HAS a travaillé à la production de ces recommandations selon une démarche méthodologique reposant, d’une part, sur l’analyse et la synthèse critiques de la littérature médicale disponible et, d’autre part, sur l’avis d’un groupe de travail multidisciplinaire et multiprofessionnel composé de professionnels de santé concernés par la thématique, d’origines géographiques et d’écoles de pensées diverses.
La HAS a publié ces recommandations en mars 2011 (79). Elles indiquent notamment que la régulation « est un acte médical pratiqué par un médecin régulateur » et que la fonction de médecin régulateur « est, pendant toute la période où elle est assurée, exclusive de toute autre fonction ». Ces recommandations ont été reprises par l’arrêté du 20 octobre 2011 fixant les règles de traçabilité des appels traités dans le cadre de la permanence des soins en médecine ambulatoire, pris en application de l’article R.6315-3 du code de la santé publique.
Or, comme l’a remarqué la Cour des Comptes, certaines associations de permanence des soins suivent des règles spécifiques de régulation, ce cadre n’ayant pas de valeur normative contraignante. Ainsi les médecins régulateurs ne se consacrent pas toujours exclusivement à cette fonction et les décisions sont souvent prises par des personnels non-médecins sur la base de protocoles. La principale conséquence en est le déclenchement systématique de la mobilisation d’un médecin effecteur et donc un acte de consultation et de visite.
Il ne s’agit donc pas tant d’édicter de nouveaux principes normatifs que de rendre normatifs les principes déjà édictés. Ces recommandations constituent en effet un objectif à atteindre et devraient être partagées par tous les acteurs de la régulation. De surcroît, des garanties seraient ainsi apportées tant au médecin qu’au patient ayant recours à la PDSA.
Lors de leur audition par la Mission, le Pr. Jean-Luc Harrousseau, président de la Haute Autorité de santé et M. Claude Evin, directeur général de l’ARS d’Île-de-France ont insisté sur la nécessité de clarifier la réglementation pour rendre obligatoire la présence d’un médecin régulateur dans les centres recevant les appels de ces associations.
b. La question de la prescription médicale téléphonique
Le conseil, délivré par le médecin régulateur, peut déboucher sur une prescription médicale, qu’il s’agisse de l’application ou de l’adaptation d’une prescription antérieure.
La prescription téléphonique de médicaments en vente libre peut également être proposée, le décret du 13 juillet 2010 (80) ayant d’ailleurs consacré la possibilité, pour le médecin régulateur, de procéder à une prescription médicamenteuse par téléphone.
Afin d’en favoriser le développement et d’en définir les conditions d’exercice, la Haute autorité de santé a encadré cette pratique par l’édiction de recommandations de bonne pratique dès 2009 (81). Ce document visait à garantir l’homogénéité de cette pratique et la qualité de la réponse apportée aux patients sur tout le territoire, à sécuriser les professionnels impliqués quant à leur responsabilité lors de cette activité et à permettre la production de supports de formation des médecins concernant cette pratique.
La prescription médicamenteuse par téléphone est définie comme une prescription à distance, dans le prolongement d’un conseil téléphonique, réalisée dans trois types de situations :
– la rédaction et la transmission à distance d’une ordonnance écrite ;
– la prescription d’un médicament présent dans la pharmacie familiale ;
– l’adaptation d’un traitement lorsque le médecin traitant n’est pas joignable.
Après examen de la situation et analyse de l’état du patient et après avoir exclu la possibilité de déclencher une intervention médicale, le médecin régulateur apprécie la nécessité ou non d’une prescription médicamenteuse par téléphone. Il peut s’agir de médicaments à prescription facultative ou soumis à prescription obligatoire au titre de l’article R. 5132-6 du code de la santé publique.
En cas de prescription de médicaments non présents dans la pharmacie familiale, une ordonnance écrite peut être nécessaire pour leur délivrance et leur remboursement. Dans ce cas, une ordonnance écrite est établie par le médecin régulateur et transmise à une pharmacie. Cette transmission est effectuée de préférence par courriel sécurisé ou, en cas d’impossibilité, par télécopie. Dans tous les cas, elle est limitée et non renouvelable et reste soumise, comme les appels traités par la régulation, à une obligation de traçabilité.
Recommandation n° 13 : mieux réguler les demandes de soins
En se fondant sur les travaux de 2011 réalisés par la HAS, tendre à rendre obligatoire l’intervention d’un médecin régulateur, selon des modalités à définir selon les modes d’exercice, pour l’activité de régulation téléphonique des demandes de soins non programmés.
Moduler le forfait de régulation au respect des recommandations émises par la Haute autorité de santé. La modulation du forfait de régulation permettrait également d’augmenter la proportion d’appels donnant lieu à des conseils médicaux par rapport à celle des visites à domicile. À cet égard, en complément de la modulation du forfait, il pourrait être envisagé de suivre, sous forme d’indicateurs nationaux et régionaux, la part respective des conseils médicaux pratiqués et des visites à domicile.
Développer les moyens de transmission sécurisés pour que toutes les pharmacies soient en mesure de recevoir des téléprescriptions pharmaceutiques des médecins régulateurs.
c. Une meilleure coordination entre SDIS et SAMU
Lorsqu’une demande de soins inopinés présente un certain degré de gravité, plusieurs acteurs sont concernés sans qu’un ordre de priorité des interventions n’ait été fixé.
Le transport en urgence vers un lieu de soins suscite souvent une multiplication de prises en charge rarement justifiées d’un point de vue médical.
Un appel urgent arrivant au 18 déclenche souvent un départ dit « réflexe » d’une équipe de pompiers. Même si le SAMU sera réceptionnaire du bilan de l’équipe et décidera, in fine, de la manière de traiter le cas du patient considéré, ce n’est pas lui qui aura déclenché les secours. Lorsque l’appel au secours arrive au Centre 15, le médecin peut décider d’envoyer une société privée et pas forcément un véhicule pompier. L’un mise sur la rapidité à tout prix au risque de partir trop souvent sur de fausses alertes, l’autre sur la recherche d’efficience, cette fois au risque de perdre du temps sur une urgence avérée.
Alors que l’interconnexion des plateformes informatiques des pompiers et des Centres 15 devrait être effective depuis plusieurs années, les acteurs de terrain soulignent l’existence de nombreux blocage d’ordre technique mais aussi relationnel, voire politiques, les collectivités locales étant les principaux financeurs des services d’incendie et de secours.
Selon M. Patrick Hertgen, vice-président de la Fédération nationale des sapeurs-pompiers de France, le nombre de plateformes communes au sens physique du terme, avec locaux communs et personnels des deux origines travaillant de concert, s’élève à une quinzaine. Il existe aussi cinq plateformes communes virtuelles c’est-à-dire parfaitement intégrées avec un seul système d’information.
Les autres sites ne sont interconnectés qu’au sens où les appels sont immédiatement basculés d’un site à l’autre, mais les systèmes d’information ne sont pas « en phase ». Le recours aux liaisons téléphoniques demeure donc nécessaire. Il faudrait à terme s’orienter vers des plateformes communes, qui pourraient d’ailleurs être interdépartementales, car le niveau départemental n’est pas pertinent pour des zones peu peuplées ou sous-dotées en matière sanitaire. Il conviendrait d’étendre cette interconnexion à d’autres services intervenant dans les secours à la personne.
Un effort de clarification a pourtant été tenté : l’arrêté du 24 avril 2009 officialise le référentiel « d’organisation du secours à personne et de l’aide médicale urgente ». Ce document s’adresse aux services publics de secours et de soins urgents que sont à la fois les sapeurs-pompiers et les urgentistes. Élaboré en 2008 par un comité quadripartite réunissant les acteurs publics du secours d’urgence (ministères de l’intérieur et de la santé, sapeurs-pompiers et médecins urgentistes), ce référentiel concerne la prise en charge des urgences pré-hospitalières. Il visait à clarifier la répartition des responsabilités dans l’exercice des missions de secours à personne en délimitant trois types de service aux victimes : la permanence des soins, le prompt secours et enfin, l’urgence médicale.
Ce référentiel contient plus de 160 prescriptions, portant sur le traitement des appels, la réponse aux demandes ou encore la mise en œuvre d’une démarche-qualité ambitieuse.
Il pose trois principes destinés à remédier aux dysfonctionnements constatés antérieurement :
– la reconnaissance de la légitimité de l’envoi immédiat de moyens sapeurs-pompiers dans les situations dites de « départ réflexe », incluant les urgences vitales et les événements survenant sur la voie publique ou dans un lieu public ;
– la reconnaissance de la pertinence de la régulation médicale de tout appel de secours à personne ou d’aide médicale urgente, quel que soit le numéro d’urgence composé par l’appelant, avec une régulation a posteriori en cas de départ réflexe, mais a priori dans tous les autres cas ;
– l’affirmation du principe selon lequel le doute doit profiter à l’appelant.
Face à cette nouvelle relation bipartite entre pompiers et SAMU – dit SAP-AMU – qui rompait avec le cadre tripartite promu depuis 2004, les transporteurs sanitaires privés ont sollicité du ministère de la santé l’élaboration d’un référentiel spécifique, signé le 9 avril 2009. Ce document souligne notamment qu’en leur qualité de professionnels de santé, ils ont vocation à participer à la prise en charge des urgences vitales sur demande du SAMU et présente le référentiel SAP-AMU comme complémentaire du leur.
L’IGAS a publié en juin 2014 une évaluation de ce référentiel (82), réalisée en commun avec l’Inspection générale de l’administration, à propos duquel leur rapport a constaté de multiples lacunes.
S’agissant des outils techniques, si les fonctionnalités téléphoniques de transfert d’appel et de conférence à trois sont assurées dans la quasi-totalité des services, la priorisation des appels entrants n’est en revanche pas généralisée. Le déploiement du réseau de radiocommunications ANTARES est plus lent que prévu (67 SDIS et 47 SAMU seulement en étaient équipés au 1er décembre 2013). Dans environ la moitié des départements, les systèmes d’information des deux services semblent ne pas partager d’informations en temps réel Enfin, la géolocalisation des moyens n’est disponible que dans moins de 20 % des services.
Les modalités de réponse envisagées par le référentiel sont inégalement mises en œuvre :
– la réponse secouriste est considérée par tous les acteurs comme globalement bien maîtrisée par les sapeurs-pompiers, mais des efforts restent à faire en ce qui concerne les bilans simplifiés, qui ne sont pas toujours correctement utilisés comme mode de communication entre le véhicule d’intervention et le Centre 15 pour évaluer l’état de santé du patient, et sur l’information renvoyée au Centre 15 pour la clôture des dossiers ;
– les dispositions relatives aux infirmiers sapeurs-pompiers, qui occupent une place importante dans le référentiel, sont faiblement appliquées et font l’objet de divergences notamment sur la question de savoir si les infirmiers peuvent administrer des antalgiques et éventuellement de la morphine ;
– dans la réponse médicale, une articulation satisfaisante n’a pas encore été trouvée entre médecins sapeurs-pompiers (MSP) et médecins correspondants du SAMU (MCS).
Par ailleurs, la signature des conventions interservices n’est pas généralisée. 25 départements ne semblent pas encore dotés d’une convention SAMU-SDIS postérieure à l’adoption du référentiel bipartite en vigueur. Parmi eux, une dizaine fonctionne encore sous le régime d’une convention tripartite antérieure.
La clef de l’efficacité de la collaboration des pompiers et des SAMU réside dans une compréhension partagée du champ et des limites des départs réflexes comme de la régulation médicale.
S’agissant du périmètre des départs réflexes, plusieurs dysfonctionnements ont été relevés. Ainsi, les pompiers ont parfois tendance à interpréter trop souplement le référentiel et sont partis pour des motifs non prévus (accident vasculaire cérébral, douleurs thoraciques, chute de hauteur). Le caractère flou de certaines rubriques du référentiel (notamment la détresse respiratoire, l’altération de la conscience, le cas d’une personne restant à terre après une chute), est sujet à discussion avec les SAMU. Les urgences vitales à domicile sont une notion insuffisamment précise dont le flou du périmètre contribue à faire intervenir trop souvent les sapeurs-pompiers.
Par ailleurs, la qualité de la régulation médicale est mise en cause par plusieurs SDIS en raison de difficultés à joindre le Centre 15, voire le médecin régulateur (près de 20 % des SDIS), et de l’hétérogénéité des pratiques des médecins régulateurs.
Recommandation n° 14 : favoriser la coordination entre SDIS et SAMU
Il conviendrait de fixer l’objectif que l’ensemble des départements aient signé une convention SDIS-SAMU pour organiser les transports d’urgence.
De même, ces deux entités devraient être incitées à tenir des réunions régulières d’analyse des incidents et notamment des départs réflexes inappropriés.
Dans le cadre des CODAMUPS–TS, il faudrait mieux étudier les cas litigieux de carence des ambulanciers et les interventions qui posent des problèmes de compétence, comme les interventions médico-sociales auprès de populations précarisées, les interventions à domicile suite à des chutes afin que cette instance de concertation élabore des solutions adaptées et faisant consensus chez les professionnels.
La généralisation (dans les 50 % des départements qui n’en sont pas déjà pourvus) de la présence dans les Centres 15 d’un coordonnateur ambulancier qui puisse véritablement réguler en temps réel les demandes de transports sanitaires en fonction de l’offre existante devrait également être recherchée.
Un certain nombre de dysfonctionnements de la permanence des soins s’expliquent par un manque d’information tant du côté des patients que du côté des professionnels.
Un préalable important serait de lever les obstacles réglementaires qui empêchent certaines catégories de médecins de se porter volontaires. Il conviendrait par ailleurs d’imaginer d’autres modes d’exercice et d’abandonner certaines pratiques qui réduisent le nombre de candidats potentiels pour participer à la PDSA.
1. Inciter les professionnels à participer à la PDSA
a. Les étudiants en médecine et les jeunes professionnels
• Les étudiants en médecine
L’un des premiers facteurs sur lequel il serait possible d’agir est la sensibilisation des étudiants en médecine à l’exercice de la PDSA.
Lors de son audition par la Mission, le Dr Dominique Ringard, président de SOS-Médecins France, a regretté que les étudiants en médecine ne soient pas formés à ce type de médecine, qui est très exigeante en termes de rapidité de diagnostic. C’est pourquoi SOS médecins a noué un accord avec un syndicat d’étudiants en médecine pour leur proposer des stages pour les initier à cette pratique médicale spécifique. Une officialisation de cette formation à la PDSA serait opportune et permettrait d’envisager d’étendre ces possibilités de stages à toutes les associations de médecins pratiquant ce type de médecine.
Le Dr Luc Duquesnel, président de l’UNOF-CSMF (Union nationale des omnipraticiens français), a fait des propositions dans le même sens lors d’une conférence de presse du 5 mars 2014 évoquant la rénovation de la Permanence de Soins Ambulatoires (PDSA). Ce syndicat de médecins généralistes a ainsi suggéré que les études de médecine comportent « la création d’un module spécifique de formation à la PDSA comportant des volets :
• Régulation avec mise en situation ;
• Effection : [avec] possibilité de faire des gardes en MMG sous la responsabilité d’un senior ».
Pour les médecins déjà diplômés cette organisation a aussi proposé la création d’un volet de développement professionnel continu (DPC) au titre de la PDSA, dont l’objectif serait d’évaluer les pratiques professionnelles, de perfectionner les connaissances, et d’améliorer la qualité et la sécurité des soins.
Cette nécessité d’une formation à la PDSA est partagée par M. Julien Poimboeuf, président de l’Intersyndicale nationale autonome représentative des internes de médecine générale (ISNAR-IMG) et par ses jeunes collègues qui ont souligné les freins actuels à la participation des jeunes médecins à la PDSA. Au cours de leur audition, ils ont rappelé que les internes en médecine étaient très sensibilisés à la problématique des gardes. Durant leurs stages à l’hôpital, ils participent d’ailleurs à de nombreuses gardes et considèrent qu’elles font partie intégrante de la fonction de médecin. Une enquête a été menée à la fin de l’année 2007 auprès des étudiants en médecine, qui a pu montrer que 80 % d’entre eux étaient volontaires pour pratiquer la PDSA. Selon M. Poimboeuf, il est regrettable que, si, à l’hôpital les gardes sont obligatoires pour les internes en stage, ce ne soit pas le cas pour les stages auprès de praticiens généralistes selon l’organisation actuelle.
Dans ce dernier cas, les stagiaires ne sont pas associés à la PDSA Or cette lacune juridique a la fâcheuse conséquence que les futurs médecins généralistes ne sont pas sensibilisés aux particularités de cette garde et ignorent tout de son organisation.
Certaines facultés commencent cependant à réagir et organisent des formations, à l’instar de celle de la Mayenne par exemple, qui a prévu que les étudiants assistent à des permanences de régulation au sein d’un Centre 15 et accompagnent un médecin effecteur.
Il conviendrait d’envisager la généralisation de ce type de module de formation et de faire en sorte que la participation à la PDSA soit rendue systématique durant le stage effectué auprès d’un médecin généraliste d’exercice libéral.
• Les jeunes médecins
Au-delà des étudiants en médecine qui ne sont pas sensibilisés à l’importance de la PDSA, les jeunes médecins ne sont pas encouragés à y participer.
Les pratiques en la matière sont très disparates, mais, dans certains départements, trois ans de pratique sont exigés pour pouvoir s’inscrire sur le tableau de permanence.
Selon les représentants des médecins internes, le fait que le dispositif de la PDSA soit convenablement rémunéré conduit certains médecins à s’inscrire systématiquement, laissant peu de places aux jeunes diplômés.
Pour les jeunes médecins pratiquant des remplacements, il est par ailleurs impossible de faire des permanences au titre de la PDSA si le médecin titulaire n’en fait pas lui-même, car le remplaçant n’effectue aucun acte en son nom propre. En effet, en application de l’article L. 4131-2 CSP, les étudiants titulaires d’une licence de remplacement ne peuvent exercer la médecine qu’à titre de remplaçant d’un médecin (ou d’adjoint en cas d’afflux exceptionnel de population constaté par un arrêté du représentant de l’État dans le département). Ils ne peuvent donc participer à la permanence des soins qu’en remplacement d’un médecin inscrit sur le tableau de garde. Cette règle pourrait opportunément être assouplie.
En effet, selon les représentants des internes, la pratique de la PDSA n’est pas particulièrement « anxiogène » : le fait de travailler sans le filet de sécurité des actes de radiologie ou de biologie facilement accessibles comme à l’hôpital n’est pas vraiment un frein. C’est plutôt la méconnaissance des mécanismes pratiques qui constitue un obstacle pour la participation des jeunes médecins, comme le fait de contacter la personne idoine, au conseil de l’Ordre des médecins, pour être intégrés dans la liste des volontaires à la PDSA.
Ces jeunes médecins ont d’ailleurs conclu leur audition en indiquant que la contrainte des gardes était bien intégrée dans la culture professionnelle des jeunes médecins, et qu’ils savaient qu’ils devaient être au service des patients. Ils ont reconnu que réinstaurer un service obligatoire de garde ambulatoire relevait des autorités politiques mais ont fait remarquer qu’avant de recourir à cette mesure drastique, il y aurait préalablement lieu d’encourager les bonnes volontés et de lever les obstacles réglementaires injustifiés. Ils ont ajouté que le phénomène constaté d’extension de la médecine en cabinet regroupant plusieurs professionnels devrait rendre la continuité des soins plus facile à assurer.
Ces jeunes médecins ont aussi émis le souhait d’une meilleure formation aux problématiques de la précarité sociale. Les médecins devraient être mieux formés pour comprendre les demandes relevant essentiellement d’un accompagnement social. Il leur a paru important que les médecins de PDSA soient en mesure de travailler en réseau avec d’autres professionnels pour pouvoir orienter certains patients, après les soins urgents, vers un travailleur social pour les autres aspects de leurs difficultés.
Recommandation n° 15 : inciter les professionnels à davantage participer à la PDSA
Le stage de médecine générale durant le cursus des études de médecine pourrait utilement prévoir que l’étudiant soit formé aux tâches de régulation téléphonique mais aussi aux soins durant les heures de PDSA.
Il conviendrait également d’inciter les jeunes médecins à participer à la PDSA et de permettre aux médecins remplaçants de s’inscrire sur les tableaux de garde en leur nom propre si le médecin remplacé n’y participe pas.
b. Le cas particulier des médecins hospitaliers
Les possibilités de recourir à des médecins hospitaliers pour la PDSA restent très limitées.
S’agissant des médecins hospitaliers exerçant à temps plein, tous ont une obligation d’exercice hospitalier exclusif et ne peuvent avoir d’activité libérale (sauf l’activité libérale intra-hospitalière prévue par l’article L. 6154-1 du code de la santé publique pour les praticiens hospitaliers). Ils ne peuvent donc participer à la PDSA, qu’ils soient praticiens titulaires ou praticiens recrutés par contrat (contractuels, assistants, attachés).
En revanche, les médecins exerçant à temps partiel peuvent exercer une activité libérale ou salariée (et donc participer à la PDSA) en complément de leur activité hospitalière. Il s’agit des :
– praticiens des hôpitaux à temps partiel titulaires ;
– assistants des hôpitaux à temps partiel (sur cinq demi-journées, mais statut accessible uniquement après deux de services effectifs à temps plein) ;
– praticiens contractuels à temps partiel (de quatre à neuf demi-journées) ;
– praticiens attachés qui n’exercent pas plus de dix demi-journées en structure hospitalière ;
– praticiens dits « cliniciens » à temps partiel (en dessous de sept demi-journées).
Il est manifeste que la pratique de la PDSA est difficile pour un médecin qui a essentiellement une pratique hospitalière, en raison notamment des contraintes horaires, mais toute possibilité n’est pas exclue pour participer à l’activité de régulation téléphonique.
c. Les médecins des centres de santé
Les médecins des centres de santé ne sauraient à eux seuls résoudre le problème du manque de volontaires pour la PDSA, mais dans certains départements comme le Val-de-Marne, les centres de santé jouent un rôle important dans la médecine de premier recours. Plusieurs personnes auditionnées par la Mission, et notamment le Dr Richard Lopez, président de la Fédération nationale des centres de santé ainsi que M. Claude Evin, directeur général de l’ARS d’Île-de-France, ont suggéré de trouver une solution pour que ces médecins puissent apporter leur concours à la permanence des soins.
En effet, actuellement, il n’est paradoxalement toujours pas possible pour les médecins salariés de ces centres de participer à la PDSA d’une manière satisfaisante.
Si les nouveaux textes relatifs à la permanence des soins ambulatoires (articles L. 6314-1 et R. 6315-1 et suivants du code de la santé publique) confirment la possibilité juridique pour ces médecins de participer à la permanence des soins, leurs patients ne pouvaient néanmoins bénéficier de la prise en charge de leurs actes réalisés dans ce cadre dans la mesure où celle-ci n’était prévue que dans la convention médicale applicable aux seuls médecins libéraux et conventionnés.
Pour rendre effectives leur participation et la rémunération de leur activité dans le cadre de la PDSA, l’article L. 162-5-14 du code de la sécurité sociale a donc été modifié dans la loi de financement de la sécurité sociale pour 2012 de manière à permettre aussi aux patients des médecins non conventionnés, incluant les médecins salariés des centres de santé, de bénéficier de la prise en charge par l’assurance maladie des actes de permanence des soins au même titre que les patients de médecins libéraux conventionnés. Parallèlement, la CNAMTS a développé les solutions techniques de liquidation ad hoc.
Néanmoins, la mise en œuvre de ces solutions juridiques et techniques implique pour ces médecins une déclaration sous statut libéral pendant l’activité de PDSA, ce qui pose des difficultés pour la catégorie des médecins salariés des centres de santé au regard des spécificités de leur statut, difficultés sur lesquelles les représentants des centres de santé ont appelé l’attention de la CNAMTS et du ministère, notamment en termes de cotisations.
Des difficultés techniques liées à la rémunération persistent donc pour permettre la participation des médecins salariés des centres de santé à la PDSA. La DGOS a mis en place un groupe de travail pour traiter cette question, en collaboration avec la Direction de la sécurité sociale (DSS), la CNAM-TS et les représentants des professionnels.
Les difficultés qui se posent portent essentiellement sur la viabilité du modèle économique proposé, notamment sur les points suivants, liés à la spécificité des centres de santé :
– se pose tout d’abord la question de l’intérêt financier pour les médecins salariés de se voir reverser un forfait minoré des cotisations sociales (donc presque divisé par deux). Il importe d’identifier les modalités suivant lesquelles les centres de santé pourraient reverser une partie des honoraires des médecins au titre des actes qu’ils auraient effectués dans le cadre de la PDSA ;
– il convient de compenser le surcoût de gestion occasionné au centre de santé quand il doit reverser la paye du médecin ;
– l’articulation avec le droit du travail, notamment en matière d’heures supplémentaires, doit être précisée.
Recommandation n° 15 - b :
Le ministère de la santé et la CNAMTS pour les négociations conventionnelles doivent rapidement conclure leurs travaux de réflexion en cours pour parvenir à lever les obstacles juridiques actuels à la participation à la PDSA des médecins salariés des centres de santé.
La solution préconisée devrait pouvoir également s’appliquer à d’autres médecins salariés du secteur privé, qui pourraient ponctuellement souhaiter eux aussi participer à la PDSA.
d. Les craintes quant à une éventuelle mise en jeu de la responsabilité des médecins
Certains praticiens sont réticents à exercer dans le cadre de la PDSA en raison des risques qu’ils supputent s’agissant de l’engagement de leur responsabilité.
Si ces craintes paraissent disproportionnées, une clarification de ces questions de la part du ministère de la santé serait néanmoins bienvenue.
Des ambiguïtés apparaissent aussi dans la protection dont peuvent bénéficier les praticiens s’ils subissent eux-mêmes un accident hors de leur cabinet, durant les heures de PDSA.
La loi a réglé la question pour les médecins libéraux assurant les fonctions de régulation de la PDSA. Lorsque le médecin remplit des fonctions de régulateur des appels au sein des SAMU, il assure alors une activité distincte de ses fonctions habituelles, et donc génératrice à ce titre de risques spécifiques.
C’est pourquoi le législateur a entendu expressément couvrir cette activité spécifique du régulateur libéral par le même régime de responsabilité administrative que celui qui s’applique aux agents de l’établissement public siège du SAMU (nouvel article L. 6314-2 du code de la santé publique, issu de la loi « HPST »).
L’activité de soin et de diagnostic réalisée par le praticien au cours de ses visites et consultations, y compris dans le cadre de la PDSA, est quant à elle inhérente aux activités de praticien et est, à ce titre, couverte par le contrat d’assurance en responsabilité civile professionnelle qu’il est tenu de souscrire pour l’ensemble de son activité libérale. À cet égard, ni la MACSF ni le Sou médical ne prévoient de surprime pour cette activité. En effet, lorsque le médecin effectue ses visites et consultations aux horaires de la PDSA, l’activité qu’il assure est similaire à celle qu’il exerce habituellement auprès de sa patientèle.
Devant les juridictions, la Cour administrative d’appel de Paris a ainsi jugé, par un arrêt du 10 novembre 2011, que « l’exercice propre des soins lors des consultations réalisées à domicile au cours des périodes de permanence par un médecin libéral, bien que ce dernier ait été sollicité par un centre de répartition [régulation] des appels, relève de la responsabilité personnelle du médecin sur ses actes et prestations telle qu’elle est définie à l’article R. 4127-69 du code de la santé publique [...]».
Lorsque les médecins sont réquisitionnés par le Préfet pour cause de carence de médecins volontaires, la situation du médecin est identique au regard de sa responsabilité. Les principaux assureurs médicaux (MACSF, Sou Médical, Médicale de France ou encore AXA) ont décidé de maintenir leurs garanties en se réservant la possibilité d’appeler l’État en garantie ou d’intenter une action récursoire à son encontre dans des cas exceptionnels.
2. Sensibiliser les patients aux enjeux de la PDSA
a. La nécessité de faire connaître au grand public les mécanismes de la PDSA et les bienfaits de la régulation
La Mission a reçu de nombreux témoignages de professionnels insistant sur la nécessité de faire mieux connaître les mécanismes de la PDSA et le bien-fondé de la régulation opéré par le Centre 15.
Plusieurs directeurs d’ARS, notamment, ont fait le constat d’une méconnaissance du rôle du Centre 15.
Pour tenter d’améliorer cette situation dommageable, certains cahiers des charges de la PDSA comportent, dans leur volet évaluation, une liste d’indicateurs prévus pour mesurer la connaissance des patients.
Certaines ARS ont mené des études ponctuelles dans cette perspective, à l’instar de l’ARS d’Île-de-France, qui a fait réaliser en 2013, par un institut de sondage, une étude approfondie sur « L’utilisation et la perception de l’offre de soins non programmés par les Franciliens ».
Cette étude visait à dresser un état des lieux des perceptions et de l’utilisation par les Franciliens de l’offre de soins non programmés (médecin traitant, pharmacien, PDSA, Centre 15, urgences hospitalières, pompiers) pendant les horaires d’ouverture des cabinets libéraux et aux horaires de permanence des soins, afin de permettre à l’ARS de bâtir une stratégie et une communication adaptées à ce contexte. De façon synthétique, les principaux enseignements de cette enquête réalisée par la méthode des quotas auprès de 1 000 franciliens âgés de plus de 18 ans, sont apparus les suivants :
– la notoriété globale des différentes offres de soins existantes est satisfaisante, mais il demeure un déficit d’information prégnant ;
– l’image de l’offre de soins non programmés est bonne, le conseil téléphonique rassurant et réconfortant les patients ;
– le médecin traitant tient une place centrale, et constitue, en journée, le premier réflexe ;
– malgré des critiques, les urgences constituent un recours dominant la nuit et le week-end ;
– le Centre 15 est avant tout considéré comme réservé aux cas les plus graves et non comme un aiguilleur ;
– des associations comme SOS médecins restent méconnues, ou inutilisées par une partie de la population.
L’enquête a révélé six profils dont les perceptions s’avèrent spécifiques – les jeunes, les seniors, les parents, les immigrés, les défavorisés et les isolés :
– Les jeunes semblent avoir une connaissance limitée de certains dispositifs comme les associations de types SOS médecins ou l’existence de permanence pour les praticiens libéraux. Ils ont recours fréquemment à Internet pour chercher des informations médicales et ont recours facilement au SAMU ou aux urgences même s’ils n’en ont pas une très bonne image.
– Les personnes âgées ont une mauvaise connaissance globale de l’organisation des soins. Ils font surtout confiance à leur médecin traitant et ont recours à lui avant toute autre initiative. Ils ne connaissent pas le rôle d’aiguillage du Centre 15 et ont recours aux pompiers en cas d’urgence.
– Les parents de jeunes enfants ont une bonne connaissance des acteurs de la santé, acquise par leur expérience, et s’adressent facilement aux urgences sans en avoir une très bonne image non plus.
– Les populations étrangères s’adressent peu au médecin traitant et ont recours facilement aux urgences qu’elles jugent efficaces et peu coûteuses.
– Les personnes défavorisées s’estiment mal informées sur le parcours de soins et ont pour habitude de temporiser si elles rencontrent un problème de santé. Elles vont en dernier recours aux urgences dont elles ont une assez mauvaise image.
– Les personnes isolées géographiquement en Île-de-France ont un regard assez négatif sur le système de soins, mais connaissent le rôle des MMG. Ces personnes sollicitent fréquemment le Centre 15 et les urgences en raison de l’absence d’autre solution ambulatoire. Elles ont d’ailleurs une meilleure image du Centre 15 et des urgences que les personnes habitant en centre-ville.
Au vu de ces résultats, un effort de pédagogie sur l’explication des mécanismes de la régulation effectuée par le Centre 15 semble vraiment s’imposer car très peu de patients connaissent les mécanismes d’interconnexion entre le standard du Centre 15, les professionnels du SAMU, les sapeurs-pompiers, et ignorent d’ailleurs la présence sur les lieux même du standard téléphonique de médecins libéraux qui se chargent d’une partie de la régulation. Cette fonction d’aiguillage des soins est très mal identifiée alors que, dans la majorité des cas, les patients assimilent l’appel au 15 à une urgence vitale ou très grave.
Certaines personnes auditionnées ont même évoqué l’idée de rendre l’accès direct aux urgences impossible, en imposant un passage préalable obligatoire par le Centre 15.
Cette suggestion paraît toutefois peu réaliste, même s’il est regrettable de ne pas disposer d’enquête sur les motifs d’arrivée aux urgences spécifiquement à l’heure de la PDSA, qui permettraient d’évaluer l’importance des carences de la permanence des soins. On sait toutefois, d’après les résultats d’une enquête publiée par la DREES en juillet 2014, que les trois quarts des arrivées aux urgences se font en journée et 10 % seulement entre minuit et huit heures(83). Il apparaît que 62 % des personnes décident de s’y rendre de leur propre initiative, 24 % viennent sur le conseil de leur médecin traitant et 15 % après une décision du SAMU ou des sapeurs-pompiers. La venue aux urgences est motivée par un accident dans trois cas sur dix et les personnes âgées et les jeunes enfants sont surreprésentés aux urgences par rapport à leur poids dans la population.
Cette enquête révèle également que 27 % des patients expliquent leur venue par la nécessité de régler rapidement leur problème de santé et que 23 % soulignent le caractère pratique de pouvoir faire réaliser immédiatement des examens complémentaires si besoin. 11 % des patients évoquent le problème de l’indisponibilité de leur médecin traitant ou l’impossibilité d’être reçus en consultation.
L’idée d’une régulation préalable aux urgences part du constat que les services des urgences sont engorgés, notamment aux heures de permanence des soins, par des patients qui y ont recours par défaut alors qu’ils pourraient être pris en charge par la médecine de ville. Elle se justifie en outre par l’idée que la prise en charge à l’hôpital génère un surcoût important pour la collectivité, par rapport à une simple consultation médicale.
Ce postulat doit cependant être clarifié car le débat sur les passages « évitables » et la distinction entre « vraie » et « fausse » urgence est plus complexe qu’il n’y paraît.
La classification clinique des malades aux urgences, couramment abrégée par le sigle CCMU, est une codification qui sert à évaluer l’état du patient aux urgences, son niveau de gravité clinique ainsi que son pronostic médical. Les données correspondantes permettent d’établir les résultats suivants :
– les CCMU de niveaux 1 et 2 (niveaux de gravité les plus faibles sur une échelle allant de 1 à 4) représentent environ la moitié des hospitalisations après passage aux urgences (les CCMU1 représentant 6,5 % des hospitalisations et les CCMU2 41 %) ;
– le fait qu’un passage aux urgences soit suivi d’une hospitalisation ne signifie pas que ce recours n’aurait pas pu être pris en charge en premier lieu en ville, dans la mesure du moins où l’accès à l’hôpital sans passer par les urgences peut effectivement être organisé par le médecin de ville ;
– la traumatologie représente en moyenne 40 % des passages, incluant la « petite » traumatologie nécessitant un minimum de plateau technique (imagerie notamment), impossible le plus souvent à prendre en charge uniquement chez le médecin généraliste. Les entorses de la cheville comptent ainsi pour 4 % des passages aux urgences à elles seules.
L’objectif de diminuer le nombre de passage aux urgences pour limiter coût correspondant trouve des limites dans le système actuel : la diminution du nombre de passages aux urgences n’a un impact limité sur les coûts des établissements, puisqu’il faudrait supprimer au moins 5 000 passages pour qu’un effet soit sensible sur les effectifs du service des urgences (SU), ce qui semble exclure a priori les SU qui comptent moins de 20 000 passages, c’est-à-dire la moitié des SU… À l’inverse, pour les SU à forte activité, le coût marginal de prise en charge des CCMU 1 dans une prise en charge rapide (de type « circuit court (84)») serait de l’ordre de 25 euros par passage en journée en semaine, selon les informations communiquées par le ministère des affaires sociales et de la santé. Il semble donc que pour les services d’urgence très fréquentés, des sources d’économie sont possibles en développant ce « circuit court ».
La réflexion devait en premier lieu plutôt porter sur la bonne organisation des prises en charge, adaptée en fonction des territoires, en s’intéressant à la fois à :
– l’amont des services d’urgences, notamment en favorisant la prise en charge des soins non programmés en ville grâce au développement de structures d’exercice coordonné (maison de santé pluri-professionnelles), et en améliorant l’organisation interne des services d’urgences, par exemple par la mise en place de filières adaptées et de « circuits courts » ;
– l’aval des services d’urgence et l’implication de l’ensemble de l’hôpital pour favoriser l’hospitalisation des patients en provenance des urgences, en réalisant un véritable effort dans la rotation des lits dans les services.
b. Un numéro unique sur le plan national, distinct du 15 ?
Les avis des professionnels interrogés par la Mission sont très partagés sur la question de la mise en place d’un numéro unique sur le plan national, qui serait distinct du 15 :
• La position des syndicats de médecins libéraux est favorable à un numéro d’appel spécifique pour la PDSA.
Lors de la table ronde organisée par la Mission, les syndicats de médecins libéraux ont ainsi souligné que, selon eux, la responsabilité de la régulation médicale devrait échoir aux médecins libéraux et non au SAMU. Selon les représentants des médecins, une clarification est aujourd’hui nécessaire alors que SAMU-Urgences de France tend à prendre l’ascendant sur la régulation téléphonique médicale.
Cette clarification pourrait passer par l’instauration d’un numéro téléphonique dédié à la permanence des soins ambulatoire et distinct du numéro 15. L’instauration d’un numéro national de type « 3333 », universel et gratuit, permettrait de donner plus de lisibilité à la PDSA. La population identifierait mieux l’organisation de la PDSA sans risque de confusion avec l’aide médicale urgente.
Le projet de loi de modernisation de notre système de santé, actuellement en cours de discussion, tend à instaurer, avec son article 15, un numéro harmonisé national de régulation médicale de la permanence des soins ambulatoires (PDSA).
La régulation médicale de la permanence des soins sera accessible soit par un numéro national de permanence des soins soit par l’actuel numéro national d’aide médicale urgente, le 15. Chaque ARS devra préciser lequel de ces deux numéros pourra être utilisé dans les conditions fixées par l’article L. 1435-5, c’est-à-dire en association avec les représentants des professionnels de santé, dont l’ordre des médecins, et après avis du représentant de l’État territorialement compétent.
De nombreuses ARS ayant déjà opté pour le 15 (environ 70 départements selon l’étude d’impact), le choix a été fait de ne pas imposer un numéro national unique sur l’ensemble du territoire mais de faire coexister un numéro national avec le 15 et avec ceux des associations de type « SOS médecins ».
Avec la mise en place d’un numéro national, la visibilité du dispositif sera accrue puisqu’il mettra fin à l’existence des différents numéros des régulations régionales et départementales à 10 chiffres ou 4 chiffres.
Il est enfin précisé que lorsque l’ARS choisit le numéro d’aide médicale urgente, l’accès à la régulation téléphonique de permanence des soins ambulatoires pourra rester accessible par le numéro national de permanence des soins.
Votre rapporteure se félicite de cette avancée. Elle n’en estime pas moins que le dispositif pourrait être encore mieux identifié avec l’existence d’un numéro national unique véritablement distinct du 15.
Article 15 du projet de loi de de loi de modernisation de notre système de santé
Le troisième alinéa de l’article L. 6314-1 du code de la santé publique est remplacé par deux alinéas ainsi rédigés :
« La régulation téléphonique de l’activité de permanence des soins ambulatoires est accessible gratuitement par un numéro national de permanence des soins ou par le numéro national d’aide médicale urgente. En application de l’article L. 1435-5, le directeur général de l’agence régionale de santé détermine, pour la région, lequel des deux numéros est utilisé pour la permanence des soins ambulatoires. Lorsqu’il choisit le numéro d’aide médicale urgente, l’accès à la régulation téléphonique de permanence des soins ambulatoires reste toutefois accessible par le numéro national de permanence des soins. Cette permanence est coordonnée avec les dispositifs de psychiatrie d’intervention en urgence.
« La régulation téléphonique est également accessible par les numéros des associations de permanence des soins disposant de plates-formes d’appels interconnectées avec le numéro d’accès à la régulation de l’aide médicale urgente, dès lors que ces plates-formes assurent une régulation médicale des appels. »
Source : Projet de loi de modernisation de notre système de santé, adopté en 1ère lecture par l’Assemblée nationale le 14 avril 2015, TA n° 505
Plus généralement, des efforts de pédagogie devraient être recherchés vis-à-vis du public, les médecins constatant un manque de connaissance parmi leurs patients. Pour les syndicats de médecins, il conviendrait de mieux expliquer l’objet de la régulation médicale préalable, dont la perception par la population est aujourd’hui négative. La délivrance d’un conseil par téléphone ne signifie pas en effet que le médecin se désintéresse de l’état du patient, mais la régulation téléphonique est l’occasion de délivrer des consignes permettant aux patients d’identifier l’aggravation éventuelle de leur état de santé. Un rappel téléphonique du patient est à cet égard toujours possible afin que le médecin régulateur puisse réévaluer son diagnostic initial au regard des développements ultérieurs.
• D’autres interlocuteurs, dont l’UNAF et le collectif inter-associatif sur la santé (CISS) ont une position différente.
Selon eux, les patients ne comprennent pas la coexistence du 15 et des numéros des associations de médecins, et, a fortiori, les disparités d’organisation selon les départements perturbent les patients qui ne les comprennent pas. Il conviendrait, selon eux, que la régulation entre les urgences vitales et les soins non programmés soit réalisée à partir d’un numéro unique qui orienterait par la suite vers des professionnels formés à l’écoute pour évaluer le degré d’urgence médicale, régler les difficultés concrètes pour rejoindre le professionnel de permanence, sans oublier de traiter certaines urgences sociales.
À l’heure actuelle, les deux solutions – centralisation de tous les appels au 15 ou création d’un numéro spécifique pour la PDSA – présentent chacune des avantages et des inconvénients.
Le numéro 15 comme numéro unique de régulation PDSA et de l’aide médicale urgente (AMU) présente l’intérêt majeur d’être déjà connu par le public pour la régulation médicale des demandes de soins urgentes. Aujourd’hui, environ 70 départements sur 101 ont déjà choisi le 15 comme unique numéro d’appel (de la PDSA et de l’AMU). L’augmentation du nombre d’appels au 15 devrait alors être anticipée via le redéploiement de ressources vers ces centres. La majorité des ARS semblent montrer leur préférence pour le 15 comme numéro unique.
La mise en place d’un numéro national spécifique pour les appels de PDSA peut se justifier pour éviter l’engorgement du 15 pour ce qui ne relève pas en première intention – pour l’appelant – de l’AMU, l’interconnexion entre les deux régulations étant de toute façon prévue en principe pour réorienter les demandes le cas échéant.
Recommandation n° 16 : sensibiliser les patients aux enjeux de la PDSA
Il est proposé d’organiser une grande campagne d’information auprès du grand public avec un slogan du type : « Téléphonez avant de vous déplacer ! » et expliquant la mise en place d’un numéro national pour joindre les régulateurs de la PDSA différent du 15, réservé aux urgences vitales.
Cette campagne devrait aussi comporter un volet d’explications sur le rôle de la régulation médicale en la présentant comme une fonction d’aiguillage vers le meilleur type de soins pour un patient donné à un moment précis.
Le relais des praticiens libéraux devrait être recherché pour faire passer le message général que le médecin régulateur est chargé d’évaluer la meilleure réponse pour le patient tout en organisant en même temps la coordination des acteurs de santé.
CONTRIBUTION DE M. JEAN-PIERRE DOOR,
PRÉSIDENT DE LA MISSION D’INFORMATION
La mission d'information a eu pour but de réfléchir à la situation actuelle, sur le territoire national, suite à de nombreuses difficultés, comme de nombreuses inquiétudes et critiques, émanant des citoyens et des élus.
Cette permanence des soins ambulatoire (PDSA) est bien entendu diverse sur le terrain, qu'elle soit en zone urbaine comme semi-urbaine, en zone rurale ou en zone de montagne.
Les Conseils de l'ordre des départements, relayés par le Conseil National de l'Ordre des Médecins (CNOM), publient leur enquête annuelle sur la PDSA assurée par les médecins généralistes et sur les modalités de son organisation.
Cette enquête démontre qu'une grande partie des médecins libéraux assument leur responsabilité professionnelle vis-à-vis de la population, mais le CNOM s'alarme sur la dégradation progressive de la situation.
• Le contexte général est alarmant, du fait de la pénurie des médecins sur le territoire, quelle que soit la région, ainsi que du vieillissement de ceux qui assurent la PDSA, et récemment, on a pu constater le déclin du volontariat.
• Cette mission de service public, compte tenu de ces facteurs, s'érode dans le temps et pose des questions sur son maintien dans les prochaines années.
• La permanence des soins (PDS) ne doit pas être confondue avec l'aide médicale urgente, ni avec la continuité des soins dont elle constitue seulement l’une des modalités. La notion de PDS est régulièrement utilisée, bien qu'elle ne fasse l'objet d'aucune définition dans les textes.
• La Haute autorité de santé (HAS) définit dans ses recommandations, la PDS comme « une organisation mise en place par des professionnels de santé afin de répondre par des moyens structurés, adaptés et régulés, aux demandes de soins non programmés exprimés par un patient. Elle couvre les plages horaires comprises en dehors des heures d'ouverture des cabinets libéraux et en l'absence d'un médecin traitant. »
Notre mission a procédé à 41 auditions et tables rondes, pour entendre 47 organismes et parties prenantes, qu'il s'agisse de représentants des professions de santé, des administrations compétentes de sécurité sociale ou de l’État ou encore des différents acteurs du dispositif. Notre rapporteure, Mme Catherine Lemorton, s'est aussi déplacée sur le terrain, en région comme en Île-de-France.
L'objectif prioritaire consistait à proposer une réponse à un problème médical en amont du service hospitalier, public comme privé. Le présent rapport ne révolutionne aucunement la PDSA et les recommandations qui sont proposées ont été consensuelles.
Certaines questions sont posées, et mes réponses sont les suivantes :
– l'organisation de la PDSA doit rester départementale, reposant sur les associations départementales, coordonnées par les divers professionnels, médecins, pharmaciens, infirmiers et transporteurs sanitaires ;
– le renforcement du rôle des CODAMUPS-TS doit lui permettre d’être le lieu évident d'expertise et de solutions ;
– les relations entre le 15 et le 18, soit les Services d'Incendie et de Secours (SDIS) et les Services d'aide médicale urgente (SAMU), se doivent d'être revisitées pour éviter des doublons ;
– les Maisons médicales de garde (MMA) doivent être identifiables, situées à proximité de centres hospitaliers, soutenues par les Agences régionales de santé et les collectivités locales, et accessibles simplement et gratuitement pour les patients, aux heures de service ;
– la prise en charge par tiers payant dans les Maisons médicales de garde doit être mise en œuvre (utilisation de la télétransmission des feuilles de soins électroniques) ;
– pour les médecins effecteurs, une protection juridique totale s’impose, de même qu’une rémunération des astreintes qui soit identique partout sur le territoire ;
– il convient d’expérimenter avec les moyens techniques modernes, la régulation déportée au domicile du médecin régulateur libéral, en connexion totale avec les structures des SAMU ;
– l'organisation d'une garde spécifique pour les actes médico-administratifs, examens de garde à vue et certificats de décès, doit être étudiée sans délai et être correctement indemnisée ;
– tous les moyens d'information et de communication au profit des citoyens doivent être engagés, afin de privilégier la PDSA, au lieu de peser sur les urgences hospitalières.
En conclusion, j'ai la ferme conviction que la remise en cause du volontariat serait contreproductive et n'est pas la solution.
En revanche, il faut absolument engager la PDSA dans les négociations conventionnelles entre les organismes de sécurité sociale et les représentants des professionnels de santé.
La Commission examine le rapport d’information sur l’organisation de la permanence des soins lors de sa séance du mercredi 3 juin 2015.
M. Jean-Pierre Door, président. Madame la présidente et rapporteure, mes chers collègues, notre commission examine ce matin le rapport de la mission d’information sur l’organisation de la permanence des soins, que j’ai eu l’honneur de présider. Ce rapport a été adopté à l’unanimité par la mission le mercredi 27 mai dernier. Notre commission est aujourd’hui invitée à en autoriser la publication, les travaux engagés en novembre 2013 étant achevés.
Avant de laisser la parole à la présidente de notre commission pour présenter le bilan de ses investigations en tant que rapporteure, je souhaite me féliciter de la qualité de nos échanges et des relations cordiales qui ont présidé à la bonne tenue des travaux de notre mission. Je suis certain que vos questions, dans un climat de travail aussi excellent que celui qui a présidé aux travaux de notre mission, conforteront la voix de notre Commission.
La mission a procédé à quarante et une auditions et tables rondes : elle a pu entendre quarante-sept organismes et parties prenantes, qu’il s’agisse de représentants des professions de santé, des administrations compétentes de la sécurité sociale ou d’État ou encore de différents acteurs du dispositif.
Notre rapporteure s’est par ailleurs déplacée sur différents sites, notamment à Bobigny en Seine-Saint-Denis et en Picardie, où elle a pu rencontrer les principales parties prenantes du dispositif de permanence des soins.
Le rapport présenté synthétise les enjeux soulevés par les acteurs de la permanence des soins ambulatoires (PDSA) avec objectivité et honnêteté.
Je m’en félicite et je vous inviterai à en approuver sans réserve la publication, comme je l’ai fait lors de la réunion de la mission la semaine passée.
Sans plus attendre, je cède la parole à notre présidente et rapporteure, pour qu’elle nous présente ses conclusions sur ce sujet.
Mme la présidente Catherine Lemorton, rapporteure. Mes chers collègues, c’est vrai, cette mission s’est effectuée dans une très bonne ambiance sur un sujet qui est très attendu tant par les patients et les professionnels de santé que par les parlementaires, dont certains, en tant qu’élus locaux, connaissent bien les difficultés qu’il y a à disposer d’une permanence des soins ambulatoires efficace sur le terrain.
Nous avons également reçu par courriel ou courrier postal un très grand nombre de contributions témoignant d’expérimentations locales.
Pour ceux qui regrettent que ce rapport n’ait pas été rendu public avant l’examen du projet de loi de modernisation du système de santé, je tiens à souligner qu’un petit nombre seulement de ses éléments s’inscrivent dans le domaine législatif.
La permanence des soins ambulatoires repose en effet sur trois articles du code de la santé publique : l’article L. 6112-1, qui organise la permanence des soins au sein des établissements de santé, l’article L. 6314-1, qui organise la permanence des soins ambulatoires, et l’article L. 1435-5 s’agissant des agences régionales de santé (ARS), lesquelles sont responsables de l’organisation en fonction des moyens et des besoins, donc de l’élaboration d’un cahier des charges au plus près du terrain, ce qui permet de procéder à de multiples expérimentations. À part la question d’un numéro national de PDSA distinct du 15, sujet qui a été suivi par notre rapporteure, notre collègue Mme Bernadette Laclais, du projet de loi de modernisation de notre système de santé, les recommandations proposées par le rapport ne comprennent aucun élément législatif.
Tout au long de cette mission, nous avons tenu, autant que possible, à nous mettre à la place du patient. Tel a été le fil conducteur des auditions et des déplacements organisés à ma demande.
Comme il convient d’observer la permanence des soins ambulatoires les jours fériés, en fin de semaine et la nuit pour mesurer réellement son efficacité et analyser les problèmes qu’elle rencontre, je me suis rendue à l’hôpital Avicenne de Bobigny le jeudi de l’Ascension 2014, et, pour la plage horaire 20 heures-minuit et pour la nuit profonde en Picardie au centre hospitalier universitaire (CHU) d’Amiens. Il faut savoir que la Picardie est une région parmi les plus désertées par les professionnels de santé, notamment par les médecins, que la population y est touchée globalement par une grande précarité et que le président national de SOS Médecins réside à Amiens – je faisais ainsi d’une pierre trois coups…
Il existe une réelle difficulté à se faire soigner aux heures de la permanence des soins ambulatoires, c’est-à-dire en dehors des heures d’ouverture des cabinets médicaux. Si ces difficultés constituent la caisse de résonance des difficultés ordinaires de notre système de soins, elles sont également propres au système de la permanence qui repose sur le volontariat des médecins libéraux depuis 2003.
Je tiens à cet égard à rappeler l’article R. 6315-4 de la partie réglementaire du code de la santé publique : « Les médecins participent à la permanence des soins sur la base du volontariat.
En cas d’absence ou d’insuffisance de médecins volontaires pour participer à la permanence des soins sur un ou plusieurs secteurs dans le département, constatée par le conseil départemental de l’ordre des médecins, ce conseil, en vue de compléter le tableau de permanence prévu à l’article R. 6315-2, recueille l’avis des organisations représentatives au niveau national des médecins libéraux et des médecins des centres de santé représentées au niveau départemental et des associations de permanence des soins. Il peut prendre l’attache des médecins d’exercice libéral dans les secteurs concernés. Si, à l’issue de ces consultations et démarches, le tableau de permanence reste incomplet, le conseil départemental adresse un rapport, faisant état des avis recueillis et, le cas échéant, des entretiens avec les médecins d’exercice libéral, au préfet qui procède aux réquisitions nécessaires.
Les obligations ou engagements pris par le médecin titulaire dans le cadre de la permanence des soins sont assurés par le médecin qui le remplace.
Il peut être accordé par le conseil départemental de l’ordre des médecins des exemptions de permanence pour tenir compte de l’âge, de l’état de santé et éventuellement des conditions d’exercice de certains médecins. La liste des médecins exemptés est transmise au préfet par le conseil départemental avec le tableau de permanence prévu à l’article R. 63152. »
Le socle de la permanence des soins ambulatoires repose depuis 2003, je l’ai dit, sur une obligation collective fondée sur le volontariat individuel des médecins et qui est précisée à l’article 77 du code de déontologie médicale et codifiée à l’article R. 4127-77 du code de la santé publique. Celui-ci dispose qu’« il est du devoir du médecin de participer à la permanence des soins dans le cadre des lois et des règlements qui l’organisent. » Les commentaires associés à cet article illustrent parfaitement ce changement de paradigme. Il est notamment indiqué que « la modification du code de déontologie médicale en 2003 traduit la place que prend l’État pour garantir l’accès aux soins qui ne saurait relever des seules initiatives individuelles. »
Il convient de ne pas oublier les autres professionnels de santé que nous avons auditionnés.
S’agissant des chirurgiens-dentistes, l’article R. 4127-245 du code de la santé publique prévoit qu’« il est du devoir de tout chirurgien-dentiste de prêter son concours aux mesures prises en vue d’assurer la permanence des soins et la protection de la santé. Sa participation au service de garde est obligatoire. »
S’agissant des infirmières, elles sont tenues d’assurer non seulement une permanence des soins mais également la continuité des soins des patients qu’elles visitent matin et soir.
Quant aux pharmaciens, depuis la première convention qu’ils ont signée avec la Caisse nationale d’assurance maladie (CNAM), ils sont, eux aussi, obligés d’assurer les gardes dans une zone déterminée.
Les kinésithérapeutes peuvent être également conduits à effectuer des gardes, notamment pour assurer le suivi des enfants souffrant de bronchiolites – leur audition a permis de souligner leur engagement à cet effet.
Trois principales lacunes ont été identifiées dans le dispositif en vigueur.
Premier constat : l’organisation de la permanence des soins ambulatoires est complexe et illisible pour beaucoup d’acteurs, professionnels et patients.
Non seulement le dispositif manque de clarté, mais, de plus, on fait supporter à la PDSA les conséquences des dysfonctionnements constatés ailleurs dans le système sanitaire, comme par exemple le problème de la rémunération des certificats de décès – cette question préoccupe particulièrement notre président, M. Door –, l’absence d’infirmière ou de médecin la nuit dans les établissements d’hébergement de personnes âgées dépendantes – les EHPAD –, ou l’organisation défaillante des examens médicaux lors des gardes à vue ou dans tout autre lieu de privation de liberté – les centres de rétention administrative, les centres de détention et les maisons d’arrêt.
On assiste de plus à la baisse du volontariat des professionnels de santé. Un récent rapport de l’Ordre des médecins l’a encore constaté : si les mesures prises ont empêché que la situation n’empire, aucune d’entre elles n’a su enrayer cette baisse. En 2013, le pourcentage des volontaires dans l’ensemble des effectifs de généralistes ne reste supérieur à 60 % que dans les deux tiers des départements contre 85 % en 2005.
Plusieurs facteurs expliquent ce phénomène : la démographie médicale, le manque d’attractivité, l’aspiration à une certaine qualité de vie, qui est à l’origine des mouvements de 2001 et de 2002 – il est difficile pour un médecin libéral d’être de garde la nuit et d’ouvrir son cabinet le lendemain matin –, et la conciliation de la vie professionnelle avec la vie familiale.
Cette baisse s’explique enfin par des facteurs propres à l’organisation de la permanence des soins ambulatoires : la diminution du nombre des territoires de garde – 2 834 en 2005 contre seulement 1 764 en 2013 –, elle-même décidée en raison de la baisse du nombre de volontaires, entraîne une désaffection des médecins, chargés de couvrir des zones territoriales de plus en plus vastes. Cette baisse est donc entrée dans un cercle vicieux.
L’organisation de la régulation téléphonique est effective dans la quasi-totalité des départements mais la part des actes médicaux relevant de la PDSA préalablement régulés plafonne à 60 %.
Je tiens à rappeler qu’il convient, dans la permanence des soins ambulatoires, d’identifier deux actions : celle du médecin régulateur qui reçoit l’appel téléphonique et renvoie le patient vers les structures adéquates et celle du médecin effecteur, qui assure la consultation chez le patient ou dans une structure.
Plusieurs facteurs ont été identifiés : l’absence d’appropriation du dispositif par les patients, la confusion liée à l’existence d’un numéro d’appel commun à l’aide médicale urgente et à la PDSA – le numéro 15 –, la coexistence d’autres numéros de téléphone – le 18 et les numéros dédiés aux associations de permanence des soins –, les différences de pratiques constatées entre les « centres 15 » et les associations de permanence des soins, notamment sur la présence effective d’un médecin régulateur, dont l’action permet de réguler la prise en charge des patients et donc les dépenses.
Enfin, des initiatives ont été mises en place pour pallier les carences de l’organisation de la PDSA : l’arrêt des gardes après minuit et le renvoi, à compter de cette heure, des patients aux urgences hospitalières sont motivés par la baisse du nombre de médecins de garde.
Le deuxième constat porte sur la nécessité d’améliorer l’organisation du dispositif et de mettre en place des outils d’évaluation pour le rendre économiquement plus efficient et surtout garantir la qualité de l’accès aux soins.
En 2013, l’enveloppe consacrée à la PDSA avoisine les 380 millions d’euros quand elle ne s’élevait, en 2005, qu’à environ 280 millions d’euros. Cette augmentation, qu’il n’est pas interdit de saluer, même en ces temps de disette, est imputable à la montée en charge du nouveau système et, en particulier, au renforcement du volet consacré à la régulation médicale.
Paradoxalement les dépenses ont augmenté alors que le nombre des actes a diminué grâce à la régulation médicale préalable, le fait de donner un conseil médical se substituant notamment à des visites à domicile.
Pour améliorer la maîtrise des dépenses, il faut revoir les leviers à la disposition des ARS ainsi que les outils d’évaluation.
Les enveloppes mises à la disposition des ARS – les fonds d’intervention régionaux (FIR) qui font l’objet d’un sous-ONDAM dans le cadre des lois de financement de la sécurité sociale –, au titre de la PDSA, ne sont que partielles puisque les dépenses de leur ressort direct se limitent à environ un tiers des sommes consacrées à la PDSA, l’essentiel relevant du champ conventionnel – le paiement des actes et les majorations afférentes à ces actes, notamment lorsqu’ils sont effectués en nuit profonde, un jour férié ou le week-end. Les FIR participent également au financement des expérimentations locales.
Il convient de développer des outils permettant d’évaluer les mérites respectifs de l’orientation des patients vers les urgences, en nuit profonde, et du recours aux associations de type SOS médecins, dont l’activité dépend pour l’essentiel des visites à domicile dans les zones urbaines et péri-urbaines – SOS médecins n’intervient pas en milieu rural.
Identifier précisément les déterminants du recours aux urgences aux heures de la permanence des soins ambulatoires est nécessaire pour proposer des alternatives crédibles et adaptées. Nous ne pourrons pas nous exonérer d’analyser les raisons qui poussent nos concitoyens à appeler les urgences.
Selon les informations qui m’ont été transmises, les forfaits d’effection évoluent dans une fourchette allant de 150 euros – plancher déterminé par l’arrêté du 20 avril 2011 – à 650 euros pour une garde de douze heures : treize ARS ont arrêté un forfait d’effection unique simplement proportionnel à la durée de la garde, treize autres ont arrêté des forfaits différenciés. Quant à la rémunération de la régulation médicale téléphonique, elle varie de soixante-dix euros – forfait minimal – à quatre-vingt-douze euros de l’heure pour les forfaits de base. Il faut savoir que neuf ARS ont instauré un second type de forfait afin de valoriser certaines plages horaires et de les rendre plus attractives : la rémunération peut ainsi atteindre 120 euros en nuit profonde en Picardie, 100 euros pour les heures effectuées les jours de Noël ou de l’An en Lorraine.
S’agissant des déterminants au recours aux urgences, nous avons, sur le terrain, rencontré trois cas récurrents.
Le premier est celui d’une famille qui amène plusieurs enfants aux urgences en nuit profonde. Il faut savoir que la consultation de garde en nuit profonde s’élève à environ soixante-dix euros – un tarif qui n’a rien de scandaleux –, ce qui, avec plusieurs enfants malades en cas d’infection dans la famille, conduit à un total élevé. Les familles qui ne peuvent pas avancer de telles sommes préfèrent se rendre à l’hôpital où elles n’auront pas à faire l’avance. Sans soulever la question générale de la généralisation du tiers-payant, il faut poser celle de l’instauration du tiers-payant en permanence des soins ambulatoires.
Le deuxième cas est celui de personnes en détresse psycho-sociale récurrente appelant le 15 toutes les nuits à la même heure sans pour autant nécessiter le déplacement d’un médecin. De tels appels sont chronophages pour les CHU.
Le troisième cas est celui de certains sans-domicile fixe qui se servent régulièrement du service des urgences de l’hôpital comme d’un service d’accueil : ils ont l’habitude d’y passer la nuit. Le médecin doit procéder à une auscultation à chaque fois pour ne pas passer à côté d’un éventuel problème de santé.
Le troisième constat est celui d’une aggravation, qu’il convient de corriger, des inégalités territoriales et sociales dans l’accès à la permanence des soins ambulatoires.
La permanence des soins ambulatoires souffre de l’inégale répartition des médecins généralistes sur l’ensemble du territoire national, en métropole et outre-mer, ainsi que dans des territoires urbains, où se développent des déserts médicaux. C’est ce que nous avons constaté lors de notre déplacement à l’hôpital d’Avicenne en Seine-Saint-Denis, de nombreux témoignages soulignant une véritable carence dans certains quartiers dits sensibles.
Pour les médecins qui acceptent de s’installer dans les déserts médicaux, il y a donc une forme de double peine, puisqu’ils devront en sus s’engager dans la permanence des soins ambulatoires, faute d’un centre hospitalier universitaire à proximité.
La région Midi-Pyrénées est composée de huit départements très différents, qui comprennent, à côté d’une métropole, des zones péri-urbaines, rurales et montagneuses. Sur la métropole de Toulouse, à peine 30 % des médecins s’engagent dans la permanence des soins, compte tenu de la présence de CHU très performants, contre 70 % dans le département du Lot, qui est éloigné de tout CHU. C’est dire le sens de la responsabilité de ces derniers ! La différence d’exercice entre des médecins généralistes pourtant formés de la même façon est patente.
L’organisation de la PDSA se heurte également aux inégalités sociales. Les besoins médicaux des personnes très modestes ou précaires sont moins bien pris en charge en dehors des heures d’ouverture des cabinets libéraux – la détresse psycho-sociale prend une dimension supérieure la nuit. S’il faut se féliciter de la mise en place des permanences d’accès aux soins de santé (PASS) dans les hôpitaux, des disparités existent, s’agissant notamment des moyens de fonctionnement et des heures d’ouverture sans parler de la formation des personnels. Je tiens à rappeler que les PASS ne doivent être qu’une étape avant le retour au droit commun. Ils doivent être conçus non comme des lieux d’accueil permanents pour les mêmes personnes mais comme des lieux de réorientation.
Les inégalités sociales affectent les personnes placées dans des lieux de privation de liberté, tout comme les patients résidant dans les établissements d’hébergement pour personnes âgées dépendantes (EHPAD). Il n’est pas facile pour un médecin d’entrer en pleine nuit dans un centre de détention ou une maison d’arrêt. Les contrôles demandent du temps et la visite ne peut être rémunérée de la même manière qu’au domicile d’un patient. Or si la permanence des soins n’est pas assurée, il est nécessaire d’extraire, en pleine nuit, le détenu, qui doit être accompagné par deux gardiens pour le conduire aux urgences, ce qui coûte cher à la collectivité et prive la prison de deux personnes.
S’agissant des EHPAD, l’absence de personnel médical, voire paramédical, d’astreinte, nuit à la bonne prise en charge des personnes âgées autant qu’à l’organisation des centres de régulation qui pâtissent de fréquents appels au 15. De plus, le fait, pour une personne très âgée dépendante, d’être « trimballée » aux urgences, selon l’expression d’un médecin, accélère la dégradation de son état. Nous avons assisté au CHU d’Amiens à ce que le personnel nomme lui-même « l’appel » : il arrive en effet régulièrement, en pleine nuit, que l’aide-soignante de nuit d’un EHPAD appelle les urgences car elle ne sait pas comment intervenir auprès d’une personne âgée dont elle a la fiche médicale mais dont l’état se dégrade subitement. Le médecin régulateur déclenche aussitôt un véhicule pour l’amener au CHU.
Forte de ces constats, la mission a formulé seize propositions d’amélioration que je vais vous présenter selon quatre axes.
Le premier, qui cible l’amélioration de la gouvernance, vise tout d’abord à mettre en place des outils de suivi de la PDSA pour comparer les mérites respectifs des organisations selon les zones du territoire et permettre la diffusion des « bonnes pratiques ».
Il vise également à faire un bilan de l’action des comités départementaux de l’aide médicale urgente, de la permanence des soins et des transports sanitaires (CODAMUPS-TS) pour s’assurer de la réalité de la concertation locale – j’insiste d’ailleurs sur le fait que le président de la mission d’information ne les conçoit pas comme des chambres d’enregistrement. Cette instance de concertation traite normalement les dysfonctionnements constatés et propose des solutions concrètes pour améliorer le fonctionnement quotidien de la PDSA.
Il vise enfin la généralisation d’un financement globalisé de la PDSA pour surmonter les difficultés liées au cloisonnement entre prise en charge par les ARS et prise en charge dans le cadre conventionnel. Le rapport a pris l’exemple de la région des Pays-de-la-Loire.
Le deuxième axe concerne l’information des professionnels de santé et des patients.
S’agissant des professionnels de santé, de nombreux obstacles réglementaires empêchent des catégories de médecins de participer à la PDSA.
Un effort particulier doit être entrepris pour sensibiliser les étudiants en médecine à l’exercice de la PDSA, via un module de formation adapté.
Les médecins effectuant des remplacements doivent eux aussi pouvoir participer à la PDSA s’ils le souhaitent, et ce, même si le médecin titulaire remplacé n’est pas inscrit au tableau de garde.
Enfin, il nous semble nécessaire d’engager des négociations conventionnelles pour permettre la participation effective des médecins salariés des centres de santé à la PDSA.
Du côté des patients, le déficit d’information est tel que l’intérêt d’une régulation téléphonique préalable est mal compris.
De plus, le maquis téléphonique actuel, qui combine différents numéros d’appels – le 15, le 18 et les numéros d’associations de permanence des soins –, est tel que le système demeure illisible pour les patients. Quant aux médecins traitants, ils ont rarement l’information du passage d’un de leurs patients à la permanence des soins. L’intérêt d’un numéro de PDSA identique à celui de l’aide médicale urgente – en l’occurrence le 15 – est également source de confusion.
Le projet de loi de modernisation de notre système de santé, en cours de discussion, apporte une première réponse avec la possibilité de recourir à un numéro national de permanence des soins gratuit et distinct du 15. L’horizon ultime étant de parvenir à un numéro spécifique, il importe d’engager des campagnes d’information permettant de mieux identifier le numéro à composer et visant à expliquer à la population l’intérêt de la régulation téléphonique préalable, puisque celle-ci est assurée par un médecin.
Le troisième axe vise l’amélioration de la structure de l’offre de soins.
Je tiens tout d’abord à souligner que le recours aux hélicoptères, envisagé par Mme la ministre de la santé, ne nous semble pas, à la réflexion, pouvoir constituer une panacée pour résoudre les problèmes des urgences. Les auditions ont en effet permis de souligner que les hélicoptères non seulement sont chers mais exigent également une maintenance – ils ne sont pas la propriété de l’hôpital. De plus, contrairement à un véhicule terrestre qui démarre à la seconde, ils doivent chauffer avant de pouvoir décoller et il convient, à chaque intervention, de s’assurer qu’ils sont équipés et que l’équipement est en état de fonctionnement. Le recours à un véhicule terrestre peut donc se révéler plus efficace. La mission ne s’est donc pas prononcée, contrairement au vœu de la ministre, en faveur de l’extension du recours aux hélicoptères, dont la présence est cependant évidemment nécessaire dans certaines zones du territoire national.
Les maisons médicales de garde (MMG) apparaissent comme une des solutions d’avenir pour les personnes auditionnées : leur installation doit toutefois être bien préparée avec tous les acteurs concernés, notamment les structures hospitalières. Dans certains territoires, le recours des MMG à un plateau technique – examens de radiologie et de biologie – permettrait d’assurer une meilleure prise en charge des patients et d’éviter l’engorgement des urgences.
La délégation des tâches et la coopération entre professionnels de santé doivent être approfondies si l’on souhaite davantage fluidifier le parcours des patients au sein des MMG – je pense notamment aux infirmiers. La délégation et la coopération fonctionnent très bien dans d’autres pays.
La régulation médicale téléphonique devrait être améliorée via la généralisation des recommandations de bonne pratique de la Haute autorité de santé. La présence d’un médecin régulateur au sein du centre d’appel doit être effective, y compris au sein des associations de permanence des soins, où la régulation est assurée de manière inégale sur le territoire.
Par ailleurs, les efforts déjà réalisés pour améliorer la coordination entre les services d’incendie et de secours (SDIS) et les centres 15 doivent être poursuivis. L’interconnexion des plateformes informatiques devrait déjà être réalisée, j’insiste sur ce point, quels que soient les blocages identifiés, qu’ils soient techniques, relationnels ou politiques. L’intérêt du patient prime.
Dans les secteurs de garde géographiquement étendus, il est nécessaire de prévoir la mise en place de dispositifs en faveur des patients dépourvus de moyens de transport – souvent des parents isolés ou des familles monoparentales – pour rejoindre la MMG, la maison de santé pluridisciplinaire ou toute structure de garde. Le transport sanitaire devrait également leur permettre d’aller chercher les médicaments.
Le quatrième axe concerne la clarification du périmètre de la permanence des soins ambulatoires.
Il est indispensable de régler définitivement la question de l’indemnisation de l’établissement d’un certificat de décès aux heures de la permanence des soins. L’absence de solution constitue une insulte à la dignité de l’homme et à la douleur des familles et plonge les professionnels dans l’embarras. On parle de ce problème depuis l’adoption de la loi Hôpital, patients, santé et territoires. Je comprends le corps médical : à l’heure actuelle, l’établissement de ce certificat à domicile n’est pas indemnisé. Or il faut savoir que la constatation d’un décès implique l’établissement des conditions dans lesquelles le décès est intervenu, notamment la recherche d’éventuelles origines criminelles.
Afin d’assurer la continuité de la prise en charge, il importe également de mieux articuler la garde des médecins avec celle des pharmaciens, qu’il s’agisse de la définition des périmètres de garde ou de la transmission des tableaux d’astreinte. Cette question est essentielle dans les zones rurales où trouver un pharmacien après une consultation de nuit ou un dimanche exige souvent de se déplacer sur plusieurs kilomètres, ce qui rend problématique l’accessibilité aux soins.
Je formulerai toutefois une réserve sur ce dernier point : il faut savoir que les gardes des médecins reposent sur le volontariat contrairement à celles des pharmaciens, qui se répartissent obligatoirement les gardes sur une zone géographique donnée et les déclarent à la préfecture, un an à l’avance. Comment assurer la cohérence entre les deux professions sur un territoire donné si un médecin non volontaire vient remplacer un médecin volontaire parti à la retraite ?
Enfin, il conviendrait d’étendre la PDSA aux transports sanitaires afin de garantir à chacun, sans qu’il soit besoin de recourir à un véhicule du SAMU, l’accès à un médecin de garde en MMG, en maison de santé pluridisciplinaire ou à toute autre structure.
Telles sont les conclusions de mon rapport que je vous demande aujourd’hui d’approuver.
Je tiens en conclusion à rappeler que, jusqu’en 2017, il n’est pas prévu d’instaurer quelque obligation que ce soit, pour les médecins, de participer au système de garde ou de s’installer dans les déserts médicaux. La mission a voulu rester fidèle aux engagements du Président de la République et de Mme la ministre de la santé en la matière.
M. Jean-Pierre Door, président. Je tiens à rappeler que la dernière enquête du conseil national de l’Ordre des médecins, récemment parue, souligne le caractère alarmant du contexte général, qui est lié à la pénurie de médecins sur le territoire, quelles que soient les régions, ainsi qu’au vieillissement de ceux qui assurent la permanence des soins et au déclin du volontariat – le taux est passé de 75 % à 60 %. Le maintien dans les prochaines années de cette mission de service public n’est donc pas garanti.
La permanence des soins ambulatoires ne doit pas être confondue avec l’aide médicale urgente ni avec la continuité des soins dont elle constitue une des modalités.
La Haute autorité de santé définit, dans ses recommandations, la permanence des soins « comme une organisation mise en place par des professionnels de santé afin de répondre par des moyens structurés, adaptés et régulés, aux demandes de soins non programmés exprimées par un patient. » Elle précise également qu’« elle couvre les plages horaires comprises en dehors des heures d’ouverture des cabinets libéraux et en l’absence d’un médecin traitant. »
Notre objectif prioritaire sur notre sujet était de résoudre un problème médical en amont du service hospitalier, public ou privé. La mission n’a pas eu pour ambition de révolutionner la permanence des soins. Nos seize recommandations ont d’ailleurs été consensuelles.
L’organisation de la permanence des soins ambulatoires doit, à mes yeux, rester départementale. Elle repose sur les associations départementales qui sont coordonnées par tous les professionnels de santé – médecins, pharmaciens, infirmiers et transporteurs sanitaires. Le rôle des CODAMUPS-TS doit être renforcé car c’est en leur sein qu’on trouve l’expertise nécessaire. Ils doivent cependant se réunir plus régulièrement.
Par ailleurs, les relations entre le 15 et le 18 reposent trop souvent sur une forme de concurrence, si bien que les SAMU et les SDIS doublonnent trop souvent leurs services, ce qui n’est pas sans conséquence notamment en termes de temps passé et de coût.
Les maisons médicales de garde – elles sont désormais plusieurs centaines en France – doivent être identifiables et situées à proximité des centres hospitaliers publics ou privés. Elles doivent être soutenues par les ARS et les collectivités locales, et accessibles gratuitement aux patients aux heures de service via l’instauration en leur sein du tiers-payant, ce qui suppose que le médecin de garde de la MMG ait la possibilité de télétransmettre des feuilles de soins électroniques. Or trop souvent le médecin ne dispose pas sur place de l’équipement nécessaire.
La protection juridique des médecins effecteurs doit être renforcée, notamment en cas d’accident de la route.
La rémunération des astreintes doit être identique sur tout le territoire national et non pas aller de 1 à 4.
Il convient également d’expérimenter, grâce à l’informatique, la régulation téléportée au domicile du médecin régulateur libéral, en interconnexion avec le SAMU. Dans certaines zones rurales, comme en Corse, le médecin pourrait ainsi prendre sa garde à son domicile.
Il convient par ailleurs d’instaurer une garde spécifique pour les actes médicaux administratifs obligatoires que sont les examens de garde à vue et les certificats de décès. On ne trouve plus de médecins pour les réaliser. Ces actes doivent être indemnisés, ce qui n’est actuellement pas le cas. Il appartient à l’assurance maladie d’intervenir. Cette question doit être étudiée en urgence.
Enfin, les ARS (agences régionales de santé), les collectivités locales ou la sécurité sociale doivent informer nos concitoyens des numéros à appeler en cas d’urgence pour éviter qu’ils n’appellent à chaque fois le 15, ce qui provoque l’engorgement des hôpitaux.
Il serait contreproductif de remettre en cause le volontariat. En revanche, il conviendrait de faire de la permanence des soins ambulatoires un des sujets à traiter dans le cadre des négociations conventionnelles, qui se tiendront dans quelques mois, entre les organismes payeurs et les représentants des professions de santé. Ces derniers doivent à la fois proposer des solutions et indiquer leurs demandes de rémunérations.
M. Gérard Bapt. Au nom du groupe Socialiste, républicain et citoyen, je tiens à vous féliciter, monsieur le président et madame la rapporteure, du travail prolongé, soutenu et astreignant que vous avez effectué.
Vous avez su dégager les problèmes et montrer les progrès réalisés depuis la mise en place, dans le cadre de la permanence des soins ambulatoires, de la régulation : celle-ci a permis d’améliorer la prise en charge des patients.
Vous avez mis le doigt sur trois difficultés majeures.
La première est le manque d’information des familles : lorsqu’elles ne savent pas qui contacter, elles ont pour réflexe, surtout lorsqu’un de leurs enfants est malade, de se rendre au service d’admission des urgences de l’hôpital le plus proche.
La deuxième est la prise en charge des patients résidant en EHPAD, qui est à la fois coûteuse et insatisfaisante au plan hospitalier.
La troisième tient à la démographie notamment des médecins généralistes, qui entraîne l’augmentation de la surface des zones de garde.
Vous avez souligné le fait que le financement, même national, doit être adapté aux réalités locales. Le prochain PLFSS ne devrait-il pas être l’occasion d’avancer sur la question de la prise en charge sur les crédits des ARS de certains actes d’urgence et des certificats de décès ? Les familles règlent-elles le médecin venu constater un décès ? Est-il légal de considérer ce déplacement comme une visite ? Je ne le pense pas. Puisque l’établissement d’un certificat de décès, qui sera confié à l’Institut national de la santé et de la recherche médicale (INSERM), est une mission de service public, sa rémunération ne devrait-elle pas relever des crédits de la mission Santé ?
De plus en plus, les EHPAD sont organisés en chaîne : ne conviendrait-il pas de faire pression sur eux pour qu’ils prévoient, à une échelle qu’ils détermineraient, une présence médicale de garde ? Les moyens modernes de communication rendraient la chose aisée.
Vous avez insisté sur l’harmonisation des tarifs de la permanence des soins ambulatoires : en effet, une si grande différence entre les régions et les catégories d’actes n’est pas acceptable.
M. Jean-Pierre Door, président. Je vous confirme que les caisses d’assurance maladie ne prennent pas en charge la rémunération de l’établissement des certificats de décès. Il est décemment impossible par ailleurs de la réclamer à la famille.
Mme Isabelle Le Callennec. Je tiens à vous féliciter moi aussi de la qualité de ce rapport qui était très attendu, la santé étant avec l’emploi une des premières préoccupations des Français.
Le diagnostic est sans appel : un pilotage défaillant, un volontariat des professionnels de santé plus ou moins assumé – il est passé de 85 % en 2005 à 60 % aujourd’hui – et une régulation téléphonique insatisfaisante. De plus, l’évolution des dépenses, faute de coordination efficace, peut nous inquiéter.
Vous avez également évoqué les fortes disparités territoriales et sociales : les députés que nous sommes peuvent facilement les constater dans leurs circonscriptions.
Vous préconisez d’améliorer la gouvernance de la permanence des soins via un pilotage national et un pilotage local confié aux acteurs de terrains. Nous avons intérêt à généraliser les contrats locaux de santé et à expérimenter des financements globalisés dans le cadre des enveloppes régionales.
Vous avez raison de vouloir mieux coordonner les gardes des médecins et des pharmaciens, lesquels jouent un rôle majeur en matière de prévention.
Vous envisagez d’étendre la permanence des soins ambulatoires aux gardes ambulancières et aux kinésithérapeutes : cela ne se fera pas sans négociations.
Vous proposez des pistes utiles pour organiser les soins de premier recours et avancez des solutions pour l’accès aux soins des résidents des EHPAD.
Je note avec satisfaction que vous avez pris en considération les difficultés liées au régime juridique des certificats de décès.
La régulation est un des facteurs clés de l’amélioration du système. Or les associations de médecins libéraux évoquent régulièrement le déficit des moyens pour l’organiser. Monsieur le président, vous savez que les MMG sont parfois en difficulté financières, du fait qu’il convient d’assurer un secrétariat ou de disposer d’un matériel de transmission moderne.
La nécessité d’une meilleure coordination entre les « blancs » et les « rouges », les SDIS et les SAMU, est de nouveau mise en avant : cela fait des années qu’on en parle ! Espérons que nous y parviendrons enfin. À cette fin vous avez raison, monsieur le président, de vouloir conserver l’échelon départemental pour assurer cette coordination et réaliser ainsi des économies importantes en évitant les doublons.
Il convient également d’améliorer l’information des patients, qui sont de plus en plus tentés de se rendre directement à l’hôpital lorsque l’offre de soins ambulatoire est défaillante. Or cela suppose précisément de promouvoir l’ambulatoire, ce que ne fait pas le projet de loi de modernisation de notre système de santé, qui nous paraît privilégier l’hôpital. Il faudrait, de plus, révéler la vérité sur les coûts. Nos concitoyens doivent connaître la différence de coût entre une prise en charge à l’hôpital et en ambulatoire : leur responsabilisation concourra à la maîtrise des dépenses de sécurité sociale.
Toutefois, ces améliorations ne seront réalisables que si les médecins libéraux jouent le jeu et les professionnels sont vraiment incités à participer à la permanence des soins. Or les braquer sur la question de la généralisation du tiers-payant comme le Gouvernement l’a fait à l’occasion de l’examen en première lecture à l’Assemblée nationale du projet de loi de modernisation du système de santé n’est certainement pas le meilleur moyen de les inciter à se mettre autour de la table et à s’impliquer dans la permanence des soins ambulatoires. Le texte est sur le point d’être examiné en commission des affaires sociales du Sénat : c’est un moment à saisir pour espérer recueillir l’adhésion des médecins.
Le groupe des Républicains, qui votera ce rapport, sera très attentif à la traduction de toutes ces propositions dans le projet de loi de financement de la sécurité sociale et à la répartition des enveloppes financières dans les régions dont le nombre est passé de vingt-deux à treize, ce qui n’est pas sans conséquence sur les agences régionales de santé. Il est de ce fait impératif de trouver le bon échelon pour mettre en application les préconisations du rapport.
Mme Dominique Orliac. Je tiens à vous remercier, madame la rapporteure, monsieur le président, au nom du groupe Radical, républicain, démocrate et progressiste, de cet état des lieux presque exhaustif de la permanence des soins ambulatoires, dont l’avenir est très incertain. Pourtant, depuis sa mise en place à la suite des grèves des médecins de 2001 et 2002, la prise en charge des patients en urgence s’est progressivement améliorée.
Il est important que la population puisse mémoriser un numéro de téléphone unique et ne confonde pas la permanence des soins ambulatoires avec l’urgence vitale, qui est du ressort des centres 15.
Nous ne pouvons que constater les grandes inégalités entre les régions en la matière. En Midi-Pyrénées, un numéro unique a été mis en place pour tous les départements. Malheureusement, ce numéro n’est pas le même dans toute la France, ce qui n’est pas sans poser des problèmes pour les Français résidant en limite de deux régions. Je le répète : il est urgent de mettre en place un numéro unique dans toute la France, et qui soit connu de tous.
Comment sont, par ailleurs, déterminées les enveloppes régionales finançant la permanence des soins ambulatoires ? Quels sont les critères ? De grandes inégalités existent en la matière. La région des Pays-de-la-Loire, qui sert apparemment de référence, est généreusement dotée.
Vous avez également évoqué, madame la rapporteure, l’importance du volontariat dans les départements ruraux : l’approche territoriale est essentielle, car tous les médecins qui participent à la permanence des soins ambulatoires doivent avoir la possibilité de se rencontrer pour s’organiser, l’échelon national devant permettre, quant à lui, de pallier les inégalités régionales.
S’agissant des personnes âgées résidant dans les EHPAD, leur prise en charge médicale présente de réelles insuffisances. Vous avez bien fait de soulever cette question dans le rapport.
Il convient de resserrer les relations, au sein des départements, entre les caisses primaires d’assurance maladie, les ARS et les ordres de médecins pour adapter la coordination de la permanence des soins au contexte local, les situations étant très différentes en zone rurale et en zone urbaine.
En dépit de toutes les avancées déjà réalisées ou proposées, l’avenir de la permanence des soins ambulatoires demeure incertain puisque, comme vous l’avez souligné, monsieur le président, nous assistons à une érosion du volontariat. La prise en compte dans les négociations conventionnelles du financement de la permanence des soins est essentielle, notamment, dans les départements ruraux, pour les médecins généralistes installés dans des zones déficitaires au tissu démographique très lâche.
M. Jean-Pierre Door, président. Je tiens à vous remercier, madame Orliac, de votre assiduité à nos travaux.
M. Jean-Louis Touraine. Ce rapport, dont l’analyse est pertinente et qui est riche en enseignements, dresse le constat d’une dégradation progressive, depuis plus de dix ans, de la permanence des soins ambulatoires, dégradation dont les facteurs sont multiples.
Premier facteur : la diminution, depuis 2003, du volontariat individuel des médecins libéraux. Il est évidemment nécessaire de compenser les contraintes liées aux gardes par des incitations très fortes. L’organisation actuelle, qui repose sur le conseil de l’ordre et le préfet, manque d’efficacité car elle est trop complexe et mal comprise. Que proposez-vous, madame la rapporteure, pour remédier à cet état de fait ?
Comment également, dans le cursus des études médicales, donner des habitudes nouvelles aux futurs médecins en matière de permanence des soins ambulatoires ?
La pyramide des âges constitue le deuxième facteur de cette dégradation progressive, compte tenu de la forte proportion de médecins libéraux âgés de plus de cinquante-cinq ans.
Troisième facteur : la féminisation de la profession médicale liée à un facteur générationnel, les jeunes médecins hommes aspirant autant que leurs consœurs à un équilibre de vie différent de celui du passé.
Quatrième facteur : l’attractivité insuffisante de la permanence des soins ambulatoires.
Il ne faut pas oublier la question des EHPAD et de l’hospitalisation à domicile des personnes âgées. Il convient de développer davantage encore les parcours de soins coordonnés pour personnes âgées. Avez-vous d’autres propositions à faire en la matière ?
Vous avez raison : il faut instaurer le tiers-payant intégral dans les maisons médicales de garde, au même titre qu’à l’hôpital. Je ne doute pas de l’aide que nous apporteront nos collègues du parti républicain de droite pour le mettre en place rapidement. Il faut également développer, à proximité des MMG, un plateau technique permettant la réalisation des examens biologiques.
Je tiens enfin à rappeler que la personne interpellée en état d’ivresse publique et manifeste doit subir un examen médical avant son placement en cellule de dégrisement, ce qui impose l’appel en urgence d’un médecin.
Quant à la régulation médicale, son amélioration devrait permettre de mieux lutter contre les inégalités.
Quid enfin de la permanence des soins ambulatoires outre-mer ?
Mme Véronique Besse. Ce rapport nous permet de disposer d’un état des lieux réaliste et objectif de la permanence des soins ambulatoires, qui fait partie des grands enjeux de demain, compte tenu, notamment, de l’augmentation du nombre de personnes âgées et du développement de la précarité sur tout le territoire.
Les soins sont de moins en moins accessibles, en raison de trois facteurs : la désertification médicale, les contraintes budgétaires et la diminution du volontariat.
Tant que nous n’aurons pas pris à bras-le-corps la question de la désertification, quitte à froisser le monde médical, pour répartir le mieux possible les médecins, dont le nombre est suffisant, sur l’ensemble du territoire national, nous ne pourrons pas résoudre les problèmes que nous rencontrons actuellement pour organiser la permanence des soins. Chacun comprend qu’un médecin installé dans une zone déficitaire et qui fait déjà des journées à rallonge n’a pas envie, en plus, de se porter volontaire le soir pour assurer la permanence des soins. S’il faut conserver le principe du volontariat, pourquoi ne pas l’élargir aux internes et aux autres professionnels de santé ? Chacun doit se sentir concerné.
M. Jean-Louis Costes. La discontinuité des soins est une des failles principales de notre système de santé à laquelle il faut absolument remédier. L’autre faille est l’immense disparité entre les territoires, d’autant que celle-ci tend à s’aggraver, ce qui est inacceptable.
J’espère que les propositions du rapport ne resteront pas lettre morte mais auront une traduction réglementaire.
Prenons garde à ce que les maisons médicales de garde ne constituent pas un nouveau miroir aux alouettes : alors que nous n’arrivons déjà pas à trouver de médecins pour les maisons de santé pluridisciplinaires que nous créons, comment en faire venir dans des MMG ?
J’ai noté avec intérêt les propositions du rapport en matière de délégation de tâche : je pense notamment au statut d’infirmier-clinicien – vous citez des exemples aux États-Unis, au Royaume-Uni et au Québec. L’instauration d’un infirmier de référence pour les hospitalisations à domicile me paraît une idée tout aussi pertinente.
J’ai la chance de résider dans un département où le 15 et le 18 ont fusionné : la communication en direction de nos concitoyens fonctionne bien.
Monsieur Door, vous avez raison : l’organisation de la permanence des soins ambulatoires doit rester départementale.
M. Gérard Sebaoun. Le rapport met en évidence les inégalités tant territoriales que sociales d’accès aux soins, notamment aux urgences.
En effet, la liberté totale donnée à nos concitoyens d’appeler les urgences n’est pas sans poser de problèmes dans les zones urbaines et péri-urbaines, où interviennent des organismes tels que SOS Médecins : le manque de régulation réelle aboutit à une surconsommation incontestable des interventions.
Un chapitre du rapport est consacré aux détenus qui devraient bénéficier du droit commun. Or vous notez que le taux d’extraction dans les petits établissements peut atteindre 40 %, ce qui entraîne des coûts considérables et désorganise l’administration pénitentiaire. En fonction de la volonté contractuelle des directeurs des établissements pénitentiaires, l’accès aux urgences, voire aux soins quotidiens, est très différent d’une maison d’arrêt ou d’un centre de détention à l’autre, ce qui nous met en difficulté par rapport aux règles européennes.
Vous avez parfaitement raison d’insister sur la nécessité de déléguer des tâches. Vous citez l’exemple de l’expérimentation Action de santé libérale en équipe (ASALEE) en cours dans la région Poitou-Charentes. Le cursus doit être revu.
M. Bernard Perrut. Ce rapport permet d’aborder l’organisation de la permanence des soins ambulatoires à partir des réalités du terrain, du vécu et des besoins des usagers. C’est la raison pour laquelle les élus locaux peuvent volontiers se retrouver dans les propos que vous avez pu tenir, monsieur le président, madame la rapporteure.
La mission souligne à juste titre que l’organisation actuelle n'est pas suffisamment identifiée par les usagers – le numéro à appeler doit notamment être clarifié. Le fait que la permanence des soins ambulatoires ne réduit pas suffisamment l’afflux des patients au service des urgences des hôpitaux tient à la fois aux heures d’ouverture des maisons médicales et au coût qu’il convient d’assumer lorsqu’on s’y rend. Le rapport permet de mettre en évidence d’autres difficultés auxquels les maires sont confrontés toutes les semaines, comme celles qui accompagnent l’établissement des certificats de décès ou les examens médicaux des personnes gardées à vue.
Votre rapport prend en considération ces carences dans l’organisation de la permanence des soins : nous ne pouvons qu’espérer son amélioration. Il convient notamment d’évaluer son coût et de se diriger vers un financement globalisé.
S’agissant des EHPAD, trop d’inégalités territoriales subsistent, notamment en matière d’accès aux soins, qu’il faut, dans de nombreux cas, décaler jusqu’aux heures ouvrables, à moins de se résoudre à transférer le patient au service des urgences des hôpitaux. Des initiatives sont prises sur le terrain : à Villefranche-sur-Saône, les EHPAD se sont réunis pour mettre en place une astreinte commune avec un médecin ou une infirmière. Les collectivités locales doivent s’investir pour mettre en place des locaux et prendre en charge les fluides et l’organisation : c’est ainsi qu’à Villefranche-sur-Saône, quatre-vingts médecins se relaient tout au long de l’année. Un regret, toutefois : à partir de minuit, les personnes doivent se rendre aux urgences. Il faudrait réussir à combler cette faille dans le mécanisme.
Mme Michèle Delaunay. Il s’agit d’un rapport fondamental.
À Paris, Xavier Emmanuelli a installé une permanence des soins médico-sociaux la nuit. Des médecins à la retraite répondent aux personnes identifiées comme se trouvant en détresse médico-sociale et leur rendent éventuellement visite.
La permanence des soins n’est pas assurée dans les EHPAD : en cas de problème de santé la nuit, la personne âgée est systématiquement envoyée aux urgences. Il conviendrait de rendre obligatoire la mutualisation d’une infirmière de nuit, voire d'une antenne médicale entre les EHPAD d’un secteur déterminé.
Je tiens à formuler une réserve sur les transports sanitaires. N’est-il pas possible de recourir à ses voisins si on ne dispose pas d’un véhicule ? La mesure proposée dans le rapport dérivera nécessairement : des personnes appelleront systématiquement un taxi médical ou une ambulance et l’étape suivante sera le remboursement de l’essence assorti de frais kilométriques.
M. Arnaud Richard. Vous insistez sur la nécessité d’informer les patients des mécanismes de la permanence des soins ambulatoires et des bienfaits de sa régulation. Serait-il envisageable et opportun de faire du centre 15 un filtre d’accès aux urgences pour éviter leur engorgement ?
Le rapport préconise de rendre obligatoire, en cas d’hospitalisation à domicile, la désignation d’un infirmier de référence, joignable en permanence, avec l’organisation d’un réseau d’infirmiers en mesure d’intervenir en dehors des heures ouvrables, tout en ayant accès à une fiche synthétique résumant le dossier médical de l’intéressé. Vous préconisez également l’établissement de délégations de tâches entre médecins et infirmiers, avec la possibilité de prescriptions encadrées. Dans quelle mesure le développement des pratiques avancées sur lequel le Gouvernement est resté au milieu du gué lors de l’examen du projet de loi de modernisation de notre système de santé pourrait-il favoriser un meilleur fonctionnement de la permanence des soins ambulatoires ?
Le rapport de l’Ordre national des médecins du 23 avril dernier indique la dégradation du service des gardes que les médecins de ville assurent la nuit, le week-end et les jours fériés, en pointant la suppression des primes. Or votre rapport souligne que, selon les jeunes médecins, le fait que le dispositif de la permanence des soins ambulatoires soit « convenablement rémunéré » conduit certains médecins à s’inscrire systématiquement, laissant peu de place aux jeunes diplômés. Quelle serait la meilleure politique de rémunération en la matière ?
Mme Bérengère Poletti. La démographie médicale est au cœur de la question de la permanence des soins ambulatoires. Il y a encore trente ou quarante ans, les médecins généralistes visitaient leur patientèle à n’importe quelle heure du jour, de la nuit et le dimanche, leur femme répondant au téléphone. C’est époque est révolue. De plus, le nombre des spécialistes a augmenté.
Mme Lemorton rejette à l’avance tout projet d’exercer une quelconque coercition sur les médecins : il faut savoir que, dans les départements déficitaires, les médecins qui sont au bord du surmenage seraient plutôt favorables à une intervention des pouvoirs publics. Doit-on obliger les médecins à s’installer dans les zones déficitaires ? Je l’ignore. En revanche, nous ne sommes pas obligés de continuer à laisser les médecins s’installer dans des régions où ils sont déjà très nombreux. Il faudra bien un jour faire preuve de courage et résoudre le problème des déserts médicaux.
Vous proposez d’améliorer la coordination entre le médecin de garde et le pharmacien. Il faudra trouver d’autres solutions dans les zones rurales en matière de responsabilité de la délivrance de médicaments.
Mme Monique Iborra. Ce rapport objectif met en évidence les dysfonctionnements de la permanence des soins ambulatoires et les difficultés rencontrées par les patients : éclatement des structures, prises en charge difficiles, multiplication des acteurs. Si les ARS pilotent le dispositif avec conscience, il n’en reste pas moins que trouver un médecin en dehors des heures ouvrables demeure très difficile.
Il serait paradoxal de mettre en avant les coûts de l’hôpital public avant de disposer d’une évaluation fiable du coût de la permanence des soins ambulatoires. Or vous avez rencontré des difficultés à recueillir au plan national les éléments permettant d’évaluer ce coût.
Mme Poletti a raison : nous devons nous montrer courageux. Toutefois, non seulement l’opposition ne l’a pas été jusqu’à ce jour, mais, de plus, lorsqu’elle était au pouvoir, elle a mis en place des politiques sur lesquelles, madame Poletti, vous nous demandez aujourd'hui de revenir. Si le consensus politique est souhaitable, il ne doit pas se traduire par une défense des intérêts catégoriels au détriment de l’intérêt général, en l’occurrence celui des patients.
La majorité et l’opposition sont préoccupées par la situation de la permanence des soins dans les EHPAD. C’est la raison pour laquelle, madame la présidente, j’ai demandé, vous le savez, la création d’une mission parlementaire sur le sujet. C’est un problème au moins aussi urgent que ceux que vous avez soulignés, monsieur le président.
M. Jean-Pierre Barbier. Organiser et coordonner une multiplicité de missions avec une multiplicité de compétences, c’est l’enjeu principal que nous devons assumer.
Il conviendrait de relier l’ensemble des professionnels de santé d’un territoire donné, notamment les médecins, les pharmaciens, les kinésithérapeutes et les infirmiers.
De moins en moins de médecins s’installant en milieu rural, ils ont à assumer une charge de travail de plus en plus lourde : c’est pourquoi ils ne peuvent assumer en sus des missions de coordination. Ce n’est donc pas une question de rémunération. Le rôle de pivot ne pourrait-il pas, en fonction des territoires, être partagé par d’autres professionnels de santé qui pourraient se porter, eux aussi, volontaires pour organiser les soins ?
Parmi tous les professionnels de santé que j’ai évoqués, le pharmacien est le seul à disposer d’un maillage territorial, de personnels et d’une permanence téléphonique. Cela lui permettrait d’organiser la permanence des soins avec les autres professionnels de santé et d’assurer également les besoins en matière médico-sociale.
Mme Chaynesse Khirouni. Vous le savez, la nuit amplifie l’inquiétude des parents lorsqu’un de leurs enfants est malade, ce qui les conduit à se rendre aux urgences ou à recourir à SOS Médecins en cas, notamment d’encombrement des bronches ou de fièvre élevée. En effet, il n’est pas toujours aisé de définir, chez le nourrisson ou le très jeune enfant, les caractéristiques d’une situation clinique qui peut rapidement se dégrader.
Avez-vous des préconisations particulières à formuler en matière de permanence des soins pédiatriques ? Convient-il d’envisager une réponse spécifique en direction des nourrissons et des très jeunes enfants ?
Mme Kheira Bouziane. Lors de l’examen du projet de loi de modernisation de notre système de santé, j’ai présenté un amendement, que j’ai retiré à la demande de la ministre de la santé, visant à débloquer l’installation des pharmaciens en zone rurale. À l’heure actuelle, un pharmacien ne peut s’installer dans une commune de moins de 2 500 habitants. Or le développement des territoires ruraux répond aujourd'hui davantage à une logique de bassin d’emploi qu’à une problématique communale. Mme Touraine a promis de se pencher sur la question.
On ne saurait par ailleurs évoquer l’optimisation de la permanence des soins ambulatoires sans soulever la question de la démographie médicale. Quid de la reconnaissance du rôle que doivent jouer dans la PDSA les médecins étrangers, dont la présence sur le territoire national est à la fois utile et souvent appréciée ?
Je regrette, comme Mme Poletti, que le secteur de la santé, qui est solvabilisé par la sécurité sociale, ne soit pas soumis à certaines des obligations auxquelles sont soumis d’autres services publics, comme l’éducation ou la sécurité.
M. Dominique Tian. Les grandes villes rencontrent, comme les zones rurales, des difficultés à organiser la permanence des soins ambulatoires. Marseille connaît ainsi des problèmes d’organisation des gardes de médecins et de pharmaciens. J’ai rencontré récemment l’adjoint délégué au bataillon des marins-pompiers : il m’a assuré que les urgences coûtaient très cher à la ville de Marseille, du fait qu’en l’absence de réponse adaptée du médecin ou du pharmacien de garde, c’est le bataillon des marins-pompiers de Marseille qui assure régulièrement le transport des malades aux urgences qui sont, elles-mêmes, totalement embouteillées. Le système se caractérise donc à la fois par son inefficacité et son coût élevé.
Ce rapport pose les bonnes questions : il est urgent de dégager des solutions, ne serait-ce qu’en trouvant les professionnels qui seront inscrits sur le tableau de garde. L’ARS et le préfet jouent insuffisamment leur rôle. Une prise de conscience est nécessaire.
Mme Annie Le Houerou. Ce rapport établit un bon diagnostic de la permanence des soins ambulatoires sur le territoire national.
Vous souhaitez encourager le développement des MMG : c’est un excellent moyen à la fois de coordonner et donc de garantir la réponse médicale au-delà de vingt heures ainsi que les dimanches et jours fériés et de soulager les services des urgences.
Toutefois, dans ma circonscription, les MMG sont souvent sollicitées pour pallier l’insuffisance de médecins traitants en dehors de toute situation d’urgence : des renouvellements d’ordonnance ou l’établissement de certificats médicaux pour la pratique d’un sport y sont communément demandés, dans le cadre d’une consultation de soixante-cinq euros !
Le coût de la consultation dans les MMG n’est pas sans poser, d’ailleurs, la question de l’accessibilité aux soins pour tous, puisqu’il faut avancer les frais, ce dont tous les patients ne sont pas capables. Je me félicite de l’instauration du tiers-payant dans les MMG.
Enfin, en zone rurale, l’accès aux MMG est impossible aux personnes ne disposant pas d’un moyen de locomotion.
Mme Valérie Boyer. Comment améliorer la permanence des soins ambulatoires quand tout est fait pour déstructurer le réseau des pharmacies d’officine, sur lequel les professionnels de santé et les patients pourraient s’appuyer ? En effet, alors qu’il est difficile d’obtenir d’un médecin qu’il s’installe dans une zone déficitaire, les pharmaciens d’officine, eux, n’ont pas déserté le territoire. Or la volonté d’autoriser les supermarchés à vendre des médicaments a dévalorisé la profession alors que, je le répète, celle-ci pourrait constituer un pivot de la permanence des soins aux côtés des autres professionnels de santé.
La délégation des tâches et la coopération entre les professionnels de santé doivent être améliorées. La loi HPST avait permis de franchir une première étape en la matière : malheureusement, en trois ans, rien n’a été fait pour permettre à ces professionnels de se structurer et de participer à la permanence des soins. La fragilisation des établissements de santé privés a eu également des conséquences négatives.
M. Tian a raison : à Marseille, le fait pour les marins-pompiers de devoir pallier les défaillances de la permanence des soins a un coût très important pour la collectivité. Les marins-pompiers de Marseille méritent que nous nous montrions courageux.
M. Jean-Pierre Door, président. Tous les départements rencontrent les mêmes difficultés.
Mme Bernadette Laclais. Ce rapport, appuyé sur des visites de terrain, a le mérite de formuler des propositions concrètes parfaitement réalisables.
Il serait possible d’avancer rapidement, puisque plusieurs textes actuellement en cours d’examen recoupent ce sujet : le rapport de la mission devrait notamment éclairer la deuxième lecture du projet de loi de modernisation de notre système de santé. Quant au texte relatif à l'adaptation de la société au vieillissement, il pose la question de la montée en puissance de la présence d’infirmières la nuit dans les EHPAD.
Puissent ces questions faire l’objet d’un consensus !
Je tiens à souligner, monsieur le président, que, dans les zones de montagne, le relief et le climat s’ajoutent aux difficultés d’intervention rencontrées partout ailleurs, sans compter, parfois, les pratiques des touristes.
M. Dominique Dord. Les difficultés d’organisation de la permanence des soins ambulatoires sont révélatrices de la spécificité, voire de l’ambiguïté du système de santé français, qui est à la fois public et libéral.
Une approche internationale manque au rapport alors que la permanence des soins ambulatoires se pose dans tous les pays du monde. Pouvez-vous nous faire part de quelques expériences étrangères ?
M. Michel Issindou. Je tiens à saluer le caractère réaliste du rapport qui propose des mesures pragmatiques.
Madame la rapporteure, vous avez affirmé qu’il n’est pas question de revenir aujourd'hui ni sur le volontariat en matière de garde ni sur la liberté d’installation des médecins. C’est le point de vue défendu par le Président de la République et la ministre de la santé : c’est pourquoi ils s’efforcent encore aujourd'hui de combler les failles du système par des mesures d’incitation à l’installation dans les déserts médicaux. Le peu d’efficacité de ces mesures rend toutefois peu soutenable le point de vue du Président de la République.
Nous serons contraints, un jour, pour éviter que la situation ne se dégrade de manière trop importante, de revenir sur la liberté d’installation, même si personne, à droite ou à gauche, ne le souhaite et ne s’est engagé en ce sens jusqu’à aujourd'hui.
M. Michel Liebgott. Les délégations évoquées dans le rapport sont pertinentes : dans le domaine de l’ophtalmologie, la prise en charge de soins par des infirmiers dans le cadre d’un protocole thérapeutique a donné de bons résultats, l’ophtalmologue n’intervenant qu’en cas d’urgence avérée. Des consultations sont assurées même les jours fériés, lorsque la semaine a été trop chargée.
Les élus locaux doivent se mobiliser pour informer leurs concitoyens, notamment les personnes âgées qui ignorent souvent où et quand téléphoner. L’information est trop difficile à trouver en situation d’urgence.
Enfin, il faut savoir s’inspirer des exemples étrangers. L’aspect coercitif s’imposera un jour pour surmonter les difficultés.
M. M. Jean-Pierre Door, président. Monsieur Perrut, en nuit profonde, c'est-à-dire de minuit à huit heures du matin, le nombre des appels est statistiquement inférieur à trois. C’est pourquoi la nuit profonde a été exclue de la garde ambulatoire, qui n’a été instaurée qu’entre vingt heures et minuit et le week-end, les urgences traitant les appels en nuit profonde.
Alors que le transport par véhicule sanitaire léger (VSL) ou par ambulance vers l’hôpital est remboursé, en revanche le déplacement vers une MMG ou chez le médecin ne l’est pas. La personne qui ne dispose pas d’un moyen de locomotion n’a donc, à l’heure actuelle, d’autre choix que d’appeler une ambulance et de se rendre à l’hôpital. Si nous voulons diriger ces patients vers les MMG, il convient de prendre en charge leur déplacement.
Monsieur Barbier, j’ai insisté sur le rôle des CODAMUPS-TS, qui réunissent médecins, pharmaciens, kinésithérapeutes, infirmiers : ils doivent se réunir régulièrement autour du préfet et du directeur de l’ARS pour discuter de l’organisation de la permanence des soins. L’échelon départemental de coordination de tous les professionnels de santé est le seul et c’est, de plus, le meilleur.
La permanence des soins ambulatoires et le volontariat des médecins libéraux doivent constituer un volet important des négociations conventionnelles entre les organismes d’assurance maladie et les professionnels de santé. La rémunération sur objectifs de santé publique (ROSP) doit intégrer la permanence des soins.
Madame Boyer, il convient d’instaurer, partout en France, une coordination entre les SDIS et les SAMU pour éviter la compétition et les doublons entre le 15 et le 18. Il faut à cette fin prévoir une interconnexion efficace des systèmes de régulation, pour éviter que le SDIS ne se déplace en dehors de son domaine de compétence direct. C’est une demande récurrente des médecins-pompiers.
Monsieur Dord, je me suis rendu en Allemagne, aux Pays-Bas et au Danemark : ces pays connaissent les mêmes problèmes que la France. Toute coercition a entraîné des effets contraires à ceux recherchés, que ce soit en Allemagne, en Autriche, en Hongrie ou aux Pays-Bas.
Mme la rapporteure. Monsieur Bapt, une expérimentation est en cours en Poitou-Charentes qui conduit à rémunérer, sur le FIR, l’établissement des certificats de décès à hauteur de quatre-vingt-dix euros. Il conviendra d’évaluer cette expérimentation.
S’agissant de la différence de rémunération, selon les régions, de l’effection et de la régulation, il faut savoir que les problématiques territoriales sont différentes. Lorsqu’une jeune femme médecin libéral accepte en Picardie, qui souffre de pénurie médicale, d’assurer la régulation, il est normal qu’elle gagne davantage que ses confrères qui refusent de l’assurer et restent chez eux. Qu’elle touche 120 euros par heure pour une prestation de six heures ne me paraît pas injustifié. Il convient toutefois, vous avez raison, d’évaluer les différentes tarifications.
Madame Le Callennec, l’opposition, en 2009, souhaitait la création d’une agence nationale dont le rôle aurait été de coordonner toutes les ARS : c’est la majorité de l’époque qui n’en a pas voulu. Cette instance nous fait aujourd'hui défaut.
S’agissant du coût des urgences, je tiens tout d’abord à souligner le fait que nos concitoyens n’abusent pas de celles-ci. Ils ne se déplacent pas la nuit sans raison. Il a été observé une augmentation de 30 % de la fréquentation des urgences depuis 2003, c'est-à-dire depuis que les médecins n’ont plus l’obligation d’exercer une garde. Comment ne pas faire le lien ? Quand bien même nos concitoyens connaîtraient les coûts respectifs de la permanence des soins ambulatoires et des urgences, si aucun médecin de garde ne peut s’occuper d’eux, ils iront aux urgences.
Il faut savoir qu’en 2013, 118 points d’accueil d’urgence relevaient d’établissements de santé privés à but lucratif sur un total de 734. On dénombrait par ailleurs aux alentours de 580 points d’accueil relevant d’établissements publics de santé, pour lesquels ce service fait partie intégrante de leur mission.
Monsieur Touraine, vous avez raison, il faut améliorer l’information des futurs médecins dans leur cursus et déverrouiller les obstacles empêchant les médecins remplaçants de participer à la permanence des soins ambulatoires. Le rapport insiste aussi sur la nécessité de développer la coordination médicale et paramédicale entre les EHPAD. Les acteurs doivent être davantage responsabilisés.
Madame Orliac, vous avez évoqué la disparité des enveloppes FIR : celles-ci, comme je l’ai dit, font l’objet d’une discussion en PLFSS puisqu’elles constituent désormais un sous-objectif de l’ONDAM. Il convient de les évaluer région par région.
Monsieur Sebaoun, vous avez raison, les associations de permanence de soins des médecins libéraux comme SOS Médecins présentent quelques défaillances en termes de régulation. Il suffit d’un appel pour déclencher le départ d’un véhicule. La Cour des comptes l’a déjà signalé. Je tiens à rappeler que, dès 2003, il a été souligné que l’instauration du volontariat avait pour contrepartie le contrôle de l’État. Le manque de régulation au sein des associations de médecins pose un vrai problème.
Monsieur Perrut, les patients ne vont pas par plaisir à l’hôpital : ils préféreraient sans aucun doute être accueillis dans une permanence de soins ambulatoires où ils n’auraient pas à attendre deux ou trois heures avant d’être pris en charge. L’attractivité financière n’est donc pas la seule raison pour laquelle les services des urgences des hôpitaux sont embouteillés. Si nos concitoyens s’y rendent, c’est soit parce qu’ils n’ont pas d’autre solution soit parce qu’ils n’ont pas l’information nécessaire pour faire appel à la PDSA.
Madame Delaunay, vous avez bien expliqué le problème des EHPAD.
Le risque de dérive des transports sanitaires existe, c’est vrai. Néanmoins, il convient de résoudre le problème d’accès à une MMG en l’absence de tout moyen de locomotion ou si la personne n’est plus capable de conduire, comme c’est le cas pour une simple entorse, par exemple. Je ne suis pas certaine que nous devions nous reposer sur la solidarité entre voisins : ce serait un peu jouer à la roulette russe – souvenons-nous de la canicule de 2003. Notre système repose sur la solidarité nationale, qui doit jouer à plein.
Monsieur Richard, la régulation est également pratiquée par des médecins libéraux dans les centres 15 – j’ai cité l’exemple d’un jeune médecin picard. Ces médecins intègrent ces structures la nuit et pratiquent la régulation aux côtés de leurs confrères hospitaliers.
M. Door et moi-même en sommes convaincus : il faut développer les pratiques avancées. Madame Boyer, vous avez évoqué l’article 51 de la loi HPST. Chacun ici connaît le poids des corporatismes dans le système de santé : ils s’opposent à toute avancée en matière de transfert de tâches. C’est ainsi que les gynécologues s’opposent à tout transfert d’une de leur compétence aux sages-femmes, le collège des oto-rhino-laryngologistes (ORL) s’est opposé à la délégation aux pharmaciens des diagnostics rapides des angines à streptocoques, il a fallu reculer sur la vaccination par les pharmaciens prévue dans le cadre du projet de loi de modernisation de notre système de santé – ma liste n’est pas exhaustive. Nous manquons tous de courage devant le corporatisme médical, et ce, alors même que les professionnels de santé pourraient se former dans le cadre du développement personnel continu pour acquérir de nouvelles compétences.
Vous avez raison : il faut savoir si l’argent de la permanence des soins ambulatoires est bien distribué.
Madame Poletti, au sein de cette commission, beaucoup de députés, de droite comme de gauche, sont derrière vous. Je peux vous communiquer un récent sondage IPSOS : 91 % de nos concitoyens identifient un problème de mauvaise répartition des médecins sur le territoire et 71 % aimeraient de ce fait les priver de la liberté d’installation. J’envoie un message au corps médical : lorsque l’opinion des Français se retournera, du fait qu’ils solvabilisent le système et qu’ils auront besoin d’un médecin près de chez eux, la bataille ne dépendra plus des députés : elle sera perdue. Les élus devront répondre à la population. Je vous remercie, madame Poletti, de votre intervention – je suis du reste heureuse qu’elle provienne de vos bancs. Je rappelle que, pour ma part, je n’ai fait que rappeler le message que le Président de la République et la ministre de la santé délivrent depuis 2012. Je pense que si tous les groupes parlementaires avaient pu, sans pression, examiner la proposition de loi visant à limiter la liberté d'installation des médecins déposée par M. Folliot, de l’Union des démocrates indépendants, et signée par certains députés du groupe des Républicains, elle aurait été adoptée. Je le dis comme je le ressens au sein de nos murs.
Madame Iborra, c’est vrai, l’installation des médecins a un coût. Il est vrai, aussi, que le déplacement des médecins n’est pas la seule réponse, ce qui ne fait que mettre davantage en lumière l’importance de la régulation, dans le cadre de laquelle nos concitoyens sont bien soignés : il faut le leur faire comprendre. Un président de syndicat m’avait affirmé que la régulation était pratiquée gratuitement : non, la régulation, qui permet d’éviter des visites et donc des dépenses, a un prix. En Picardie, je le rappelle, elle est rémunérée entre quatre-vingt-dix et cent-vingt euros de l’heure.
Vous avez eu raison de réitérer votre demande de mission d’information. Le champ que vous avez défini est peut-être insuffisamment large. Il pourrait être envisagé une mission courte de trois mois.
Monsieur Barbier, votre propos n’avait rien de corporatiste : il entre dans le cadre de l’article 51 de la loi HPST. Leur maillage territorial permettrait aux pharmaciens d’effectuer du bon travail y compris dans le cadre de la permanence des soins ambulatoires. Du reste, les commissaires qui, ici, sont pharmaciens, pourraient citer des cas où, sans provoquer d’accident, ils se sont substitués aux médecins à la demande de ces derniers, qui étaient surchargés. Le pharmacien est sous-utilisé en PDSA.
Madame Khirouni, je ne suis pas favorable à l’instauration d’une PDSA spécifique à la pédiatrie. Les parents s’inquiètent facilement pour leurs enfants, surtout la nuit – on peut les comprendre –, et, de plus, ils exercent souvent une pression sur les médecins : pour leur permettre d’aller travailler le lendemain, la crèche doit accueillir leur enfant – toutes les conventions collectives ne prévoient pas de jour d’absence « enfant malade ». La demande d’urgence provient de ces deux causes. Plutôt que d’instaurer une PDSA pédiatrique, il faut insister sur la régulation téléphonique, qui permet de rassurer et conseiller les parents. Un mal de tête chez un enfant n’est pas nécessairement le symptôme d’une méningite.
Madame Bouziane, il existe deux catégories de médecins étrangers : ceux qui sont ressortissants de l’Union européenne et ceux qui ne le sont pas et qui doivent subir des examens, notamment de langue. Des médecins se sont émus que des équivalences de diplômes aient pu être accordées à des médecins étrangers dont les compétences n’étaient pas suffisantes. Faisons attention à ce que de tels cas ne se reproduisent pas.
Madame Le Houerou, je tiens à le répéter : sans poser la question de la généralisation du tiers-payant, il convient de l’instaurer dans les MMG, à charge pour celles-ci, comme l’a souligné M. Door, de se doter des équipements nécessaires.
Madame Boyer, je vous rappelle que les supermarchés ne sont toujours pas autorisés à vendre des médicaments. J’espère que tous les parlementaires, de tous bords politiques, pourront encore tenir longtemps sur le sujet : c’est une question de santé publique.
La délégation des tâches fluidifierait non seulement la permanence des soins ambulatoires mais le système de santé dans son ensemble.
Monsieur Issindou, je n’ai fait, je le répète encore, que rappeler le message du Président de la République : aucune coercition ne sera exercée sur les médecins, en matière d’installation comme de permanence des soins ambulatoires.
Aujourd'hui, l’installation d’une maison de santé pluridisciplinaire qui, aux yeux de certains, constitue l’unique réponse à la désertification médicale, coûte, toutes aides confondues des collectivités territoriales, des ARS, des CPAM et de l’État, entre 500 000 et 2 millions d’euros. Pourrons-nous continuer longtemps encore à en installer ?
Monsieur Liebgott, vous avez souligné avec raison l’intérêt d’une campagne de communication. En direction des personnes âgées, le mieux est d’utiliser le canal de la télévision ou celui de la radio. Toutefois, cette information ne répondra à leur angoisse que si elles ont un médecin à proximité de chez elles, notamment en zone rurale. Il faut savoir qu’un grand nombre de médecins traitants ne prennent pas leur retraite, par devoir.
M. Jean-Pierre Door, président. Je tiens à souligner le fait que les professionnels de santé occupant une maison de santé à titre libéral versent un loyer au mètre carré. Le remboursement de l’investissement dans une telle maison demande entre sept et neuf ans.
Le loyer est versé à la collectivité locale qui a procédé à l’investissement.
Mme la rapporteure. Donc, l’ARS et la CPAM ne reçoivent rien.
M. Jean-Pierre Door, président. En effet. L’ARS verse généralement, pour sa part, entre 50 000 et 100 000 euros.
Nous devons désormais nous prononcer sur la publication du rapport de la mission d’information.
La Commission décide à l’unanimité, en application de l’article 145 du Règlement, d’autoriser la publication du rapport.
ANNEXE 1 :
LISTE DES PERSONNES AUDITIONNÉES
(par ordre chronologique)
Ø Samu-Urgences France – Dr Marc Giroud, président, et Dr François Braun, Samu-Urgences CHR Metz et secrétaire général de Samu-Urgences de France
Ø Conseil national de l’Ordre des médecins – Dr Patrick Bouet, président, et Dr François Simon, président de la section Exercice professionnel
Ø Fédération nationale des sapeurs-pompiers de France – Médecin Hors classe Patrick Hertgen
Ø Mme Monique Cavalier, directrice générale de l’Agence régionale de santé de la région Midi-Pyrénées, et Dr Christine Sagnes Raffy
Ø M. Antoine Durrleman, président de la 6e chambre de la Cour des comptes, M. Didier Selles et M. François de la Gueronnière, conseillers maîtres
Ø Haute Autorité de santé – Pr Jean-Luc Harrousseau, président, et M. Dominique Maigne, directeur
Ø M. Claude Evin, ancien ministre, directeur général de l’agence régionale de santé d’Île-de-France, et M. Pierre Ouanhnon, directeur du pôle « ambulatoire et services aux professionnels de santé »
Ø Mme Marie Sophie Desaulle, présidente du Collège des directeurs d’agences régionales de santé et directrice de l’agence régionale de santé des Pays de Loire
Ø Dr Jean-Yves Grall, directeur général de l’agence régionale de santé du Nord-Pas de Calais, et Dr Nathalie de Pouvourville, chargée de mission « urgences et permanence des soins »
Ø Caisse nationale d’assurance maladie des travailleurs salariés – M. Frédéric Van Roekeghem, directeur général, et Mme Veronika Levendof, responsable des relations parlementaires
Ø Conseil national de l’ordre des sages-femmes* – Mme Marie-Josée Keller, présidente, Mme Marianne Benoit Truong Canh, vice-présidente, Mme Marie-Cécile Moulinier, secrétaire générale et M. Lucas Pisani, chargé des relations institutionnelles
Ø SOS médecins – Dr Dominique Ringard, président, Dr Serge Smadja, secrétaire général, et Dr Patrick Guerin, vice-président
Ø Conseil national de l’Ordre des pharmaciens* – M. Alain Delgutte, président du Conseil central des pharmaciens d’officine, et M. Jean-Charles Rochard, secrétaire général
Ø Conseil national de l’Ordre des infirmiers – M. Didier Borniche, président, et M. Jean-Yves Garnier, trésorier
Ø Conseil national de l’Ordre des masseurs-kinésithérapeutes – M. Jean-Paul David, président, et M. François Maignien, vice-président
Ø Table ronde réunissant les représentants des syndicats de médecins :
– Fédération des médecins de France (FMF) – Dr Jean-Paul Hamon, président
– Confédération des syndicats médicaux français (CSMF) – Dr Luc Duquesnel, président de l’UNOF-CSMF
– Syndicat des médecins libéraux (SML) – Dr Roger Rua, président
– MG France – Dr Claude Leicher, président, et Dr Roland Rabeyrin, vice-président
Ø Table ronde réunissant les représentants des associations d’élus locaux :
– Association des maires des villes moyennes – Mme Nicole Gibourdel, déléguée générale
– Association des maires ruraux de France – M. Vanik Berberian, président
– Association nationale des élus de la montagne (ANEM) – M. Joël Giraud, député des Hautes-Alpes, M. Pierre Bretel, délégué général et M. Olivier Riffard, chargé de mission
Ø Fédération de l’hospitalisation privée (FHP)* – M. Jean-Loup Durousset, président, M. Thierry Béchu, délégué général de la FHP-MCO, M. Anthony Frémondière, directeur des affaires institutionnelles
Ø Association des médecins urgentistes de France – Dr Patrick Pelloux, président
Ø Fédération Française des maisons et pôles de santé – M. Pierre de Haas, président
Ø Fédération hospitalière de France (FHF) – M. Gérard Vincent, délégué général, et M. Maxime Cauterman, conseiller médical
Ø Conseil national de l’Ordre des chirurgiens-dentistes – M. Christian Couzinou, président
Ø Association des départements de France – M. Bernard Cazeau, sénateur de la Dordogne et président du Conseil général, et Mme Marylène Jouvien, responsable des relations avec le parlement
Ø Fédération nationale des centres de santé – Dr Richard Lopez, président, directeur de la santé
Ø Dr Caroline Aparicio, responsable de la Permanence d’accès aux soins (PASS) de l’Hôpital de Lariboisière et Mme Imane Soussou, assistante sociale de la PASS de l’hôpital Lariboisière
Ø Collectif interassociatif sur la santé – Mme Danièle Desclerc Dulac, secrétaire générale, M. Marc Morel, directeur, et M. Nicolas Brun coordonnateur du Pôle « Protection sociale et santé » de l’Union nationale des associations familiales (UNAF) et président d’honneur du CISS
Ø Intersyndicale nationale autonome représentative des internes de médecine générale (ISNAR-IMG) – M. Julien Poimboeuf, président, M. Guillaume Pogu, porte-parole, et M. Pierre Antoine Moinard, vice-président
Ø M. Louis Lareng, fondateur du SAMU dans la Haute Garonne et spécialiste de la Télémédecine
Ø Médecins du monde – Dr Thierry Brigaud, président du conseil d’administration, et Dr Jean-François Corty, directeur des Missions France
Ø Chambre syndicale de la répartition pharmaceutique – M. Hubert Olivier, président de la CSRP et président du Directoire de l’Office commercial pharmaceutique (OCP), et M. Emmanuel Dechin, secrétaire général de la CSRP
Ø Fédération nationale des transporteurs sanitaires – M. Thierry Schifano, président
Ø Fédération nationale des SAMU sociaux – Mme Martine Wonner, directrice médicale du Samusocial de Paris
Ø M. Jérome Colrat, directeur de l’Association Alynea et responsable du Samusocial de Lyon
Ø Association des régions de France – Mme Madeleine Ngombet, présidente de la commission santé de l’ARF et vice-présidente de la région Poitou Charentes, Mme Anne Marie Prinet, conseillère régionale des Pays de la Loire, et Mme Claire Bernard, directrice des Etudes
Ø M. Jean-Michel Diébolt, directeur de l’Inspection et de l’Audit, direction générale de l’AP-HP et M. Dominique Brun-Ney, chef du département des urgences à l’AP-HP
Ø Observatoire du droit à la santé des étrangers – M. Pascal Revault, directeur médical au COMEDE, Mme Caroline Izambert, ACT’UP Paris, Mme Delphine Fanget, Médecins du Monde, et Mme Laura Petersell, juriste à l’association CIMADE
Ø Commissariat général à l’égalité des territoires (CGET) - M. Philippe Caradec, Conseiller auprès du commissaire général à l’égalité des territoires, et Mme Céline Schmitt, chargée de mission cohésion sociale, santé et sports
Ø Ministère de l’intérieur : Direction générale de la sécurité civile et de la gestion des crises (DGSCGC) - M. Michel Papaud, directeur général, M. Benoît Trévisani, sous-directeur des services d’incendie et des acteurs de secours, et Dr Marie-Pascale Petit, conseillère médicale du directeur de la sécurité civile et de la gestion des crises
Ø Association du corps préfectoral et des hauts fonctionnaires du ministère de l’intérieur - M. Jean Daubigny, président, et Mme Psylvia Dewas-Tasseau, chargée de mission auprès de M. Jean Daubigny
Ø Syndicat « Ambulanciers de France » – M. David Anquetil, coordinateur, et M. David Recher, ambulancier
Ø M. Didier Tabuteau, conseiller d’État, directeur de la chaire « Santé », Sciences Po
Ø Direction générale de l’offre de soins (DGOS) – M. Jean Debeaupuis directeur général de l’offre de soins, M. Samuel Pratmarty, sous-directeur par intérim de la régulation de l’offre de soins, et Mme Élise Riva, adjointe au bureau premier secours de la sous-direction de la régulation de l’offre de soins
Ø Secrétariat général du ministère des affaires sociales – Mme Natacha Lemaire, représentant le secrétaire général par intérim, et en charge du pôle santé au sein du Secrétariat général
Ø Mme Marisol Touraine, ministre des affaires sociales, de la santé et des droits des femmes
* Ces représentants d’intérêts ont procédé à leur inscription sur le registre de l’Assemblée nationale, s’engageant ainsi dans une démarche de transparence et de respect du code de conduite établi par le Bureau de l’Assemblée nationale.
ANNEXE 2 :
DÉPLACEMENTS DE LA MISSION
ET LISTE DES PERSONNES RENCONTRÉES
Ø À Bobigny, le jeudi 29 mai 2014
Centre hospitalier Avicenne
– Mme Dominique de Wilde, directrice du groupe hospitalier
– Dr Erick Chanzy, responsable de l’unité fonctionnelle du SMUR
– Pr Frédéric Lapostolle, responsable de l’unité enseignement recherche
– Dr Gilbert Leclercq, directeur médical adjoint du SAMU 93
– Dr Lila Hamza, responsable de l’unité fonctionnelle des urgences
Ø En Picardie, du mercredi 18 juin au vendredi 20 juin 2014
Centre hospitalier régional universitaire d’Amiens
– Mme Catherine Geindre, directrice générale
– Pr Christine Ammirati, Service d’accueil des urgences
Préfecture de Région
– M. Jean-François Cordet, préfet de la région Picardie
Agence régionale de santé (ARS) de Picardie
– M. Christian Dubosq, directeur général
Service départemental d’incendie et de Secours
– M. le Lieutenant-Colonel Michaël Bernier, délégué départemental du SDIS
Siège de SOS médecins Picardie
– Dr Dominique Ringard, président de « SOS médecins »
Centre hospitalier de Doullens
– M. Thierry Giracca, directeur
– Dr Bonelle, responsable des urgences – SMUR – UHCD
ANNEXE 3 : COMPOSITION DE LA MISSION D’INFORMATION
M. Gérard BAPT |
Socialiste, républicain et citoyen |
M. Jean-Pierre DOOR, président |
Les Républicains |
Mme Monique IBORRA |
Socialiste, républicain et citoyen |
M. Denis JACQUAT |
Les Républicains |
Mme Bernadette LACLAIS |
Socialiste, républicain et citoyen |
Mme Annie LE HOUÉROU |
Socialiste, républicain et citoyen |
M. Michel LIEBGOTT |
Socialiste, républicain et citoyen |
Mme Catherine LEMORTON, rapporteure |
Socialiste, républicain et citoyen |
Mme Véronique MASSONNEAU |
Écologistes |
Mme Dominique ORLIAC |
Radical, républicain, démocrate et progressiste |
Mme Luce PANE |
Socialiste, républicain et citoyen |
M. Bernard PERRUT |
Les Républicains |
M. Jean-Louis TOURAINE |
Socialiste, républicain et citoyen |
M. Jonas TAHUAITU |
Union des démocrates et indépendants |
Groupe de la Gauche démocrate et républicaine –siège non pourvu
(1 ) Le programme « Personnes Âgées En Risque de Perte d'Autonomie », fondé sur l’article 48 de la loi de financement de la sécurité sociale (LFSS) pour 2013, et s’inscrivant dans le cadre de la Stratégie nationale de santé, a pour objectif de mettre en œuvre un parcours de santé fluide et identifié des personnes âgées de plus de 75 ans
2 () Les numéros des propositions indiqués entre parenthèses sont ceux qui apparaissent dans les développements du présent rapport.
3 () La continuité des soins permet d’assurer le suivi, dans la durée, des problèmes de santé d’un patient sans rompre la chaîne des soins et en s’assurant du transfert interdisciplinaire des données le concernant.
4 () Article 15 du projet de loi de modernisation de notre système de santé, adopté en 1ère lecture par l’Assemblée nationale le 14 avril 2015, TA n° 505.
5 () La Cour des comptes en a dénombré 64 dans son rapport relatif à la PDSA.
6 () Ancien article 77 du code de déontologie médicale : « C’est un devoir pour tout médecin de participer aux services de garde de jour et de nuit. ».
7 () Article R. 6315-4 du code de la santé publique.
8 () Centre 15 : Centre de réception et de régulation des appels (CRRA).
9 () Décret n° 2010-809 du 13 juillet 2010 relatif aux modalités d’organisation de la permanence des soins.
10 () Par ailleurs certaines ARS ont d’ores et déjà procédé à des évolutions de leur cahier des charges. En 2013, au moins 10 ARS l’ont modifié et 5 l’ont modifié depuis le début de l’année 2014, afin d’adapter au mieux l’organisation de cette mission aux besoins et aux ressources.
11 () Loi n° 2013-1203 du 23 décembre 2013 de financement de la sécurité sociale pour 2014.
12 () Les établissements visés au d) sont les établissements privés à but lucratif.
13 () Conseil national de l’ordre des médecins, « Enquête sur l’état des lieux de la permanence des soins en médecine générale », janvier 2014.
14 () Décret n° 2010-810 du 13 juillet 2010 relatif au comité départemental de l’aide médicale urgente, de la permanence des soins et des transports sanitaires.
15 () Engagement n° 9 du « Pacte territoire santé » du 13 juillet 2014 : garantir un accès aux soins urgents en moins de 30 minutes d’ici 2015.
16 () Cour des comptes, « chapitre XII : la permanence des soins », Rapport sur l’application des lois de financement de la sécurité sociale, septembre 2013.
17 () Conseil national de l’ordre des médecins, « Enquête sur l’état des lieux de la permanence des soins en médecine générale », janvier 2014.
18 () Nuit profonde : de minuit à 8 heures du matin.
19 () Cour des comptes, Ibidem.
20 () Commentaires du code de déontologie médicale, Conseil national de l’ordre des médecins, mis à jour le 12 février 2014.
21 () Conseil national de l’ordre des médecins, Enquête sur l’état des lieux de la permanence des soins en médecine générale, janvier 2014.
22 () Conseil national de l’ordre des médecins, atlas de la démographie médicale en France, situation au 1er janvier 2014.
23 () Par « effection », il faut comprendre la réalisation, par le médecin de garde ou d’astreinte, de consultations ou de visites à la demande de la régulation médicale, à partir de son cabinet ou d’un point fixe de garde.
24 () Journal officiel n° 176 du 31 juillet 2012, page 12 474.
25 () Arrêté du 4 mai 2012 du ministère du travail, de l’emploi et de la santé portant approbation de la convention nationale organisant les rapports entre les pharmaciens titulaires d’officine et l’assurance maladie conclue le 4 avril 2012 entre, d’une part, l’UNCAM (Union nationale des caisses d’assurance maladie), et, d’autre part, la Fédération des syndicats pharmaceutiques de France, l’Union des syndicats de pharmacies d’officine et l’Union nationale des pharmaciens de France, JO du 6 mai 2012.
26 () Haute autorité de santé, « Prescription médicamenteuse par téléphone (ou téléprescription) dans le cadre de la régulation médicale », Recommandations, février 2009.
27 () Haute autorité de santé, « modalités de prise en charge d’un appel de demande de soins non programmés dans le cadre de la régulation médicale », recommandations de bonne pratique, mars 2011.
28 () 62 % selon la CNAMTS.
29 () L’enquête précitée fait état d’une liste non exhaustive et cite notamment les départements de l’Allier, de la Creuse, de l’Eure, de l’Isère, des Landes, du Maine-et-Loire, de la Mayenne, de la Meurthe-et-Moselle, du Morbihan, du Haut-Rhin, du Rhône, de la Seine-Maritime, de la Vendée, des Vosges ou encore de l’Yonne.
30 () Audition du 12 décembre 2013 de M. Patrick Hertgen, vice-président de la Fédération nationale des sapeurs-pompiers de France.
31 () Il existe une plateforme commune, sur un site commun, dans une dizaine de départements (plateforme unique 15/18).
32 () Audition du 12 décembre 2013 de M. Patrick Hertgen, vice-président de la Fédération nationale des sapeurs-pompiers de France.
33 () Cour des comptes, « chapitre XII : la permanence des soins », Rapport sur l’application des lois de financement de la sécurité sociale, septembre 2013.
34 () Dr Jean-Yves Grall « les maisons médicales de garde », rapport remis au ministre de la santé et des solidarités, juillet 2006.
35 () Circulaire n° DHOS/DSS/CNAMTS/O1/1B/2007/137 du 23 mars 2007 relative aux maisons médicales de garde et au dispositif de permanence des soins en médecine ambulatoire.
36 () Certains crédits sont protégés par le principe de « fongibilité asymétrique » : les crédits de prévention ne peuvent être employés qu’à cet usage ; les crédits destinés au financement de la prévention des handicaps et de la perte d’autonomie ainsi qu’au financement des prises en charge et accompagnements des personnes handicapées ou âgées dépendantes ne peuvent être affectés qu’à ces usages ou à des actions de prévention.
37 () Montant net après prise en compte de la mise en réserve des crédits à hauteur de 75 millions d’euros.
38 () Instruction n° DGOS/R2/2011/192 du 20 avril 2011 relative à la permanence des soins en médecine ambulatoire.
39 () Arrêté du 20 avril 2011 relatif à la rémunération des médecins participant à la permanence des soins en médecine ambulatoire.
40 () Instruction n° DGOS/R3-R5/2011/ du 16 décembre 2011 relative aux modalités d’indemnisation des médecins libéraux participant à la permanence des soins en établissements de santé (PDSES).
41 () Données communiquées par le ministère des affaires sociales, de la santé et des droits des femmes.
42 () Article 4 et annexe XII de la convention nationale organisant les rapports entre les médecins libéraux et l’assurance maladie signée le 26 juillet 2011.
43 () Il s’agit de la majoration de déplacement nuit de 20 heures à 0 heure, et de 6 heures à 8 heures, de la majoration de déplacement dimanche et jour férié, de la majoration de déplacement nuit de 0 heure à 6 heures, des majorations de déplacement pour visite justifiée et des majorations pour actes effectués la nuit, les dimanches ou jours fériés.
44 () Cour des comptes, « chapitre XII : la permanence des soins », Rapport sur l’application des lois de financement de la sécurité sociale, septembre 2013.
45 () La CNAMTS précise qu’il « ne s’agit pas ici du montant exhaustif de la PDSA en 2012, puisque l’étude présentée ici concerne uniquement la France métropolitaine et n’inclut pas l’ensemble des omnipraticiens ayant effectué des actes de PDSA (pour rappel, ont été exclus de cette étude, les professionnels de santé non conventionnés, hospitaliers temps plein et ceux percevant des honoraires inférieurs à 10 000 euros par an) ».
46 () Albert Vuagnat, « Les urgences hospitalières : que sait-on ? », Le panorama des établissements de santé, DREES, édition 2013.
47 () Conseil national de l’ordre des médecins -données 2012.
48 () Conseil national de l’ordre des médecins -données 2012.
49 () Projet régional de Santé du Nord-Pas-de-Calais, 2012
50 () Institut national du cancer- Données 2011-
51 () Circulaire DGOS/R4/2013/246 du 18 juin 2013 relative à l’organisation et le fonctionnement des permanences d’accès aux soins de santé (PASS).
52 () Pôle : regroupement de services hospitaliers (art. L. 6146-1 du Code de la santé publique)
53 () Rapport de l’Observatoire de l’accès aux soins de la Mission France, 2010.
54 () Rapport de Mme Aline Archimbaud, Sénatrice chargée d’une mission par le Premier ministre : Quarante propositions pour l’accès aux soins des plus démunis, Septembre 2013. http://www.cmu.fr/fichier-utilisateur/fichiers/rapport_officiel-aline_archimbaud%5B1%5D.pdf.
55 () Circulaire NOR : JUSD1033099C et NOR : JUSD1033764C relatives à la mise en œuvre de la réforme de la médecine légale.
56 () Le premier alinéa de l’article L. 2223-42 du code général des collectivités territoriales dispose que « l’autorisation de fermeture du cercueil ne peut être délivrée qu’au vu d’un certificat, établi par un médecin, attestant le décès ».
57 () Article R. 4127-76 du code de la santé publique.
58 () Réponse du ministère chargé des personnes âgées et de l’autonomie à une question orale sans débat posée par Mme Catherine Proraccia, sénatrice du Val de marne (n° 0421S, JO Sénat du 5 juin 2013, page 5337).
59 () « Constats et certificats de décès à domicile ou sur site privé ou public : aspects éthiques et déontologiques », Section éthique et déontologie, rapport adopté lors de la session du Conseil national de l’Ordre des médecins d’octobre 2013.
60 () Réponse du ministère de l’emploi, du travail et de la santé à la question écrite du député M. Christophe Priou, n° 66595, XIIIè législature, JO du 26 avril 2011, page 4341.
61 () Rapport d’information sur les transports de patients n°2392, déposé le 27 novembre 2014 et présenté par M. Pierre Morange, rapporteur, coprésident de la MECSS.
62 () En dix ans, les dépenses de frais de transport ont augmenté de 700 millions d’euros pour les ambulances, passant de 900 millions d’euros en 2003 à 1,6 milliard d’euros en 2013, tout en demeurant à peu près stables depuis 2010 ; les dépenses de taxi ont triplé, passant de 500 millions d’euros en 2003 à 1,5 milliard d’euros en 2013. Au total, les dépenses prises en charge au titre du transport de patients ont représenté quelque 4 milliards d’euros sur l’exercice 2013 ; elles ont augmenté de plus de 60 % entre 2000 et 2010.
63 () Ce supplément correspond à l’acte de régulation fait par le médecin régulateur du Centre 15.
64 () Rapport de la Cour des comptes sur l’application de la loi de financement de la sécurité sociale pour 2014.
65 () Décret n° 2009-1173 du 1er octobre 2009 déterminant les modalités de mise en œuvre des expérimentations concernant la permanence de soins en médecine ambulatoire.
66 () Arrêté du 31 décembre 2009 fixant les montants maximaux des rémunérations et des dépenses dans le cadre des expérimentations de permanence de soins.
67 () DHOS n° 2007-137 du 23 mars 2007, relative aux maisons médicales de garde et au dispositif de permanence des soins en médecine ambulatoire.
68 () Yvon Berland : « Coopération des professions de santé : le transfert de tâches et de compétences », novembre 2003.
69 () Susan Jenkins-Clarke : «Teams and seams : skill mix in primary care », Journal of Advanced Nursing, 1998.
70 () IRDES, Questions d’économie de la santé, n° 136- 2008 : « La coopération médecins/infirmières améliore le suivi des patients diabétiques de type 2 ».
71 () DREES : « Les médecins généralistes face au paiement à la performance et à la coopération avec les infirmiers »- Études et résultats n° 873 de février 2014.
72 () Article de Malika Surbled paru sur le site médical « Actu soins » le 20 novembre 2012.
73 () Le comité des sages, institué par le Premier ministre en février 2013, a rendu un rapport intitulé : « Un projet global pour la stratégie nationale de santé », en Juin 2013.
74 () Cité dans « Enjeux économiques des nouvelles formes de coopération entre professionnels de santé », groupe de travail présidé par : Mme Mireille Elbaum, CNAM et organisé par la HAS, 2007.
75 () Cour des comptes, rapport sur l’application des lois de financement de la sécurité sociale, synthèse, septembre 2014.
76 () http://www.ladocumentationfrancaise.fr/rapports-publics/114000408/index.shtml.
77 () Convention type rédigée conformément aux principes posés par le décret 2012-1030 du 6 septembre 2012 relatif à la HAD dans établissements d’hébergement à caractère social ou médico-social.
78 () La cour des comptes dans son rapport sur la loi de financement pour 2013 et dans son chapitre sur la permanence des soins évalue à 64 le nombre d’associations de ce type, regroupant plus de 1 000 médecins.
79 () Modalités de prise en charge d’un appel de demande de soins non programmés dans le cadre de la régulation médicale- Recommandation de bonnes pratiques de la HAS.
80 () Décret n° 2010-809 du 13 juillet 2010 relatif aux modalités d’organisation de la permanence des soins.
81 () « Prescription médicamenteuse par téléphone (ou téléprescription) dans le cadre de la régulation médicale », Recommandations, février 2009.
82 () « Évaluation de l’application du référentiel d’organisation du secours à personne et de l’aide médicale urgente », rapport IGAS-IGA de juin 2014.
83 () DREES, Études et résultat : « Urgences : la moitié des patients restent moins de deux heures, hormis ceux maintenus en observation », n° 889, juillet 2014.
84 () Le circuit court a été mis en place dans de nombreux services d’urgences pour accélérer la prise en charge des cas bénins. À l’arrivée aux urgences, un professionnel de santé apprécie la gravité de l’état du patient et peut l’orienter vers une simple consultation médicale si aucun acte technique ne semble nécessaire. Les données sur les coûts sont issues d’une étude menée par la DGOS.
© Assemblée nationale
