ASSEMBLÉE NATIONALE
CONSTITUTION DU 4 OCTOBRE 1958
TREIZIÈME LÉGISLATURE
Enregistré à la Présidence de l'Assemblée nationale le 30 mars 2011.
RAPPORT D’INFORMATION
DÉPOSÉ
en application de l’article 145-7, alinéa 1, du Règlement
PAR LA COMMISSION DES AFFAIRES SOCIALES
sur la mise en application de la loi n° 2009-879 du 21 juillet 2009
portant réforme de l’hôpital et relative aux patients, à la santé
et aux territoires,
ET PRÉSENTÉ
PAR MM. Christian PAUL et Jean-Marie ROLLAND,
Députés.
——
INTRODUCTION 9
I.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE IER « MODERNISATION DES ÉTABLISSEMENTS DE SANTÉ » 11
A. LES MISSIONS DE SERVICE PUBLIC DES ÉTABLISSEMENTS DE SANTÉ 24
B. LA GOUVERNANCE DES ÉTABLISSEMENTS DE SANTÉ 26
1. Le conseil de surveillance 27
a) La composition du conseil de surveillance 27
b) La présidence du conseil de surveillance 28
c) Le fonctionnement du conseil de surveillance 29
2. Le directoire 32
a) La composition du directoire 32
b) Les missions du directoire 33
3. La commission médicale d’établissement (CME) 33
a) La composition de la CME 33
b) Le rôle du président de la CME 36
4. Les pôles d’activité clinique ou médico-technique 38
a) Une généralisation de l’organisation interne des établissements en pôles d’activité clinique ou médico-technique 38
b) Le renforcement des compétences du chef de pôle 39
C. LES STRUCTURES DE COOPÉRATION INTER-HOSPITALIÈRE 40
1. La loi a rénové les modes de coopération entre établissements 40
a) Les dispositions législatives relatives aux « cliniques ouvertes », aux communautés d’établissements de santé et aux syndicats interhospitaliers ont été supprimées 40
b) La loi a créé la communauté hospitalière de territoire, rénové le dispositif du groupement de coopération sanitaire et a prévu plusieurs mécanismes visant à inciter les établissements à coopérer 41
2. Si la plupart des textes réglementaires nécessaires à l’application de la loi ont été publiés, le recours aux nouvelles structures introduites par la loi apparaît encore limité 44
a) Les principaux textes relatifs aux nouveaux modes de coopération ont été publiés à ce jour 44
b) Les établissements de santé ne semblent pas s’être saisis des nouveaux outils de coopération mis à leur disposition 46
II.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE II « ACCÈS DE TOUS À DES SOINS DE QUALITÉ » 49
A. LA RÉGULATION DE LA DÉMOGRAPHIE DES PROFESSIONS DE SANTÉ 64
1. Les maisons et les pôles de santé 64
a) La loi comprend plusieurs dispositions visant à faciliter le développement des maisons et des pôles de santé 64
b) L’équipement du territoire en maisons de santé progresse mais pourrait être accéléré 65
2. La réorganisation des études médicales 70
3. Le contrat d’engagement de service public 72
a) La loi a institué un système de bourses d’études assorties d’une obligation d’exercice en zone déficitaire 72
b) Les principaux textes d’application nécessaires à la mise en œuvre rapide du dispositif ont été publiés 72
c) Le contrat d’engagement de service public constitue une réponse intéressante aux inégalités territoriales de santé, et sa mise en place a permis de développer les liens entre les agences régionales de santé et la communauté universitaire 74
4. Le contrat santé-solidarité 74
a) Une mesure de régulation de la démographique médicale appelée à être mise en œuvre en cas d’échec des mesures simplement incitatives 75
b) Une mesure « mise entre parenthèses » 76
B. LA MÉDECINE GÉNÉRALE ET SA FILIÈRE UNIVERSITAIRE 76
1. La reconnaissance de la médecine générale de premier recours 77
2. Le développement de la filière universitaire de médecine générale 78
a) Depuis 2002, les pouvoirs publics ont engagé un processus de revalorisation de la médecine générale 78
b) La loi HPST garantit le développement de la filière universitaire de médecine générale en fixant un objectif quantifié de créations de postes d’enseignants titulaires 79
c) Le respect des objectifs ambitieux fixés par la loi HPST rencontre des difficultés 79
C. LA PERMANENCE ET LA CONTINUITÉ DES SOINS 80
1. La mission de service public de permanence des soins 80
2. La continuité des soins en médecine ambulatoire 82
D. LES SANCTIONS POUR NON-TRANSMISSION ÉLECTRONIQUE DES FEUILLES DE SOINS 82
1. Un dispositif d’incitation à la télétransmission justifié par un important gisement d’économies 83
2. Un dispositif qui ne doit pas être appliqué de façon aveugle 84
E. LA RÉFORME DE LA BIOLOGIE MÉDICALE 85
1. Une habilitation à réformer la biologie médicale par ordonnance, encadrée par des orientations précises 85
2. Une mise en application très progressive de la réforme 86
F. LE DISPOSITIF DE « DÉVELOPPEMENT PROFESSIONNEL CONTINU » DES PROFESSIONNELS DE SANTÉ 87
1. La loi a institué un dispositif de « développement professionnel continu » commun à toutes les professions de santé 87
2. Les modalités de mise en œuvre du développement professionnel continu font encore l’objet de concertations entre les pouvoirs publics et les professionnels de santé 88
a) L’application de l’article 59 nécessite onze textes réglementaires, dont sept décrets en Conseil d’État et quatre décrets simples 88
b) Aucun décret d’application de l’article 59 n’est paru à ce jour, leur contenu faisant toujours l’objet de concertation avec les professionnels concernés 89
G. LE « SECTEUR OPTIONNEL » 90
III.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE III « PRÉVENTION ET SANTÉ PUBLIQUE » 93
A. L’ÉDUCATION THÉRAPEUTIQUE 101
B. LA CONTRACEPTION 102
C. LA RÉGLEMENTATION DE LA PROFESSION DE PSYCHOTHÉRAPEUTE 103
D. LA LUTTE CONTRE L’ALCOOL 103
IV.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE IV « ORGANISATION TERRITORIALE DU SYSTÈME DE SANTÉ » 105
A. LA MISE EN PLACE DES AGENCES RÉGIONALES DE SANTÉ 115
1. Les missions et les compétences des agences 115
2. La gouvernance des agences régionales de santé 116
a) Le directeur général 116
b) Le conseil de surveillance 117
c) La conférence régionale de la santé et de l’autonomie 118
d) Les commissions de coordination des politiques publiques 120
3. L’organisation et le fonctionnement des agences 121
a) Le statut des agences 121
b) L’organisation territoriale de l’agence 121
c) Le régime financier de l’agence 122
d) Le personnel de l’agence 122
4. La planification régionale de la politique de santé 124
a) Le projet régional de santé 124
b) Le plan stratégique régional de santé 125
c) Le schéma régional de prévention 125
d) Le schéma régional d’organisation des soins 126
e) Le schéma régional d’organisation médico-sociale 127
f) Les programmes d’application des schémas sectoriels 127
g) Le programme pluriannuel régional de gestion du risque 128
5. Les territoires de santé et les conférences de territoire 132
6. Les modalités et moyens d’intervention des agences régionales de santé 134
a) La veille, la sécurité et les polices sanitaires 134
b) La contractualisation avec les « offreurs de services de santé » 135
c) L’accès aux données de santé 136
7. L’installation effective des agences 137
a) Une phase de préfiguration courte, mais unanimement jugée utile 137
b) Une montée en charge très progressive 137
B. LA RÉFORME DU PILOTAGE NATIONAL DU SYSTÈME DE SANTÉ 138
1. La loi a réformé le pilotage national du système de santé de façon à doter les agences régionales de santé d’un correspondant national unique et d’une certaine autonomie 139
a) La loi prévoit des mécanismes de coordination du pilotage national du système de santé 139
b) La loi confère aux agences une certaine autonomie dans la définition et la mise en œuvre des politiques de santé 140
2. Le nouveau pilotage national des agences régionales de santé a été mis en place, mais les pratiques méritent d’évoluer pour que les agences disposent de l’autonomie et des marges de manœuvre nécessaires 141
a) Les dispositions de la loi relatives au pilotage national des agences ont été mises en application 141
b) La pratique de la nouvelle gouvernance du système de santé mérite d’évoluer afin de laisser davantage d’autonomie aux agences 144
C. LA RÉFORME DE LA REPRÉSENTATION RÉGIONALE DES PROFESSIONNELS DE SANTÉ LIBÉRAUX 145
1. Avec la création des unions régionales des professionnels de santé, la loi a réorganisé la représentation des praticiens libéraux 145
a) Les unions régionales des professionnels de santé libéraux 145
b) La réforme des critères de représentativité au niveau national des syndicats de professionnels de santé libéraux 146
2. Les unions régionales des professionnels de santé ont pu être mises en place à l’automne 2010 147
a) La quasi-totalité des textes réglementaires nécessaires à la mise en place des unions régionales a été publiée 147
b) L’organisation des élections 148
D. LA PROCÉDURE D’APPEL À PROJET DANS LE SECTEUR MÉDICO-SOCIAL : UNE RÉVOLUTION COPERNICIENNE 148
1. Les commissions d’appel à projets 149
a) Une composition adaptée à chaque autorité compétente 149
b) Un fonctionnement encadré 153
2. Les étapes de la procédure 153
a) Le calendrier prévisionnel 153
b) L’avis d’appel à projet et le cahier des charges 154
c) L’instruction et la décision des commissions 156
V.- CONTRIBUTION DE M. CHRISTIAN PAUL, CO-RAPPORTEUR 157
1. L’absence d’outils nécessaires pour lutter efficacement contre les inégalités territoriales et sociales dans l’accès aux soins 158
2. Un hôpital public morcelé et une gouvernance calquée sur le privé 160
3. La mise en place technocratique des agences régionales de santé 160
4. Les principes d’une politique de santé solidaire 162
a) Faire de la prévention la priorité 162
b) Un nouvel âge de l’organisation des soins 162
c) Reconquérir une prise en charge solidaire des dépenses de santé 165
VI.- CONTRIBUTION DE M. JEAN-MARIE ROLLAND, CO-RAPPORTEUR 167
1. La contribution de la loi HPST à la revalorisation de la médecine générale et à l’essor de sa filière universitaire 168
2. La question de la démographie médicale 169
3. Le statut des établissements de santé, et la prise en compte de la spécificité des établissements à but non-lucratif 170
TRAVAUX DE LA COMMISSION 171
ANNEXE : LISTE DES PERSONNES AUDITIONNÉES 199
La loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires a mis en œuvre une profonde réforme de notre système de santé.
Initialement composé de 33 articles, le projet de loi s’est considérablement enrichi tout au long de la longue et approfondie discussion parlementaire qui a conduit à son adoption. Au final, la loi promulguée contient 135 articles.
Un très important travail réglementaire était nécessaire pour mettre en œuvre les nombreuses dispositions de la loi. 161 décrets en Conseil d’État étaient attendus dont 112 ont été publiés et 79 décrets simples étaient nécessaires dont 42 ont été publiés.
Au total, le taux de publication de l’ensemble des mesures réglementaires d’application (hors ordonnances et arrêtés) est de 64%. Ce taux moyen, dans tous les sens du terme, cache en fait d’assez grandes disparités entre les titres.
Les titres I et IV, relatifs à la « Modernisation des établissements de santé » et à l’ « Organisation territoriale du système de santé », ont des taux de publication supérieurs à 80% alors que les titres II et III, relatifs à l’ « Accès de tous à des soins de qualité » et à la « Prévention et santé publique » ont des taux de publication beaucoup plus faibles, respectivement de 40% et de 54%.
Au final, le jugement, technique, sur le travail d’application de la loi est donc partagé : plutôt positif sur les titres I et IV, d’autant que le travail était particulièrement important ; beaucoup plus négatif s’agissant des titres III et surtout II.
Vos rapporteurs ont retenu la présentation suivante pour le présent rapport : pour chacun des titres est présenté un tableau retraçant l’ensemble des décrets nécessaires et indiquant leur état de publication ; ont ensuite été retenus un certain nombre de thèmes particulièrement importants qui font l’objet de développements spécifiques et détaillés.
Enfin, après l’examen des quatre titres, figure une contribution personnelle de chacun des rapporteurs.
I.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE IER « MODERNISATION DES ÉTABLISSEMENTS DE SANTÉ »
Le titre Ier, intitulé « Modernisation des établissements de santé » et constitué de 35 articles, rassemble les dispositions de la loi concernant les soins hospitaliers, reprenant une large part des recommandations de la commission de concertation sur les missions de l’hôpital présidée par M. Gérard Larcher.
Il a notamment réformé les missions de service public des établissements de santé, la gouvernance des hôpitaux, et les structures de coopération inter-hospitalière. En raison de leur importance, vos rapporteurs ont d’ailleurs souhaité que ces trois points fassent chacun l’objet de développements spécifiques.
Le titre Ier comportait 14 articles d’application directe :
– l’article 2, qui précise le statut des établissements d’hospitalisation à domicile (HAD) ;
– l’article 4, qui réglemente l’usage de l’appellation d’ « établissement d’hospitalisation à domicile » ;
– l’article 14, relatif au centre d’accueil et de soins hospitaliers (CASH) de Nanterre ;
– l’article 20, qui charge le Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière de tenir à la disposition des hôpitaux une liste des praticiens volontaires pour y exercer en qualité de praticiens contractuels ;
– l’article 24, qui précise les modalités de facturation des soins délivrés aux patients non couverts par un régime obligatoire d’assurance maladie ;
– l’article 25, qui étend les attributions des conseillers généraux des établissements de santé ;
– l’article 26, qui prévoit une mesure de coordination ;
– l’article 27, qui intègre au moins un représentant des établissements de soins à domicile au sein de la conférence nationale de santé ;
– l’article 29, qui permet aux établissements privés de facturer aux patients, dans certaines conditions, les honoraires de leurs médecins salariés ;
– l’article 30, qui assouplit certaines règles de délais de paiement pour les établissements et services médico-sociaux ;
– l’article 31, qui tire les conséquences de la réforme sur le statut de certaines catégories d’agents ;
– l’article 32, qui précise que les contrats quadriennaux des universités doivent prendre en compte les conventions hospitalo-universitaires ;
– l’article 33, qui précise que le projet d’établissement d’un centre hospitalier régional prend en compte « les objectifs de formation et de recherche définis dans la convention » passée avec l’université ;
– l’article 34, qui définit le contenu des conventions passées entre les universités et les centres hospitaliers régionaux.
En outre, deux dispositions de ce titre ont été déclarées non conformes à la Constitution, partiellement ou en totalité, par le Conseil constitutionnel dans sa décision nº 2009-584 DC du 16 juillet 2009 :
– l’article 16, qui prévoyait d’expérimenter une annualisation du temps de travail des praticiens hospitaliers exerçant à temps partiel, au motif que la loi ne fixait pas elle-même la durée de l’expérimentation ;
– les dispositions de l’article 17 qui chargeaient la Cour des comptes de coordonner les modalités de certification des comptes d’établissements publics de santé, au motif que le législateur a méconnu « l’étendue de sa compétence » en ne déterminant pas précisément les limites du pouvoir conféré à la Cour.
Les autres dispositions du titre Ier appelaient la publication de 78 textes réglementaires, dont 55 décrets en Conseil d’État et 23 décrets simples. À ce jour, 65 textes ont été publiés – soit un taux d’application de 83,33 %. Il convient donc de saluer les efforts consentis par le Gouvernement afin que la réforme de l’hôpital puisse être mise en œuvre rapidement.
Treize décrets sont actuellement en attente de publication. Il s’agit notamment de deux décrets d’application de l’article 17, relatif à la certification des comptes des établissements publics de santé. Toutefois, le cabinet du ministre du travail, de l’emploi et de la santé a assuré vos rapporteurs de la publication prochaine des textes manquant à ce jour.
Le tableau ci-après présente article par article l’ensemble des décrets en Conseil d’État et décrets simples relatifs au titre I de la loi.
Article |
Division |
Objet du renvoi |
Catégorie de texte |
Texte d’application |
1 |
Art. L. 6111-2 du code de la santé publique |
Définition de la politique du médicament et des dispositifs médicaux stériles dans les établissements de santé et mise en place d'un système permettant d'assurer la qualité de la stérilisation des dispositifs médicaux. |
DCE |
Décret n° 2010-1029 du 30/08/2010 relatif à la politique du médicament et des dispositifs médicaux stériles dans les établissements de santé |
1 |
Art. L. 6111-2 du code de la santé publique |
Idem |
DCE |
Décret n° 2010-1030 du 30/08/2010 relatif à la stérilisation des dispositifs médicaux dans les établissements de santé |
1 |
Art. L. 6112-2 du code de la santé publique |
Conditions dans lesquelles le service public des armées participe aux missions de service public |
D |
Non publié |
1 |
Art. L. 162-22-10 du code de la sécurité sociale |
Rapport présenté par le Gouvernement avant le 15 octobre de chaque année sur la tarification à l'activité des établissements de santé et ses conséquences sur l'activité et l'équilibre financier des établissements publics et privés. |
R |
Rapport au Parlement du 31/10/2009 sur la tarification à l'activité |
1 |
Art. L. 6161-5 du code de la santé publique |
Modalités d'application de l’article |
D |
Décret n° 2010-535 du 20/05/2010 relatif aux établissements de santé privés d'intérêt collectif |
1 |
Art. L. 6161-9 du code de la santé publique |
Conditions dans lesquelles un établissement de santé peut recourir à des professionnels médicaux et auxiliaires médicaux libéraux dans la mise en œuvre de ses missions de service public et de ses activités de soins |
D |
Non publié |
1 |
Art. L. 6311-2 du code de la santé publique |
Conditions dans lesquelles le fonctionnement des unités participant au service d'aide médicale urgente et des centres de réception et de régulation des appels peut être assuré avec le concours de médecins d'exercice libéral |
DCE |
Décret n° 2010-809 du 13/07/2010 relatif aux modalités d'organisation de la permanence des soins |
1 |
Art. L. 6323-1 du code de la santé publique |
Conditions techniques de fonctionnement des centres de santé |
D |
Décret n° 2010-895 du 30/07/2010 relatif aux centres de santé |
1 |
Art. L. 6145-1 du code de la santé publique |
Définition des critères de déséquilibre financier des établissements |
DCE |
Décret n° 2010-425 du 29/04/2010 relatif à l'organisation financière et à l'investissement immobilier des établissements de santé |
1 |
/ |
/ |
DCE |
Décret n° 2010-1408 du 12/11/2010 relatif à la lutte contre les événements indésirables associés aux soins dans les établissements de santé |
1 |
/ |
/ |
D |
Décret n° 2010-622 du 07/06/2010 relatif au fonctionnement de l'institut Gustave Roussy |
3 |
Art. L. 5126-5-1 du code de la santé publique |
Conditions dans lesquelles les établissements de santé délivrant des soins à domicile et disposant d'une pharmacie à usage intérieur peuvent confier à des pharmacies d'officine une partie de leurs activités |
DCE |
Décret n° 2010-1228 du 19/10/2010 relatif aux conditions dans lesquelles certains établissements de santé peuvent faire appel à des pharmacies d'officine ou à la pharmacie à usage intérieur d'un autre établissement |
3 |
Art. L. 5126-14 du code de la santé publique |
Conditions dans lesquelles les établissements de santé délivrant des soins à domicile et disposant d'une pharmacie à usage intérieur peuvent confier à des pharmacies d'officine une partie de leurs activités |
DCE |
Décret n° 2010-1243 du 20/10/2010 relatif aux modalités selon lesquelles une pharmacie à usage intérieur d'un établissement de santé peut confier à un établissement pharmaceutique la réalisation de certaines préparations |
5 |
Art. L. 6144-1 du code de la santé publique |
Conditions dans lesquelles la commission médicale d'établissement est consultée sur les matières la concernant |
DCE |
Décret n° 2010-439 du 30/04/2010 relatif à la commission médicale d'établissement dans les établissements publics de santé |
5 |
Art. L. 6144-1 du code de la santé publique |
Conditions dans lesquelles le directeur général de l'agence régionale de santé constate le non-respect de la mise à disposition du public des résultats des indicateurs de qualité et de sécurité des soins et peut prendre les mesures appropriées |
D |
Décret n° 2009-1763 du 30/12/2009 relatif aux dispositions applicables en cas de non-respect de la mise à disposition du public par les établissements de santé des résultats des indicateurs de qualité et de sécurité des soins |
5 |
Art. L. 6161-2 du code de la santé publique |
Conditions dans lesquelles le directeur général de l'agence régionale de santé constate le non-respect de la mise à disposition du public par les établissements privés de santé des résultats des indicateurs de qualité et de sécurité des soins et peut prendre les mesures appropriées |
D |
Décret n° 2009-1763 du 30/12/2009 relatif aux dispositions applicables en cas de non-respect de la mise à disposition du public par les établissements de santé des résultats des indicateurs de qualité et de sécurité des soins |
5 |
Art. L. 6161-2 du code de la santé publique |
Conditions dans lesquelles la conférence médicale d'établissement des établissements privés de santé est consultée sur les matières la concernant |
DCE |
Décret n° 2010-1325 du 05/11/2010 relatif à la conférence médicale d'établissement des établissements de santé privés et à diverses modifications du code de la santé publique |
5 |
Art. L. 6152-1 du code de la santé publique |
Conditions dans lesquelles, à titre exceptionnel, des médecins, des odontologistes et des pharmaciens recrutés par contrat par des établissements publics de santé peuvent être recrutés par contrat de courte durée sans qu'il en résulte un manquement à la continuité des soins |
DCE |
Décret n° 2010-1137 du 29/09/2010 portant dispositions relatives aux praticiens contractuels, aux assistants, aux praticiens attachés et aux médecins, pharmaciens et chirurgiens-dentistes recrutés dans les établissements publics de santé |
5 |
Art. L. 6122-4 du code de la santé publique |
Modalités de visite et de vérification de conformité après l'installation d'un équipement matériel lourd ou la mise en œuvre d'activités de soins ou de structures de soins alternatives à l'hospitalisation |
D |
Décret n° 2010-440 du 30/04/2010 relatif à la visite de conformité prévue à l'article L. 6122-4 du code de la santé publique |
5 |
Idem |
Idem |
DCE |
Décret n° 2010-437 du 30/04/2010 relatif à la durée de validité des autorisations d'équipement sanitaire |
6 |
Art. L. 6114-2 du code de la santé publique |
Contrats pluriannuels d'objectifs et de moyens des établissements de santé |
DCE |
Décret n° 2010-1170 du 04/10/2010 relatif aux contrats pluriannuels d'objectifs et de moyens conclus avec les établissements de santé, les autres titulaires d'autorisation et certains services de santé |
7 |
Alinéa 3 - Art. L. 6152-5-1 du code de la santé publique |
Modalités d'application de l’article |
DCE |
Décret n° 2010-1141 du 29/02/2010 relatif aux personnels médicaux, pharmaceutiques et odontologiques hospitaliers |
8 |
Art. L. 6141-7-3 du code de la santé publique |
Détermination des règles générales de fonctionnement des fondations hospitalières, en particulier les modalités d'exercice du contrôle de l'État et les conditions dans lesquelles la dotation peut être affectée à l'activité de la fondation |
DCE |
Non publié |
9 |
Division II - Art. L. 6143-1 du code de la santé publique |
Missions du conseil de surveillance/objet de ses délibérations |
DCE |
Décret n° 2010-425 du 29/04/2010 relatif à l'organisation financière et à l'investissement immobilier des établissements de santé |
9 |
Art. L. 1151-1, code de la santé publique |
Comité technique d'établissement |
DCE |
Décret n° 2010-436 du 30/04/2010 relatif au comité technique d'établissement des établissements publics de santé |
9 |
Art. L. 6143-5 du code de la santé publique |
Fixation du nombre des membres du conseil de surveillance par catégories, durée de leur mandat, modalités de leur nomination et modalités de fonctionnement du conseil de surveillance |
D |
Décret n° 2010-361 du 08/04/2010 relatif au conseil de surveillance des établissements publics de santé |
9 |
Art. L. 6143-8 du code de la santé publique |
Modalités d'application du chapitre (conseil de surveillance, directeur et directoire) |
D |
Décret n° 2010-361 du 08/04/2010 relatif au conseil de surveillance des établissements publics de santé |
10 |
Art. L. 6143-7 du code de la santé publique |
Conditions dans lesquelles le directeur propose au directeur général du Centre national de gestion la nomination et la mise en recherche d'affectation des personnels médicaux, pharmaceutiques et odontologiques |
DCE |
Décret n° 2010-1141 du 29/09/2010 relatif aux personnels médicaux, pharmaceutiques et odontologiques hospitaliers |
10 |
Art. L. 6143-7 du code de la santé publique |
Conditions d'application du présent article (attributions du directeur), relatives aux modalités de consultation des instances représentatives du personnel |
DCE |
Décret n° 2010-266 du 11/03/2010 relatif aux comités consultatifs nationaux paritaires et aux commissions administratives paritaires nationales de la fonction publique hospitalière |
10 |
Art. L. 6143-7 du code de la santé publique |
Procédures de sélection et nomination des directeurs |
DCE |
Décret n° 2010-261 du 11/03/2010 relatif aux procédures de sélection et de nomination aux emplois de direction des établissements mentionnés au 1° de l'article 2 de la loi n° 86-33 du 9 janvier 1986 portant diverses dispositions statutaires relatives à la fonction publique hospitalière |
10 |
Art. L. 6143-7 du code de la santé publique |
Grades et emplois des directeurs |
DCE |
Décret n° 2010-259 du 11/03/2010 modifiant le décret n° 2005-921 du 2 août 2005 portant statut particulier des grades et emplois des personnels de direction des établissements mentionnés à l'article 2 (1° et 7°) de la loi n° 86-33 du 9 janvier 1986 modifiée portant diverses dispositions statutaires relatives à la fonction publique hospitalière |
10 |
Art. L. 6143-7 du code de la santé publique |
Conditions de nomination et d'avancement des directeurs |
DCE |
Décret n° 2010-260 du 11/03/2010 modifiant le décret n° 2005-922 du 2 août 2005 relatif aux conditions de nomination et d'avancement de certains emplois fonctionnels des établissements mentionnés à l'article 2 (1° et 7°) de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière |
10 |
Art. L. 6143-7 du code de la santé publique |
Statut particulier des directeurs d'établissements sanitaires, sociaux et médico-sociaux de la fonction publique hospitalière |
DCE |
Décret n° 2010-262 du 11/03/2010 modifiant le décret n° 2007-1930 du 26 décembre 2007 portant statut particulier du corps des directeurs d'établissements sanitaires, sociaux et médico-sociaux de la fonction publique hospitalière |
10 |
Art. L. 6143-7-2 du code de la santé publique |
Nomination du directeur pour les centres hospitaliers universitaires et les centres hospitaliers régionaux |
DCE |
Décret n° 2010-264 du 11/03/2010 modifiant le décret n° 2005-920 du 2 août 2005 portant dispositions relatives à la direction des établissements mentionnés à l'article 2 de la loi n° 86-33 du 9 janvier 1986 modifiée portant dispositions statutaires relatives à la fonction publique hospitalière |
10 |
/ |
/ |
DCE |
Décret en Conseil d'État n° 2010-265 du 11/03/2010 relatif aux modalités de sélection et d'emploi des personnes nommées en application de l'article 3 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière |
10 |
/ |
/ |
D |
Décret n° 2010-268 du 11/03/2010 modifiant le décret n° 2005-931 du 2 août 2005 portant attribution de la nouvelle bonification indiciaire à certains emplois fonctionnels des établissements mentionnés à l'article 2 |
10 |
/ |
/ |
D |
Décret n° 2010-269 du 11/03/2010 modifiant le décret n° 2005-927 du 2 août 2005 relatif au classement indiciaire applicable aux emplois fonctionnels des établissements mentionnés à l'article 2 |
10 |
Art. L. 6143-7-2 du code de la santé |
Contenu de la formation que suit le directeur lors de sa prise de fonction |
D |
Décret n° 2009-1761 du 30/12/2009 relatif à la formation des personnels de direction lors de leur prise de fonctions en qualité de directeur dans un établissement public de santé |
10 |
Art. L. 6143-7-3 du code de la santé publique |
Modalités d'exercice de la fonction du président de la commission médicale d'établissement, vice-président du directoire |
D |
Décret n° 2009-1762 du 30/12/2009 relatif au président de commission médicale d'établissement, vice-président de directoire des établissements publics de santé |
10 |
Art. L. 6143-7-5 du code de la santé publique |
Conditions dans lesquelles est constaté le désaccord entre le directeur et le président de la commission médicale d'établissement pour la nomination de membres du directoire |
D |
Décret n° 2009-1765 du 30/12/2009 relatif au directeur et aux membres du directoire des établissements publics de santé |
10 |
Art. L. 6143-7-5 du code de la santé publique |
Durée du mandat des membres du directoire |
D |
décret n° 2009-1765 du 30/12/2009 relatif au directeur et aux membres du directoire des établissements publics de santé |
10 |
Art. L. 6143-3 du code de la santé publique |
Définition des critères de déséquilibre financier |
DCE |
Décret n° 2010-425 du 29/04/2010 relatif à l'organisation financière et à l'investissement immobilier des établissements de santé |
10 |
Art. L. 6143-4 du code de la santé publique |
Délais dans lesquels le directeur général de l'agence régionale de santé et les ministres chargés de la santé, de la sécurité sociale et du budget doivent avoir fait connaître leur opposition aux décisions du directeur de l'Assistance publique-hôpitaux de Paris relatives au programme d'investissement et au plan global de financement pluriannuel |
DCE |
Décret n° 2010-426 du 29/04/2010 relatif à l'Assistance publique-hôpitaux de Paris, aux Hospices civils de Lyon et à l'Assistance publique-hôpitaux de Marseille |
10 |
/ |
/ |
DCE |
Décret n° 2010-449 du 30/04/2010 relatif à la commission des soins infirmiers, de rééducation et médico-techniques dans les établissements publics de santé |
10 |
Art. L. 6143-4 du code de la santé publique |
Délais et motifs pour lesquels le directeur général de l'agence régionale de santé fait connaître son opposition sur l'état des prévisions de recettes et de dépenses, à l'exclusion du rapport préliminaire et des annexes, ainsi que sur le plan global de financement pluriannuel |
DCE |
Décret n° 2010-426 du 29/04/2010 relatif à l'Assistance publique-hôpitaux de Paris, aux Hospices civils de Lyon et à l'Assistance publique-hôpitaux de Marseille |
11 |
Art. 3, loi n°86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière |
Dispositions statutaires relatives à la fonction publique hospitalière |
DCE |
Non publié |
11 |
Art. 3, loi n°86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière |
Sélection et nomination à des emplois de direction d’établissements de santé et médico-sociaux |
DCE |
Décret n° 2010-263 du 11/03/2010 relatif aux procédures de sélection et de nomination aux emplois de direction des établissements mentionnés aux 2° à 6° de l'article 2 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière et figurant sur la liste mentionnée à l'article 1er du décret n° 2007-1930 du 26 décembre 2007 portant statut particulier du corps des directeurs d'établissements sanitaires, sociaux et médico-sociaux de la fonction publique hospitalière |
11 |
Art. 9-2, loi n°86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière |
Détachement des directeurs sur un contrat de droit public |
DCE |
Décret n° 2010-1138 du 29/09/2010 modifiant le décret n° 2002-550 du 19 avril 2002 portant statut particulier du corps de directeur des soins de la fonction publique hospitalière |
11 |
Art. 9-2 de la loi n° 86-33 du 9 janvier 1986 |
Conditions d'application de l’article (détachement des directeurs sur un contrat de droit public) |
DCE |
Décret n° 2010-885 du 27/07/2010 relatif au détachement sur un contrat de droit public des fonctionnaires dirigeant un établissement mentionné à l'article 2 de la loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière |
11 |
Art. 65-2 de la loi n°86-33 du 9 janvier 1986 |
Évaluation des personnels de direction des établissements de santé |
D |
Décret n° 2009-1759 du 30/12/2009 relatif à l'évaluation des personnels de direction des établissements mentionnés à l'article 2 de la loi n° 86-33 du 9 janvier 1986 modifiée portant diverses dispositions statutaires relatives à la fonction publique hospitalière |
11 |
Art. 116 de la loi n° 86-33 du 9 janvier 1986 |
Conditions de remboursement de la rémunération de praticiens hospitaliers, de personnels de direction ou de directeurs des soins affectés en surnombre |
DCE |
Décret n° 2010-267 du 11/03/2010 fixant les conditions de remboursement par le Centre national de gestion de la rémunération de certains fonctionnaires hospitaliers et praticiens hospitaliers affectés en surnombre |
11 |
/ |
/ |
DCE |
Décret n° 2010-1272 du 25/04/2010 modifiant le décret n° 2007-704 du 4 mai 2007 relatif à l'organisation et au fonctionnement du Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière et modifiant le code de la santé publique |
12 |
Art. L. 6154-4 du code de la santé publique |
Modification de la composition des commissions locales et nationale de l’activité |
DCE |
Décret n° 2010-785 du 08/07/2010 relatif aux consultants et aux commissions d'activité libérale |
13 |
Art. L. 6146-1 du code de la santé publique |
Conditions dans lesquelles est constaté le désaccord entre le directeur et le président de la commission médicale d'établissement pour la nomination des chefs de pôle |
DCE |
Décret n° 2010-656 du 11/06/2010 relatif aux pôles d'activité clinique ou médico-technique dans les établissements publics de santé |
13 |
Art. L. 6146-1 du code de la santé publique |
Durée du mandat des chefs de pôle |
DCE |
Décret n° 2010-656 du 11/06/2010 relatif aux pôles d'activité clinique ou médico-technique dans les établissements publics de santé |
13 |
Art. L. 6146-2 du code de la santé publique |
Conditions dans lesquelles le directeur d'un établissement public de santé peut, sur proposition du chef de pôle, après avis du président de la commission médicale d'établissement, admettre des professionnels de santé libéraux à participer à l'exercice des missions de service public ainsi qu'aux activités de soins de l'établissement |
DCE |
Non publié |
15 |
/ |
Dérogations aux règles de droit commun dont bénéficie le Centre d'accueil et de soins hospitaliers de Nanterre relativement à son budget et son fonctionnement |
DCE |
Décret n° 2010-450 du 03/05/2010 relatif au centre d'accueil et de soins hospitaliers de Nanterre |
17 |
Art. L. 6145-16 du code de la santé publique |
Etablissements publics de santé dont les comptes sont certifiés |
D |
Non publié |
17 |
Art. L. 6145-16 du code de la santé publique |
Modalités de certification des comptes des établissements publics de santé par un commissaire aux comptes ou par la Cour des comptes |
DCE |
Non publié |
19 |
Art. L. 6152-3 du code de la santé publique |
Détachement des praticiens mentionnés au 1° de l'article L. 6152-1 |
DCE |
Décret n° 2010-1218 du 14/10/2010 portant dispositions particulières relatives aux médecins, odontologistes et pharmaciens recrutés par contrat sur des emplois présentant une difficulté particulière à être pourvus |
19 |
Art. L. 952-23 du code de l'éducation |
Régime indemnitaire du personnel médical et scientifique enseignant et hospitalier des centres hospitaliers et universitaires |
D |
Non publié |
19 |
Art. L. 4381-4 du code de la santé publique |
Conditions dans lesquelles les praticiens doivent faire la preuve d'une connaissance suffisante de la langue française |
D |
Non publié |
19 |
Art. L. 4111-2 du code de la santé publique |
Conditions de prise en compte des fonctions exercées avant la réussite aux épreuves pour les candidats à la profession de chirurgien-dentiste |
D |
Décret n° 2010-427 du 29/04/2010 relatif aux procédures d'autorisation d'exercice des professions de médecin, chirurgien-dentiste, sage-femme et pharmacien |
19 |
Art. L. 4111-2 du code de la santé publique |
Conditions de recrutement des sages-femmes conformément aux dispositions du 4° de l'article L. 6152-1 |
D |
Décret n° 2010-427 du 29/04/2010 relatif aux procédures d'autorisation d'exercice des professions de médecin, chirurgien-dentiste, sage-femme et pharmacien |
19 |
Art. L. 4111-2 du code de la santé publique |
Conditions de prise en compte des fonctions exercées avant la réussite aux épreuves pour les candidats à la profession médicales et pharmaceutiques |
DCE |
Décret n° 2010-1212 du 13/10/2010 relatif aux fonctions à accomplir par les candidats à l'autorisation d'exercice des professions médicales et pharmaceutique |
21 |
Art. L. 1111-8, code de la santé publique |
Hébergement de données à caractère personnel sur support papier |
DCE |
Non publié |
22 |
Art. L. 6132-2 du code de la santé publique |
Modalités selon lesquelles la convention de communauté hospitalière de territoire peut également prévoir la création d'instances communes de représentation et de consultation du personnel |
DCE |
Décret n° 2010-1242 du 20/10/2010 relatif aux instances communes de représentation et de consultation du personnel et aux pôles de territoire dans le cadre des communautés hospitalières de territoire |
22 |
Art. L. 6132-8 du code de la santé publique |
Modalités d'application du chapitre du code de la santé publique relatif aux communautés hospitalières de territoire |
DCE |
Décret n° 2010-438 du 30/04/2010 portant diverses dispositions relatives aux communautés hospitalières de territoire |
22 |
/ |
Comptes combinés des communautés hospitalières de territoire |
DCE |
Non publié |
23 |
Art. L. 6133-3 du code de la santé publique |
Modalités d'évaluation des apports ou des participations en nature au groupement de coopération sanitaire de moyens |
DCE |
Décret n° 2010-862 du 23/07/2010 relatif aux groupements de coopération sanitaire |
23 |
Art. L. 6133-5 du code de la santé publique |
Conditions dans lesquelles est désigné l'agent comptable du groupement de coopération sanitaire de moyens lorsqu'il est une personne morale de droit public |
DCE |
Décret n° 2010-862 du 23/07/2010 relatif aux groupements de coopération sanitaire |
23 |
Art. L. 6133-6 du code de la santé publique |
Conditions de rémunération forfaitaire ou à l'acte de la permanence des soins, des consultations et actes médicaux assurés par les professionnels libéraux médicaux dans le cadre du groupement |
DCE |
Décret n° 2010-862 du 23/07/2010 relatif aux groupements de coopération sanitaire |
23 |
Art. L. 6133-8 du code de la santé publique |
Modalités selon lesquelles le groupement peut choisir l’échelle tarifaire qui lui est applicable dès lors qu’il est composé, d’une part, d’établissements publics de santé ou d’établissements de santé privés à but non lucratif et, d’autre part, d’établissements de santé privés à but lucratif. |
DCE |
Décret n° 2010-862 du 23/07/2010 relatif aux groupements de coopération sanitaire |
23 |
Art. L. 6133-9 du code de la santé publique |
Modalités d'application du chapitre du code de la santé publique relatif aux groupements de coopération sanitaire |
DCE |
Décret n° 2010-862 du 23/07/2010 relatif aux groupements de coopération sanitaire |
23 |
Art. L. 6132-1 à L. 6132-8 du code de la santé publique |
Conditions de transformation des syndicats interhospitaliers en communauté hospitalière de territoire, en groupement de coopération sanitaire ou en groupement d'intérêt public. |
DCE |
Non publié |
23 |
Art. L. 6131-2 du code de la santé publique |
Liste sur laquelle figurent les compétences obligatoirement transférées au groupement lorsque le directeur général de l'agence régionale de santé prend les mesures appropriées des établissements créent un groupement de coopération sanitaire |
DCE |
Décret n° 2010-862 du 23/07/2010 relatif aux groupements de coopération sanitaire |
23 |
Art. L. 6131-6 du code de la santé publique |
Modalités d'application du chapitre du code de la santé publique relatif à la coordination de l'évolution du système de santé par l'agence régionale de santé |
DCE |
Non publié |
28 |
Art. 6121-7 du code de la santé publique |
Comité national de l'organisation sanitaire et sociale |
DCE |
Décret n° 2010-929 du 03/08/2010 modifiant la composition de la section sanitaire du Comité national de l'organisation sanitaire et sociale |
35 |
/ |
Remise d'un rapport au Parlement deux ans après la promulgation de la présente loi |
R |
Non publié |
35 |
/ |
Composition et missions du comité de suivi de la réforme de la gouvernance des établissements de santé et remise d'un rapport au Parlement deux ans après la promulgation de la présente loi |
D |
Décret n° 2010-114 du 03/02/2010 relatif au comité d'évaluation de la mise en œuvre des dispositions relatives à la modernisation des établissements de santé de la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires |
A. LES MISSIONS DE SERVICE PUBLIC DES ÉTABLISSEMENTS DE SANTÉ
L’article 1er a redéfini les missions de service public des établissements de santé et les conditions dans lesquelles ces missions leur sont attribuées. Son IV a ainsi réécrit les articles L. 6112-1 à L. 6112-3 du code de la santé publique pour :
– établir à l’article L. 6112-1 la liste des quatorze missions de service public qui peuvent être attribuées aux établissements de santé publics ou privés « en fonction des besoins de la population appréciés par le schéma régional d’organisation sanitaire » (cf. encadré ci-après) ;
– énumérer à l’article L. 6112-2 les structures et personnes auxquelles ces missions peuvent être confiées : outre les établissements de santé publics et privés, il s’agit des centres de santé, maisons de santé et pôles de santé ; de l’Institution nationale des Invalides, du Service de santé des armées, des groupements de coopération sanitaire, des autres personnes titulaires d’une autorisation d’équipement matériel lourd et des praticiens qui exercent dans ces structures ;
– définir à l’article L. 6112-3 les conditions d’égal accès aux soins, de permanence de l’accueil et de l’orientation, ainsi que de prise en charge aux tarifs opposables, que les établissements investis de missions de service public doivent garantir aux patients ; ces conditions s’imposent aux établissements non seulement pour les soins dans le cadre de ces missions, mais aussi pour les réhospitalisations et les autres prestations consécutives à ces soins.
Les missions de service public des établissements de santé
Selon l’article L. 6112-1, les missions de service public que les établissements de santé peuvent être appelés à assurer sont les suivantes :
1° La permanence des soins ;
2° La prise en charge des soins palliatifs ;
3° L’enseignement universitaire et post-universitaire ;
4° La recherche ;
5° Le développement professionnel continu des praticiens hospitaliers et non hospitaliers ;
6° La formation initiale et le développement professionnel continu des sages-femmes et du personnel paramédical et la recherche dans leurs domaines de compétence ;
7° Les actions d’éducation et de prévention pour la santé et leur coordination ;
8° L’aide médicale urgente, conjointement avec les praticiens et les autres professionnels de santé, personnes et services concernés ;
9° La lutte contre l’exclusion sociale, en relation avec les autres professions et institutions compétentes en ce domaine, ainsi que les associations qui œuvrent dans le domaine de l’insertion et de la lutte contre l’exclusion et la discrimination ;
10° Les actions de santé publique ;
11° La prise en charge des personnes hospitalisées sans leur consentement ;
12° Les soins dispensés aux détenus en milieu pénitentiaire et, si nécessaire, en milieu hospitalier, dans des conditions définies par décret ;
13° Les soins dispensés aux étrangers placés en rétention ;
14° Les soins dispensés aux personnes retenues dans les centres socio-médico-judiciaires de sûreté.
Source : article L. 6112-1 du code de la santé publique
L’article L. 6112-2 précité précise que les obligations de l’établissement assurant une mission de service public et, le cas échéant, les modalités de calcul de la compensation financière de ces obligations, sont prévues par le contrat pluriannuel d’objectifs et de moyens (CPOM) de l’établissement, ou par un contrat spécifique. En tout état de cause, la loi prévoit que la signature ou la révision de ces contrats « fait l’objet au préalable d’une concertation avec les praticiens de l’établissement ».
Les articles L. 6112-1 à L. 6112-3 du code de la santé publique renvoient à deux décrets le soin de préciser les conditions dans lesquelles :
– des soins sont délivrés aux personnes en milieu pénitentiaire et, si nécessaire, en milieu hospitalier ;
– le Service de santé des armées peut être chargé d’assurer des missions de service public.
Selon les informations fournies aux rapporteurs par le cabinet du ministre du travail, de l’emploi et de la santé, le premier de ces décrets est en cours d’élaboration, et les dispositions du décret n° 2005-839 du 20 juillet 2005 relatif à certaines dispositions réglementaires de la sixième partie du code de la santé codifiées aux articles R. 6112-1 à R. 6112-8 du code de la santé publique qui régissent la participation du Service de santé des armées au service public hospitalier n’ont pas besoin d’être modifiées pour tenir compte de la loi HPST.
Par ailleurs, la loi n’a pas précisé si les missions de service public ainsi redéfinies seraient confiées systématiquement aux établissements qui les exerçaient avant son entrée en vigueur, ou si l’ensemble de ces missions seraient redistribuées lors de l’élaboration des schémas régionaux d’organisation des soins (SROS) et de la conclusion des CPOM des établissements. Dans sa rédaction issue de l’article 1er de la loi HPST, le dernier alinéa de l’article L. 6112-2 du code de la santé publique prévoyait une simple possibilité, pour ces missions, de « faire l’objet d’une reconnaissance prioritaire » dans les CPOM des établissements concernés. Les conditions légales d’attribution de ces missions de service public reposent donc à titre principal sur l’évaluation des besoins de la région et de la capacité des établissements à en assumer l’exercice, indépendamment de leur statut juridique, c’est-à-dire qu’il s’agisse d’hôpitaux publics, de cliniques à but lucratif ou d’établissements privés d’intérêt collectif.
Comme le cabinet du ministre du travail, de l’emploi et de la santé l’a indiqué aux rapporteurs, le Gouvernement n’a souhaité prendre ni décret ni circulaire pour préciser les modalités d’attribution des missions de service public, car le guide méthodologique relatif au schéma régional d’organisation des soins (SROS) lui est apparu comme le texte le plus adapté.
Selon les précisions fournies aux rapporteurs, ce guide invite les agences régionales de santé (ARS) à faire l’inventaire des établissements exerçant ces missions à la date de publication de la loi HPST, pour éventuellement (mais pas systématiquement) leur attribuer de façon prioritaire les missions de service public. Il en ressortira un « diagnostic », à la fois quantitatif et qualitatif, de la couverture des besoins régionaux.
Il est ensuite recommandé à l’ARS que les établissements éligibles à une reconnaissance prioritaire dans les conditions précitées lui déposent un dossier pour qu’elle puisse étudier si les missions déjà exercées le sont correctement, en fonction de critères qualitatifs (formation du personnel, organisation du service, renouvellement des équipements) et, le cas échéant, financiers. Ce n’est que lorsque l’ARS estimera que les établissements figurant dans l’inventaire ne couvrent pas le besoin sur le plan quantitatif ou qualitatif, qu’elle recherchera d’autres opérateurs par appel à candidatures.
Le président de la Fédération de l’hospitalisation privée (FHP) a regretté devant vos rapporteurs qu’une telle procédure revienne à n’attribuer de mission de service public aux cliniques privées qu’en cas de carence des hôpitaux publics.
B. LA GOUVERNANCE DES ÉTABLISSEMENTS DE SANTÉ
La loi HPST a procédé à une profonde refonte de la gouvernance hospitalière. Si le texte a significativement évolué au cours de son examen par le Parlement, en particulier pour répondre aux inquiétudes du monde médical, les grandes lignes du projet de loi ont été maintenues.
Les établissements publics de santé sont désormais dotés d’un conseil de surveillance et dirigés par un directeur assisté d’un directoire. Cette architecture procède de la séparation de la gestion (qui incombe au directoire) et du contrôle (qui relève du conseil de surveillance). Le conseil de surveillance oriente et surveille la gestion, mais c’est le directeur, assisté du directoire qui élabore et conduit la politique de gestion en dirigeant l’établissement. Ce pilotage stratégique est mis en œuvre opérationnellement par les pôles, dans le cadre des contrats de pôles.
Si les missions et les compétences du directeur étaient précisément définies par la loi, un certain nombre de dispositions réglementaires étaient nécessaires pour préciser la composition et le fonctionnement du conseil de surveillance, du directoire et de la commission médicale d’établissement.
Succédant au conseil d’administration, le conseil de surveillance de l’hôpital voit ses missions recentrées sur les orientations stratégiques et le contrôle permanent de l’établissement, les pouvoirs de gestion de l’établissement autrefois dévolus au conseil d’administration ayant été transférés au directeur.
La composition et les missions du conseil de surveillance sont fixées aux articles L. 6143-1 à L. 6143-6 du code de la santé publique dans leur rédaction issue de l’article 9 de la loi HPST et aux articles R. 6143-1 à R. 6143-16 du même code dans leur rédaction issue du décret n°2010-361 du 8 avril 2010 relatif au conseil de surveillance des établissements publics de santé.
a) La composition du conseil de surveillance
Le conseil de surveillance est composé de trois collèges dont le nombre de membres doit être identique.
Le collège des « élus » comporte des représentants désignés en leur sein par les organes délibérants des collectivités territoriales ou de leurs groupements, parmi lesquels figurent le maire de la commune siège de l’établissement principal ou son représentant, et le président du conseil général ou son représentant.
Le collège des « représentants des personnels médicaux et non médicaux » comprend des représentants du personnel médical et non médical de l’établissement public, dont un représentant élu parmi les membres de la commission des soins infirmiers, de rééducation et médicotechniques (CSIRMT), les autres membres étant désignés à parité respectivement par la commission médicale d’établissement (CME) et par les organisations syndicales les plus représentatives.
Le collège des « personnalités qualifiées » enfin compte des personnalités qualifiées désignées par le directeur général de l’ARS et le préfet de département, dont des représentants des usagers.
Le conseil de surveillance comprend soit 9, pour les établissements de ressort communal, soit 15 membres, pour les autres établissements.
Seule la désignation des membres du conseil de surveillance relevant du collège des représentants des personnels médicaux et non médicaux incombe aux établissements :
– les représentants de la CME sont logiquement membres de la CME, puisqu’ils représentent cette instance. Selon que le conseil de surveillance est composé de 9 ou de 15 membres, un ou deux représentants de la CME sont élus au scrutin uninominal secret, à la majorité absolue au premier tour, puis à la majorité relative au second tour. En cas d’égalité, le doyen d’âge est désigné ;
– le représentant de la CSIRMT est élu au scrutin uninominal secret, à la majorité absolue au premier tour et à la majorité relative au second tour. En cas d’égalité, le doyen d’âge est désigné ;
– la représentation du personnel non médical est effectuée comme suit : lorsqu’un seul siège est à attribuer (conseils de surveillance de 9 membres), celui-ci va à l’organisation syndicale ayant obtenu le plus grand nombre de voix lors des dernières élections au comité technique d’établissement ; lorsque deux sièges sont à attribuer (conseils de surveillance de 15 membres), le premier siège est attribué à l’organisation syndicale ayant obtenu le plus grand nombre de voix ; le second est attribué selon la règle de la plus forte moyenne entre toutes les listes, déduction faite du nombre théorique de voix nécessaire à l’obtention du premier siège.
Le conseil de surveillance comprend également des membres dotés d’une voix consultative. En particulier, le président de la CME, en qualité de vice-président du directoire, participe aux séances du conseil de surveillance de l’établissement de santé avec voix consultative. Sont également membres du conseil de surveillance avec voix consultative :
– le directeur général de l’ARS ;
– le représentant de la structure chargée de la réflexion d’éthique, lorsque celle-ci existe au sein de l’établissement ;
– le directeur de la caisse d’assurance maladie ;
– le directeur de l’unité de formation et de recherche médicale ou le président du comité de coordination de l’enseignement médical dans les CHU ;
– un représentant des familles des personnes accueillies dans les établissements délivrant des soins de longue durée ou gérant un EHPAD.
Quant au président du directoire, il participe, sans être membre, aux séances du conseil de surveillance et exécute ses délibérations. La présence de membres de l’équipe administrative de direction est possible, dans la mesure où le directeur peut se faire assister des personnes de son choix.
b) La présidence du conseil de surveillance
Le conseil de surveillance élit son président parmi les membres du collège des élus et du collège des personnalités qualifiées.
L’ensemble des membres du conseil de surveillance, tous collèges confondus, participent à l’élection du président. En effet, le président n’est pas élu par et parmi les membres du collège des élus et du collège des personnalités qualifiées.
Le président est élu à la majorité absolue aux premier et deuxième tours, et à la majorité relative au troisième tour. En cas d’égalité lors de ce troisième tour, le doyen d’âge est désigné.
Le président est élu pour 5 ans. Son mandat prend fin avant ce terme lorsque cessent ses fonctions de membre du conseil de surveillance ou les fonctions au titre desquelles il a été désigné au conseil de surveillance.
Le président désigne, au sein des 1er et 3ème collèges, un vice-président qui préside en son absence.
L’une des innovations de ce nouveau conseil de surveillance a été d’ouvrir sa présidence à une personnalité qualifiée alors que celle du conseil d’administration antérieur allait automatiquement au maire ou au président du conseil général. Cette évolution avait, légitimement, suscité l’inquiétude des élus locaux qui craignaient de se voir dépossédés d’une prérogative essentielle pour la vie du territoire dont ils ont la responsabilité. Sur le terrain néanmoins, il est vite apparu que cette inquiétude était en grande partie infondée car dans la quasi-totalité des cas, le conseil de surveillance, conscient de la nécessité d’affirmer l’ancrage local de l’établissement, a reconduit le maire à sa présidence. La présidence par une personnalité qualifiée restera donc très certainement marginale ; il s’agit d’une possibilité qui peut s’avérer utile dans tel ou tel cas particulier mais dans la grande majorité, la tradition de présidence par un élu local se perpétuera.
c) Le fonctionnement du conseil de surveillance
Le conseil se réunit sur convocation de son président ou à la demande du tiers de ses membres (art. R. 6143-8 et art. R. 6143-11 du CSP). L’ordre du jour est adressé au moins 7 jours à l’avance à l’ensemble des membres et aux personnes siégeant à titre consultatif. Le délai peut être abrégé par le président en cas d’urgence. Le conseil se réunit au moins 4 fois par an sauf si son règlement intérieur prévoit un nombre supérieur. Les séances ne sont pas publiques.
Le conseil ne peut délibérer valablement (art. R. 6143-10 du CSP) que lorsque la moitié au moins des membres assiste à la séance. Toutefois, quand, après une convocation régulière, ce quorum n’est pas atteint, la délibération prise à l’occasion d’une seconde réunion (qui doit avoir lieu dans un délai compris entre 3 et 8 jours) est réputée valable quel que soit, le nombre des présents. Dans ce cas, le conseil peut décider en début de séance le renvoi de tout ou partie de l’ordre du jour à une séance ultérieure.
Lorsqu’il est procédé à un vote (art. R. 6143-10 du CSP), celui-ci a lieu au scrutin secret si l’un des membres présents en fait la demande. En cas de partage égal des voix, un second tour de scrutin est organisé. En cas de nouvelle égalité, la voix du président est prépondérante. Les votes par correspondance ou par procuration ne sont pas admis.
Les délibérations sont conservées dans un registre (art. R. 6143-14 du CSP), sous la responsabilité du président du directoire. Ce registre est tenu à la disposition des membres du conseil de surveillance et du public, qui peuvent le consulter sur place. Ils peuvent également obtenir des copies ou des extraits des délibérations.
Les délibérations sont transmises sans délai au directeur général de l’ARS (art. R. 6143-14 du CSP). Les membres du conseil de surveillance reçoivent un compte rendu de séance dans les 15 jours suivant chaque réunion du conseil de surveillance (art. R. 6143-15 du CSP).
Le conseil de surveillance de 9 membres
(établissements de ressort communal sans dérogation)
• Collège 1
– le maire de la commune siège ou le représentant qu’il désigne ;
– un représentant d’un EPCI à fiscalité propre dont la commune siège de l’établissement est membre ;
– le président du conseil général ou le représentant qu’il désigne.
• Collège 2
– U n membre de la CSIRMT désigné par elle ;
– un membre de la CME désigné par elle ;
– un membre désigné par l’organisation syndicale la plus représentative lors des dernières élections au CTE.
• Collège 3
– 1 personnalité qualifiée désignée par le directeur général de l’ARS ;
– 2 représentants des usagers désignés par le préfet.
Le conseil de surveillance de 15 membres
Établissements de ressort communal (avec dérogation)
• Collège 1
– Le maire de la commune siège de l’établissement principal ou le représentant qu’il désigne ;
– un autre représentant de cette commune ;
– 2 représentants d’un EPCI à fiscalité propre dont la commune siège de l’établissement est membre;
– le président du conseil général du département siège de l’établissement principal ou le représentant qu’il désigne.
• Collège 2
– U n membre de la CSIRMT ;
– 2 membres désignés par la CME ;
– 2 membres désignés par les organisations syndicales en fonction des résultats aux élections du CTE.
• Collège 3
– 2 personnalités qualifiées désignées par le directeur général de l’ARS ;
– 3 personnalités qualifiées désignées par le préfet dont au moins 2 représentants des usagers.
Dans l’hypothèse d’un conseil de surveillance de 15 membres, le 1er collège varie selon le ressort de l’établissement.
Établissement de ressort intercommunal
– Le maire de la commune siège de l’établissement principal, ou le représentant qu’il désigne ;
– un représentant de la principale commune d’origine des patients en nombre d’entrées en hospitalisation autre que celle du siège de l’établissement principal ;
– 2 représentants EPCI à fiscalité propre auxquels appartiennent ces deux communes ;
– le président du conseil général du département siège de l’établissement principal, ou le représentant qu’il désigne.
Établissement de ressort départemental
– Le maire de la commune siège de l’établissement principal ou le représentant qu’il désigne ;
– 2 représentants EPCI à fiscalité propre dont la commune siège est membre ;
– le président du conseil général du département siège, ou le représentant qu’il désigne ;
– un autre représentant du conseil général.
Établissement de ressort régional et interrégional
– Le maire de la commune siège de l’établissement, ou le représentant qu’il désigne ;
– un représentant EPCI à fiscalité propre du ressort de l’établissement ;
– le président du conseil général du département siège de l’établissement principal ou le représentant qu’il désigne ;
– un représentant du conseil général du principal département d’origine des patients en nombre d’entrées en hospitalisation autre que le département siège de l’établissement principal ;
– un représentant du conseil régional siège de l’établissement principal.
Établissement de ressort national
– Le maire de la commune siège de l’établissement, ou le représentant qu’il désigne ;
– le président du conseil général du département siège de l’établissement, ou le représentant qu’il désigne ;
– un représentant du conseil régional de la région siège de l’établissement ;
– 2 autres membres représentant deux des collectivités territoriales susvisées et désignées par le ministre chargé de la santé.
Le directoire est une nouvelle instance qui appuie et conseille le directeur dans la gestion et la conduite de l’établissement. Instance collégiale, le directoire est un lieu d’échange des points de vue gestionnaires, médicaux et soignants.
Le président du directoire est le directeur. Le vice-président du directoire est le président de la commission médicale d’établissement (CME). Le président de la commission des soins infirmiers, de rééducation et médico-techniques en est membre de droit.
Le directoire, à majorité médicale, pharmaceutique, maïeutique et odontologique, a pour mission de veiller à la cohérence des projets de pôles avec le projet médical, et avec l’ensemble du projet d’établissement.
Le directoire est défini aux articles L. 6143-7-5 et D. 6143-35-1 à D. 6143-35-4 du code de la santé publique dans leur rédaction issue de l’article 9 de la loi HPST et du décret n°2009-1765 du 30 décembre 2009 relatif aux directeurs et aux membres du directoire des établissements publics de santé.
a) La composition du directoire
Le directoire se compose de sept membres pour les centres hospitaliers, de neuf pour les CHU. Ces membres appartiennent au personnel de l’établissement.
Le directoire est constitué d’une majorité de membres du personnel médical, pharmaceutique, maïeutique et odontologique. Il comporte des membres de droit et des membres nommés.
Le directoire des centres hospitaliers compte trois membres de droit :
– le directeur qui préside le directoire ;
– le président de la CME, qui est vice-président du directoire ;
– le président de la commission des soins infirmiers, de rééducation et médico-techniques.
Dans les centres hospitaliers universitaires, à ces trois membres s’ajoutent :
– le vice-président doyen, à savoir le directeur de l’UFR ou le président du comité de coordination de l’enseignement médical ;
– un vice-président chargé de la recherche.
Le directeur, président du directoire, nomme les membres du directoire après information du conseil de surveillance. Les membres nommés sont au nombre de 4 dans un centre hospitalier et de 5 dans un CHU. La durée de leur mandat est de quatre ans.
Le président du directoire nomme les membres du directoire qui appartiennent aux professions médicales sur présentation d’une liste de propositions établie par le président de la CME, vice-président du directoire.
Cette liste, comportant au moins 3 noms, est présentée au directeur dans un délai de 30 jours à compter de sa demande. Le directeur peut demander une seconde liste en cas de désaccord, d’absence de propositions ou de caractère incomplet de la liste. Cette seconde liste est alors transmise sous 15 jours. En cas de nouveau désaccord, le directeur nomme les membres de son choix.
Le directeur organise les travaux du directoire qui se réunit au moins 8 fois par an sur un ordre du jour déterminé. La concertation a lieu à l’initiative et selon les modalités définies par le président du directoire.
Le directoire prépare le projet d’établissement, notamment sur la base du projet de soins infirmiers, de rééducation et médico-techniques. Il conseille également le directeur dans la gestion et la conduite de l’établissement. Il peut ainsi intervenir sur l’ensemble des sujets relatifs à la vie de l’établissement.
Une concertation du directoire est organisée sur la majeure partie de la politique de gestion de l’établissement. Cette concertation permet au directeur de disposer de tous les avis nécessaires à la prise de décision et de prévenir, le plus en amont possible, d’éventuelles difficultés.
Enfin, le directoire approuve le projet médical qui définit la stratégie médicale de l’établissement et précise les mesures qui doivent être prises en application du CPOM. C’est le président de CME, vice-président du directoire, qui élabore le projet médical, avec le directeur et en conformité avec le CPOM.
3. La commission médicale d’établissement (CME)
Le cadre des compétences accrues de la CME en matière d’amélioration continue de la qualité et de la sécurité des soins a été fixé par la loi. Le décret n°2010-439 du 30 avril 2010 relatif à la commission médicale d’établissement dans les établissements publics de santé fixe la composition de la CME.
Ce texte innove, en particulier, en ne prescrivant plus le détail de la composition et de l’organisation interne de la CME, laissant une grande liberté à chaque établissement.
La composition de la CME qui comprend des membres de droit et des membres élus sera fixée par le règlement intérieur de chaque établissement (art. R. 6144-3-2 CSP).
Dorénavant chaque établissement, qu’il soit centre hospitalier ou centre hospitalier universitaire, déterminera dans son règlement intérieur la répartition et le nombre des sièges de la CME de l’établissement.
Ils devront assurer une représentation minimale et équilibrée de l’ensemble des disciplines de l’établissement. Toutefois, cette liberté doit respecter quelques règles, différentes selon que l’établissement est centre hospitalier ou centre hospitalier universitaire.
– La composition de la CME des centres hospitaliers (art. R. 6144-3)
L’ensemble des chefs de pôle cliniques et médicotechniques sont membres de droit de la CME.
Des membres élus assurent la représentation :
– des responsables de structures internes, des services ou unités fonctionnelles ;
– des praticiens titulaires de l’établissement ;
– des personnels temporaires ou non titulaires et des personnels contractuels ou exerçant à titre libéral ;
– des sages-femmes, si l’établissement dispose d’une unité de gynécologie-obstétrique (1 représentant).
Une représentation des internes est prévue comprenant un représentant pour les internes de médecine générale, un représentant pour les internes de médecine des autres spécialités, un représentant pour les internes de pharmacie et un représentant pour les internes en odontologie. Ils sont désignés tous les six mois à chaque début de stage par le directeur général de l’ARS après avis des organisations représentatives.
En outre, sont membres de la CME, avec voix consultative :
– le président du directoire ou son représentant, qui peuvent se faire assister de toute personne de leur choix ;
– le président de la commission des soins infirmiers, de rééducation et médico-techniques (CSIRMT) ;
– le praticien responsable de l’information médicale ;
– le représentant du CTE élu en son sein ;
– le praticien responsable de l’équipe opérationnelle d’hygiène.
– La composition de la CME des CHU (art. R. 6144-3-1)
Les principales différences avec la composition de la CME d’un centre hospitalier sont les suivantes.
L’ensemble des chefs de pôle cliniques et médicotechniques sont membres de droit de la CME quand l’établissement compte moins de 11 pôles. Au-delà, le règlement intérieur de l’établissement détermine le nombre de chefs de pôle élus par et parmi les chefs de pôle sans que ce nombre soit inférieur à 10.
Parmi les membres élus, en plus des quatre catégories listées ci-dessus, figurent des représentants des personnels enseignants et hospitaliers titulaires de l’établissement.
En outre, parmi les membres avec voix consultative, sont également membres les directeurs d’unité de formation et de recherche de médecine ou le président du Comité de coordination de l’enseignement médical (CCEM) et, quand ils existent, le directeur de l’UFR de pharmacie et le directeur de l’UFR d’odontologie.
L’organisation des élections incombe au directeur de l’établissement qui proclame les résultats et arrête la liste des membres de la CME. Le mandat est de 4 ans. Il est renouvelable.
Les membres élus de la CME le sont pour chaque catégorie de représentants au scrutin uninominal majoritaire à deux tours. Pour chaque siège attribué, il est prévu un suppléant afin de remplacer le titulaire qui, en cours de mandat, démissionne ou cesse d’appartenir à la catégorie ou discipline qu’il représente.
Nul ne peut être électeur et éligible à plus d’un titre, ce qui suppose notamment dans les CHU, que les professeurs des universités – praticiens hospitalier (PU-PH) se répartissent entre les collèges des chefs de pôles, des responsables de structures internes et des personnels enseignants et hospitaliers titulaires.
La CME se réunit au moins quatre fois par an sur convocation de son président qui en fixe l’ordre du jour. Elle est également réunie à la demande soit d’un tiers de ses membres, soit du président du directoire, soit du directeur général de l’ARS sur l’ordre du jour qu’ils proposent. Dans ces conditions, la CME définit librement son organisation interne dans son règlement intérieur.
Des personnalités extérieures ou des professionnels de santé compétents sur des questions inscrites à l’ordre du jour et dont l’expertise est utile au bon déroulement des travaux de la commission peuvent être appelés à intervenir en séance selon des modalités prévues par le règlement intérieur.
b) Le rôle du président de la CME
Les missions du président de la commission médicale d’établissement ont été renforcées par la loi et précisées dans le décret n°2009-1762 du 30 décembre 2009 relatif au président de la commission médicale d’établissement, vice-président de directoire des établissements publics de santé.
Dans les centres hospitaliers, le président et le vice-président sont élus parmi les praticiens titulaires de l’établissement. Dans les CHU, le président est élu parmi les représentants des personnels enseignants et hospitaliers et le vice-président parmi les représentants des praticiens de l’établissement.
Ils sont élus au scrutin uninominal secret à 3 tours : aux premier et second tours à la majorité absolue ; au troisième tour à la majorité relative. En cas d’égalité lors de ce troisième tour, le plus âgé des candidats est déclaré élu. Les fonctions de président de la CME sont de 4 ans. Le mandat est renouvelable une seule fois.
La fonction de président de la CME est incompatible avec la fonction de chef de pôle. La justification de cette incompatibilité réside dans le fait que le président de la CME intervient dans la procédure de désignation des chefs de pôle : il propose au président du directoire une liste de noms.
La loi HPST consacre le président de la CME comme le « numéro deux » de l’établissement, et comme coordonnateur médical fonctionnant en binôme avec le directeur. Ainsi, le président de la CME :
• est vice-président du directoire ;
• coordonne la politique médicale de l’établissement ;
• élabore, avec le directeur et en conformité avec le CPOM, le projet médical de l’établissement ;
• participe aux séances du conseil de surveillance avec voix consultative ;
• propose au directeur les listes de candidats en vue de la nomination dans les fonctions de chefs de pôle ;
• émet des avis :
– sur la nomination et la mise en recherche d’affectation des praticiens hospitaliers.
– avant la signature des contrats de pôle pour vérifier, en ce qui concerne les pôles d’activité clinique et médico-technique, la cohérence du contrat avec le projet médical. Dans les CHU, cet avis est donné conjointement avec le doyen ;
– sur l’admission par contrats, par le directeur, sur proposition du chef de pôle, de médecins, sages-femmes et odontologistes exerçant à titre libéral, autres que les praticiens statutaires de l’établissement.
Par ailleurs, le décret du 30 décembre 2009 définit trois missions du président de la CME et lui octroie un « statut » (art. D. 6143-37 à D. 6143-37-5 du CSP).
Le président de la CME est chargé du suivi de la politique d’amélioration continue de la qualité et de la sécurité des soins ainsi que les conditions d’accueil et de prise en charge des usagers, conjointement avec le directeur et sous réserve des attributions de la CME.
À ce titre :
• il peut organiser des évaluations internes ;
• il veille à la mise en œuvre des engagements de l’établissement en matière d’amélioration de la qualité et de la sécurité ;
• il présente au directoire le programme d’actions proposé au directeur par la CME.
Il assure le suivi de la mise en œuvre du projet médical et en dresse le bilan annuel.
Enfin, le président de la CME coordonne la politique médicale de l’établissement. À ce titre :
• il contribue à la diffusion et à l’évaluation des bonnes pratiques ;
• il veille à la coordination de la prise en charge du patient ;
• il contribue à la promotion de la recherche médicale et de l’innovation thérapeutique ;
• il coordonne l’élaboration du plan de développement professionnel continu ;
• il présente au directoire et au conseil de surveillance un rapport sur la mise en œuvre de la politique médicale de l’établissement.
La fonction est comptabilisée dans les obligations de service et elle est, pour la première fois, indemnisée. Le président de la CME dispose de moyens matériels, financiers et humains pour mener à bien ses missions.
4. Les pôles d’activité clinique ou médico-technique
a) Une généralisation de l’organisation interne des établissements en pôles d’activité clinique ou médico-technique
Si l’article 13 de la loi HPST, dont les dispositions relatives aux pôles d’activité sont codifiées à l’article L. 6146-1 du code de la santé publique, a maintenu le principe de libre organisation interne des hôpitaux, il prévoit cependant que les pôles d’activité sont le niveau d’organisation de droit commun des établissements publics de santé.
Le directeur d’établissement définit en effet « l’organisation de l’établissement en pôles d’activité conformément au projet médical d’établissement, après avis du président de la commission médicale d’établissement et, dans les centres hospitaliers universitaires, du directeur de l’unité de formation et de recherche médicale », le directeur général de l’Agence régionale de santé (ARS) pouvant cependant autoriser un établissement à ne pas créer de pôles d’activité lorsque son effectif médical le justifie. Par ailleurs, l’article 13 prévoit que les pôles d’activité peuvent « comporter des structures internes de prise en charge du malade » – notamment des services unités fonctionnelles.
L’article 13 a également modifié la procédure de nomination des chefs de pôle. Ces derniers sont aujourd’hui nommés par le directeur d’établissement, sur présentation d’une liste élaborée :
– par le président de la commission médicale d’établissement pour les centres hospitaliers ;
– par le président de la commission médicale d’établissement et le directeur de l’unité de formation et de recherche pour les centres hospitaliers universitaires.
Par ailleurs, la loi HPST a élargi le « vivier » des praticiens pouvant être nommés chefs de pôle. Alors que la possibilité d’exercer cette fonction était auparavant réservée aux seuls praticiens titulaires inscrits par le ministre de la santé sur une liste nationale d’habilitation, la loi HPST l’a étendue à l’ensemble des praticiens hospitalo-universitaires ainsi qu’aux praticiens hospitaliers en médecine, odontologie, pharmacie et aux praticiens contractuels.
En outre, l’article 13 de la loi HPST prévoit que le directeur et le chef de pôle signent un contrat de pôle, qui précise les moyens et les objectifs assignés au pôle en cohérence avec le projet médical de l’établissement. Afin d’atteindre ces objectifs, le chef de pôle dispose d’une autorité fonctionnelle sur les équipes médicales, soignantes, administratives et d’encadrement du pôle, et gère « l’affectation des ressources humaines en fonction des nécessités de l’activité et compte tenu des objectifs prévisionnels ».
b) Le renforcement des compétences du chef de pôle
Les dispositions réglementaires relatives aux pôles d’activité sont prévues par le décret n° 2010-656 du 11 juin 2010 relatif aux pôles d’activité clinique, qui précise notamment :
– que les chefs de pôles sont nommés pour une période de quatre ans renouvelable, le directeur pouvant néanmoins mettre fin à leurs fonctions dans l’intérêt du service ;
– que, dans les deux mois suivant la nomination des chefs de pôles, le directeur d’établissement leur propose de suivre une formation les préparant à l’exercice de leurs fonctions ;
– que les chefs de pôle reçoivent une indemnité de fonction « modulée en fonction de la réalisation des objectifs figurant dans le contrat de pôle ». L’arrêté du 11 juin 2010 fixant le montant et les modalités de versement de l’indemnité de fonction des chefs de pôle prévoit que l’indemnité comporte une part mensuelle fixe et une part variable annuelle déterminée par le directeur.
Par ailleurs, le décret n° 2010-656 précité précise le contenu du contrat pôle, qui fixe les indicateurs permettant d’évaluer l’atteinte des objectifs et délimite le champ de compétences du chef de pôle. Ce dernier peut notamment disposer d’une délégation de signature accordée par le directeur d’établissement afin d’engager des dépenses :
– de remplacement des personnels non permanents ;
– de médicaments et de dispositifs médicaux ;
– à caractère hôtelier ;
– d’entretien et de réparation des équipements ;
– de formation du personnel ;
Si la mise en place de cette délégation de signature contribue à renforcer le rôle du chef du pôle, il dispose également de compétences élargies en matière de ressources humaines. Il est chargé :
– de gérer le tableau prévisionnel des effectifs rémunérés et l’affectation des moyens humains entre les éventuelles structures internes du pôle, ainsi que les tableaux de service des personnels médicaux et non médicaux ;
– de définir les profils de poste des personnels médicaux, pharmaceutiques et odontologiques ainsi que des personnels du pôle relevant de la fonction publique hospitalière ;
– de proposer au directeur le recrutement du personnel non titulaire du pôle ;
– d’affecter les personnels au sein du pôle ;
– d’organiser la continuité des soins et notamment la permanence médicale ou pharmaceutique ;
– de participer à l’élaboration du plan de formation des personnels de la fonction publique hospitalière, ainsi qu’à celle du développement professionnel continu des personnels médicaux, pharmaceutiques, maïeutiques et odontologiques.
C. LES STRUCTURES DE COOPÉRATION INTER-HOSPITALIÈRE
Afin de rationaliser l’offre de soins hospitaliers, les pouvoirs publics favorisent depuis plusieurs années les coopérations entre établissements de santé. À cette fin, plusieurs outils de coopération ont été institués. On distingue deux types de coopération inter-hospitalière :
– la coopération dite « conventionnelle », forme de coopération la plus souple, qui ne passe pas par la création d’une nouvelle personne juridique ; sa portée est limitée, car elle ne permet pas aux partenaires de recruter du personnel ni de disposer d’un budget propre ou d’un patrimoine ;
– la coopération organique, qui repose sur la création d’une structure commune aux établissements partenaires, dotée de la personnalité morale ; cette structure peut ainsi disposer de son propre budget ainsi que d’un patrimoine, et recruter du personnel ; ce mode de coopération a donc pour avantage de favoriser la mutualisation des moyens entre établissements.
1. La loi a rénové les modes de coopération entre établissements
a) Les dispositions législatives relatives aux « cliniques ouvertes », aux communautés d’établissements de santé et aux syndicats interhospitaliers ont été supprimées
L’article 13 a abrogé les dispositions du code de la santé publique relatives aux « cliniques ouvertes », structures médicales qui pouvaient être créées par des centres hospitaliers – hormis les centres hospitaliers régionaux – afin de permettre à des professionnels de santé libéraux d’utiliser le plateau technique de l’hôpital en contrepartie d’une redevance.
L’article 120 a également supprimé le dispositif des « communautés d’établissements de santé », forme de coopération conventionnelle destinée aux établissements de santé participant au service public hospitalier.
Enfin, l’article 22 a supprimé les dispositions du code de la santé publique relatives aux syndicats interhospitaliers (SIH). Il s’agissait d’un mode de coopération organique prenant la forme d’un établissement public notamment destiné à mutualiser diverses activités liées au service public hospitalier.
b) La loi a créé la communauté hospitalière de territoire, rénové le dispositif du groupement de coopération sanitaire et a prévu plusieurs mécanismes visant à inciter les établissements à coopérer
● La communauté hospitalière de territoire est désormais le principal outil de coopération conventionnelle
L’article 22 de la loi HPST a créé la communauté hospitalière de territoire (CHT), nouvelle forme de coopération conventionnelle destinée aux seuls établissements publics de santé, conformément aux recommandations du rapport Larcher. L’article L. 6132-1 du code de la santé précise toutefois qu’un ou plusieurs établissements publics médico-sociaux peuvent prendre part aux actions menées par la CHT. Cet article précise également qu’un même hôpital ne peut pas être partie à plus d’une CHT.
L’acte créateur d’une CHT est la double approbation de sa convention, d’une part, par les directeurs et les présidents des commissions médicales des établissements membres, et d’autre part, par le directeur général de l’agence régionale de santé (ARS). Cette convention a notamment pour objet de définir le projet médical de la communauté et précise les fonctions et activités qui seront gérées en commun par les établissements partenaires. La loi prévoit que cette gestion commune puisse notamment se traduire par des délégations ou transferts de compétences s’accompagnant des mises à dispositions ou transferts de personnels et de biens mobiliers ou immobiliers correspondants. Ainsi, la CHT doit permettre aux hôpitaux d’élaborer et de mettre en œuvre de véritables stratégies de groupe. La convention constitutive définit également les modalités de coopération et de mise en commun des ressources humaines et systèmes d’information entre les établissements membres, et prévoit l’établissement de comptes communs.
La CHT est un mode de coopération conventionnelle, et n’est donc pas dotée de la personnalité juridique. Aux termes de l’article L. 6132-2 du code la santé publique, elle est organisée autour d’un établissement siège désigné par la convention, cette désignation devant être approuvée par « les deux tiers au moins des conseils de surveillance représentant au moins les trois quarts des produits versés par l’assurance maladie ». En l’absence de majorité, la décision revient au directeur général de l’ARS compétente. Si la loi ne précise pas le rôle de l’établissement siège, elle prévoit toutefois que la convention fixe la composition de son conseil de surveillance ainsi que de son directoire et de ses organes représentatifs du personnel, qui doivent chacun comprendre des représentants des établissements membres de la communauté.
L’article L. 6132-3 du même code prévoit qu’une commission de communauté, composée des directeurs, présidents des commissions médicales d’établissement et présidents des conseils de surveillance des établissements membres de la communauté assure le suivi de l’application de la convention et puisse proposer « les mesures nécessaires pour faciliter cette application ou améliorer la mise en œuvre de la stratégie commune ».
● La loi a réformé le dispositif du groupement de coopération sanitaire en distinguant deux formes de coopération : le groupement de coopération sanitaire de moyens et le groupement de coopération sanitaire érigé en établissement de santé
1° Le groupement de coopération sanitaire de moyens
Aux articles L. 6133-1 à L. 6133-6 du code de la santé publique, l’article 23 a clarifié le statut du groupement de coopération sanitaire (GCS) de moyens, qui est un mode de coopération organique à but non lucratif destiné aux établissements de santé publics ou privés, aux établissements médico-sociaux publics ou privés, aux centres de santé, aux pôles de santé ainsi qu’aux professionnels de santé libéraux, et pouvant également accueillir d’autres professionnels de santé ou organismes sur autorisation du directeur général de l’ARS. Tout GCS de moyens doit comprendre au moins un établissement de santé pour pouvoir être constitué.
Le groupement GCS de moyens a pour objet :
– d’organiser ou gérer des activités administratives, logistiques, techniques, médico-techniques, d’enseignement ou de recherche ;
– de réaliser ou gérer des équipements d’intérêt commun, et peut à ces fins être titulaire d’une autorisation d’installation d’équipements matériels lourds ;
– de permettre les interventions communes de professionnels médicaux et non médicaux exerçant dans les établissements ou centres de santé membres du groupement ainsi que des professionnels libéraux membres du groupement.
La création du GCS de moyens intervient après que le directeur général de l’ARS a approuvé la convention constitutive établie par les membres du groupement.
Un des principaux apports de l’article 23 de la loi HPST concerne la détermination de la nature juridique du GCS. Ce dernier est une personne morale de droit public s’il est composé exclusivement d’établissements publics de santé – et, éventuellement, de professionnels de santé libéraux. De la même manière, il est doté de la personnalité morale de droit privé s’il comporte uniquement des établissements de santé privés. Si sa composition est mixte, la nature juridique des établissements représentant la majorité des apports financiers ou des participations aux charges de fonctionnement devient celle du groupement.
Une assemblée générale des membres du groupement constitue l’organe délibérant du GCS de moyens. Ses décisions sont mises en œuvre par un administrateur élu en son sein et qui « représente le groupement dans tous les actes de la vie civile et en justice ».
2° Le groupement de coopération sanitaire érigé en établissement de santé
Créé par les dispositions de l’article 23 codifiées aux articles L. 6133-7 et L. 6133-8 du code de la santé, le GCS érigé en établissement de santé – dit GCS « établissement de santé » – est un groupement titulaire d’une ou plusieurs autorisations d’activités de soins. Un GCS de moyens est ainsi érigé en établissement de santé par décision du directeur général de l’ARS dès lors qu’il se voit délivrer au moins une autorisation d’activité. Il peut par ailleurs l’être dès sa création, lorsque la décision du directeur de l’ARS approuvant sa convention constitutive et celle lui conférant une autorisation d’activité sont prises simultanément. Dans ces deux cas, le groupement de coopération devient alors un établissement de santé avec les droits et obligations afférents. Les modalités de détermination de son statut juridique public ou privé sont similaires à celles s’appliquant à un GCS de moyens (cf. supra).
Par ailleurs, l’article L. 6133-8 du code de la santé publique prévoit que, sous réserve de la décision du directeur général de l’ARS, le GCS « établissement de santé » peut choisir l’échelle tarifaire qui lui est applicable dès lors qu’il est composé, d’une part, d’établissements publics de santé ou d’établissements privés à but non lucratif et, d’autre part, d’établissements privés à but lucratif.
● Afin de favoriser le développement de la coopération hospitalière, la loi a mis en place un dispositif d’incitation financière et confié des pouvoirs étendus aux agences régionales de santé
En vue d’inciter les établissements de santé à recourir aux nouveaux modes de coopération créés par la loi HPST, l’article 22 prévoit qu’une partie des crédits d’aide à la contractualisation ainsi qu’une partie des crédits du Fonds de modernisation des établissements de santé publics et privés (FMESPP) seront prioritairement affectées aux établissements de santé s’engageant dans un processus de coopération. Cet article prévoit également que les ARS doivent garantir une majoration de 15 % de leur financement aux établissements participant à un groupement de coopération sanitaire ou une communauté hospitalière de territoire. Ce dispositif sera en vigueur jusqu’au 31 décembre 2012.
Par ailleurs, l’article 23 insère un nouveau chapitre du code de la santé publique, intitulé « Coordination de l’évolution du système de santé par l’agence régionale de santé », qui confie au directeur général de l’ARS un rôle central dans la coordination de l’évolution du système hospitalier.
Ainsi, aux termes de l’article L. 6131-1 du code de la santé publique, « le directeur général de l’agence régionale de santé coordonne l’évolution du système hospitalier » en vue de :
– l’adapter aux besoins de la population et garantir l’accessibilité des soins aux tarifs opposables ;
– garantir la qualité et la sécurité des soins ;
– améliorer l’organisation et l’efficacité de l’offre de soins, et maîtriser son coût ;
– améliorer les synergies en matière de recherche.
D’après l’article L. 6131-2 du code de la santé publique et afin d’atteindre les objectifs détaillés ci-dessus, le directeur général de l’ARS peut :
– demander à des établissements publics de santé la conclusion d’une convention de coopération ou de communauté hospitalière de territoire ainsi que la création d’un groupement de coopération sanitaire ou d’un groupement d’intérêt public ;
– « prendre une délibération tendant à la création d’un nouvel établissement public de santé par fusion des établissements concernés ».
Si la demande du directeur général de l’ARS n’est pas suivie d’effet, il peut « prendre les mesures appropriées », et notamment diminuer les dotations régionales affectées aux missions d’intérêt général et à l’aide à la contractualisation (MIGAC) ou prononcer la fusion des établissements.
En outre, l’article 23 a prévu une procédure d’urgence pouvant être mise en œuvre « lorsque la qualité et la sécurité des soins le justifient ou qu’un déséquilibre financier important est constaté ». Dès lors, le directeur général de l’ARS peut émettre une demande motivée visant à la constitution d’une communauté hospitalière de territoire. Si cette demande n’est pas suivie d’effet dans un délai d’un mois, il peut prendre « toutes les mesures appropriées pour que les établissements concernés concluent une convention de communauté hospitalière de territoire ».
2. Si la plupart des textes réglementaires nécessaires à l’application de la loi ont été publiés, le recours aux nouvelles structures introduites par la loi apparaît encore limité
a) Les principaux textes relatifs aux nouveaux modes de coopération ont été publiés à ce jour
● La communauté hospitalière de territoire
L’ensemble des textes nécessaires à l’application de l’article 22 – soit deux décrets en Conseil d’État – a été publié :
– le décret n° 2010-438 du 30 avril 2010 portant diverses dispositions relatives aux communautés hospitalières de territoire (CHT) a précisé les modalités selon lesquelles sont effectués les transferts ou délégations d’activités de soins ou d’équipements matériels lourds entre les établissements membres de la CHT.
– le décret n° 2010-1242 du 20 octobre 2010 relatif aux instances communes de représentation et de consultation du personnel et aux pôles de territoire dans le cadre des CHT prévoit que ces dernières peuvent se doter d’une commission médicale commune, d’un comité technique commun ou d’une commission des soins infirmiers, de rééducation médico-techniques commune ; si une ou plusieurs de ces instances devaient être créées, la convention constitutive y garantirait dès lors « une représentation minimale et équilibrée des représentants des personnels des établissements parties » ; ce décret prévoit également qu’une CHT peut créer un pôle de territoire, qui regrouperait certains pôles d’activité (cf. supra) des établissements membres sous l’autorité unique d’un chef de pôle de territoire.
● Le groupement de coopération sanitaire
L’article 23 portant réforme du dispositif du groupement de coopération sanitaire (GCS) requiert la publication de quatre textes réglementaires, dont deux ont été publiés à ce jour.
Le décret n° 2010-862 du 23 juillet 2010 relatif aux groupements de coopération sanitaire définit notamment :
– le contenu de la convention constitutive du groupement ;
– les règles encadrant la détermination de la nature juridique publique ou privée du groupement ;
– les modalités d’adhésion, d’exclusion ou de retrait des membres ;
– les modalités de dissolution du groupement ;
– les conditions selon lesquelles les professionnels de santé libéraux peuvent participer à la permanence des soins au sein des établissements membres, ainsi que les conditions de prise en charge des actes ainsi réalisés par les régimes obligatoires d’assurance maladie ;
– les modalités selon lesquelles un groupement est érigé en établissement de santé, et plus particulièrement les conditions selon lesquelles est déterminée l’échelle tarifaire qui lui sera applicable ;
– les compétences de l’assemblée générale, organe de direction du groupement, ainsi que les modalités selon lesquelles s’effectuent les délibérations de cette assemblée.
L’arrêté du 23 juillet 2010 relatif aux groupements de coopération sanitaire précise les modalités d’approbation de la convention constitutive et prévoit que le groupement doit remettre annuellement au directeur de l’ARS un rapport d’activité.
Par ailleurs, l’article 23 de la loi HPST prévoit que les syndicats interhospitaliers existants doivent, dans un délai de trois ans à compter de la publication de la loi, se reconvertir « sans dissolution ni création de personne morale nouvelle » en CHT, GCS ou GIP. Il renvoie à un décret en Conseil d’État le soin de préciser les conditions de cette reconversion. Aucun décret n’a été publié à ce jour.
En outre, l’article 23 renvoie à un décret en Conseil d’État le soin de définir, « en tant que besoin », les modalités d’application des dispositions prévues par le VI de l’article précité, relatif à la coordination de l’évolution du système de santé par l’ARS. Ce décret n’a pas encore été publié.
b) Les établissements de santé ne semblent pas s’être saisis des nouveaux outils de coopération mis à leur disposition
Près d’un an après la parution des premiers textes réglementaires relatifs aux nouveaux dispositifs de coopération hospitalière institués par la loi HPST, les informations recueillies par vos rapporteurs mettent en exergue les difficultés qu’ont les établissements de santé à s’en saisir.
● La mise en place des communautés hospitalières de territoire est très progressive
D’après les informations transmises par le ministère du travail, de l’emploi et de la santé, on dénombre à ce jour une seule CHT ayant été effectivement créée – la CHT « Oise Ouest » en Picardie, et 26 projets à des stades divers.
Si la CHT a été conçue comme le cadre conventionnel d’une collaboration approfondie entre établissements publics de santé, les travaux des rapporteurs ont fait clairement apparaître que ces communautés joueront probablement un rôle moindre que celui qui avait été initialement envisagé. Ainsi, Mme Cécile Courrèges, directrice générale de l’ARS Bourgogne, considère que les CHT serviront principalement d’espace de discussion autour de la politique hospitalière au niveau des territoires de santé, politique dont la concrétisation serait la constitution de GCS érigés en établissements de santé, la mise en place de ces groupements ne pouvant cependant concerner que les seuls établissements publics en raison des éléments rendant pour l’instant les GCS très peu attractifs pour les établissements de santé privés (cf. infra).
Par ailleurs, plusieurs des personnalités auditionnées ont estimé que le dispositif de la CHT avait été vidé de sa substance lors de l’examen du projet de loi HPST par le Sénat, ce qui pourrait expliquer le rôle limité qu’elle semble être appelée à jouer. En effet, le projet de loi initial prévoyait que les CHT puissent être organisées selon deux modèles :
– l’un correspondait à un dispositif de coopération conventionnelle souple, de CHT dite « fédérative », qui ne permettait qu’une coopération limitée entre les établissements membres ;
– l’autre, désigné sous le terme de CHT « intégrée », avait pour particularité d’entraîner la fusion des établissements membres, à l’exception des instances représentatives du personnel, qui auraient été maintenues dans chaque établissement ; il convient de préciser que la mise en place d’une CHT « intégrée » aurait relevé de la seule initiative des établissements publics de santé. Un tel dispositif aurait pu permettre la mise en place d’une collaboration véritablement ambitieuse, et on peut à cet égard regretter sa suppression à l’occasion de l’examen du projet de loi par le Sénat.
● La constitution de groupements de coopération sanitaire est entravée par des problèmes juridiques relatifs à la détermination de leur statut
D’après les informations transmises par le cabinet du ministre, sur 334 groupements de coopération sanitaire aujourd’hui recensés, 315 sont des GCS de moyens et 29 sont titulaires d’au moins une autorisation de soins. Toutefois, ces derniers se sont vus décerner leurs autorisations d’activité de soins avant la publication des textes réglementaires, et il apparaît qu’aucun GCS érigé en établissement de santé n’a encore été créé à ce jour dans les conditions prévues par la loi HPST.
Certes, la constitution d’une structure de coopération intégrée et, à plus forte raison, d’un GCS « établissement de santé » ne peut intervenir qu’après des négociations nécessitant des délais importants. Néanmoins, la plupart des acteurs interrogés par vos rapporteurs considèrent que très peu d’établissements de santé auront recours à cette forme de coopération, car elle ne serait pas adaptée à leurs besoins et attentes.
Ainsi, M. Jean-Loup Durousset, président de la Fédération de l’hospitalisation privée (FHP), a évoqué la réticence des établissements de santé privés à intégrer un GCS « établissement de santé » en raison de la possibilité qu’il lui soit conféré un statut public, ce qui aurait pour double conséquence de faire disparaître les établissements privés de la gouvernance et de remettre en cause leur patrimonialité. En effet, la composition du conseil de surveillance du GCS « établissement de santé », telle que prévue par l’article L. 6133-7 du code de la santé publique, ne prévoit pas de siège pour les personnes propriétaires des établissements de santé privés membres du groupement.
L’adhésion des établissements de santé privés à des GCS de moyens est également rendue moins attractive dans la mesure où il existe pour eux un risque qu’un GCS de moyens publics, se voyant attribuer une autorisation d’activité de soins, devienne un établissement public de santé, ce qui entraînerait des conséquences identiques à celles décrites précédemment sur la gouvernance et la patrimonialité des établissements privés.
C’est pourquoi les représentants des trois principales fédérations d’établissements de santé se sont accordés pour souhaiter devant vos rapporteurs que soient assouplies les règles de détermination du statut public ou privé d’un groupement de coopération sanitaire. Ils ont par ailleurs indiqué que l’examen prochain par le Sénat de la proposition de loi modifiant certaines dispositions de la loi HPST de M. Jean-Pierre Fourcade pourrait être l’occasion de modifier en ce sens les dispositions relatives au GCS.
II.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE II « ACCÈS DE TOUS À DES SOINS DE QUALITÉ »
Le titre II, qui comprend 45 articles, a réformé l’organisation des soins ambulatoires. À cette fin, il a notamment établi un ensemble de mesures visant à corriger les déséquilibres actuels de la démographie des professions de santé, reconnu la spécificité de la médecine générale et organisé le développement de sa filière universitaire, amélioré le dispositif de permanence des soins, modifié les mécanismes d’incitation à la télétransmission des feuilles de soins, réformé la biologie médicale, rénové le dispositif de formation continue des professionnels de santé et ouvert la voie à la création d’un « secteur optionnel ». Du fait de l’importance de ces mesures, le présent rapport consacrera à chacune d’elles un développement spécifique.
Ce titre comporte 21 articles d’application directe :
– l’article 36, qui fixe le principe d’une organisation des soins par niveaux de recours et définit les missions du médecin généraliste de premier recours ;
– l’article 37, qui organise la transmission d’informations entre les établissements de santé et les praticiens de ville, afin d’améliorer la prise en charge du patient à l’hôpital, ainsi qu’en aval de son hospitalisation ;
– les articles 39, 40 et 41, qui confèrent un statut légal aux maisons et aux pôles de santé, et permettent leur financement par le Fonds d’intervention pour la qualité et la coordination des soins (FIQCS) ;
– l’article 42, qui prévoit la remise au Parlement d’un rapport portant sur l’indemnisation des personnels des services d’incendie et de secours (SDIS) contaminés par le virus de l’hépatite B à la suite d’une vaccination ; ce rapport n’a pas été déposé à ce jour ;
– l’article 45, qui comporte une mesure de coordination ;
– l’article 47, qui définit le nombre minimal de postes d’enseignants titulaires de médecine générale devant être créés à partir de la rentrée universitaire 2009-2010 et pour les quatre années suivantes ;
– l’article 48, qui précise les conditions dans lesquelles les établissements de santé prennent en charge certaines interventions des SDIS ;
– l’article 50, qui transfère du code de la sécurité sociale au code de la santé publique les dispositions relatives au dossier médical personnel et au dossier pharmaceutique, et en précise le régime ;
– l’article 56, qui prévoit l’obligation pour les caisses d’assurance maladie de communiquer aux ordres médicaux compétents toute information relative aux manquements à la déontologie commis par les professionnels qui en relèvent ;
– l’article 58, qui relève le montant de l’aide à l’acquisition d’une complémentaire santé (ACS) et crée une tranche spécifique aux personnes âgées de 50 à 59 ans ;
– l’article 65, qui étend le champ de contrôle des membres de l’inspection générale des affaires sociales aux cabinets libéraux, ainsi qu’aux ostéopathes et aux chiropracteurs ;
– l’article 67, qui instaure une sanction pénale pour l’exercice illégal des fonctions et l’usurpation du titre de préparateur en pharmacie hospitalière ;
– l’article 68, qui donne compétence à l’ARS pour contrôler les professions d’orthophoniste et d’orthoptiste, qui ne sont pas organisées en ordres susceptibles d’être chargés d’un tel contrôle ;
– l’article 71, qui réprime la distribution illégale de médicaments à usage humain collectés auprès du public et non utilisés ;
– l’article 73, qui fixe les pénalités encourues par les entreprises qui manquent à leur obligation contractuelle de fournir au Comité économique des produits de santé des études post-autorisation de mise sur le marché ;
– l’article 74, qui prévoit que les entreprises pharmaceutiques déclarent à la Haute Autorité de santé « la liste des associations de patients qu’elles soutiennent et le montant des aides de toute nature » qu’elles leur ont procurées ;
– l’article 75, qui prévoit que lorsqu’un professionnel de santé exerçant à titre libéral dans un établissement de santé, un service de santé ou un « organisme dans lequel sont réalisés des actes individuels de prévention, de diagnostic ou de soins » souscrit une assurance pour sa responsabilité civile professionnelle, cette garantie couvre également ses salariés ;
– l’article 77, qui définit les activités et statuts du Laboratoire français du fractionnement et des biotechnologies (LFB) ;
– l’article 80, qui étend aux consultations effectuées dans une structure de médecine humanitaire ou un centre de planification ou d’éducation familiale la dispense de majoration du ticket modérateur applicable aux actes réalisés hors du parcours de soins coordonné.
En outre, trois dispositions du titre II ont été déclarées non conformes à la Constitution, partiellement ou en totalité, par la décision du Conseil constitutionnel nº 2009-584 DC du 16 juillet 2009 :
– l’article 44, qui prévoyait de modifier la dénomination de l’École nationale supérieure de sécurité sociale, a été censuré dans sa totalité, au motif que « cette disposition ne présente aucun lien, même indirect, avec celles qui figuraient dans le projet de loi » ;
– la disposition de l’article 50 qui prévoyait d’expérimenter le « dossier médical enregistré sur un dispositif portable d’hébergement de données informatiques », au motif que le texte ne fixait pas expressément le terme de l’expérimentation prévue (1) ;
– celle de l’article 55 qui permettait aux assurés âgés de 16 à 25 ans de bénéficier à titre expérimental d’une consultation annuelle de prévention, pour le même motif.
La mise en application des autres dispositions du titre II nécessitait 81 textes d’application, dont quatre ordonnances, 46 décrets en Conseil d’État et 31 décrets simples. Si toutes les ordonnances prévues ont été publiées, seuls 19 décrets en Conseil d’État ont été pris, et neuf décrets simples. Le taux d’application du titre II s’établit donc un peu au-dessus de 40 %, ce qui peut être considéré comme modeste, dix-huit mois après la promulgation de la loi.
À cet égard, il convient notamment de souligner :
– que le décret en Conseil d’État relatif aux conditions d’application du dispositif des contrats santé-solidarité n’a pas été publié, contrairement à ce qu’avait annoncé le 25 juin 2010 Mme Roselyne Bachelot-Narquin, alors ministre de la santé et des sports ;
– que le décret en Conseil d’État et le décret simple devant porter application des dispositions relatives à l’interdiction des discriminations dans l’accès à la prévention ou aux soins sont toujours en attente ;
– que l’ensemble des textes réglementaires se rapportant au développement professionnel continu des professionnels de santé (DPC) – soit onze décrets simples ou décrets en Conseil d’État – n’a pas été publié, les modalités de mise en application du dispositif étant actuellement en cours de négociations ;
– que, sur les 20 décrets devant être pris suite à l’ordonnance n° 2010-49 du 13 janvier 2010 relative à la biologie médicale, seuls deux décrets en Conseil d’État ont été publiés à ce jour ;
Le tableau ci-dessous présente l’état de mise en application des dispositions du titre II.
Article |
Division |
Objet du renvoi |
Catégorie de texte |
Texte d’application |
38 |
Art. L. 5125-1-1-1 A du code de la santé publique |
Conditions dans lesquelles les pharmaciens d'officine peuvent être désignés comme correspondants au sein de l'équipe de soins par le patient, et proposer des conseils et prestations destinés à favoriser l'amélioration ou le maintien de l'état de santé des personnes |
DCE |
Non publié |
42 |
Art. L. 3111-9 du code de la santé publique |
Rapport remis par le Gouvernement avant le 15 septembre 2009 évaluant l'intérêt qu'il y aurait à rendre l'article L. 3111-9 du code de la santé publique applicable aux personnes exerçant ou ayant exercé une activité professionnelle ou volontaire au sein de services d'incendie et de secours qui ont été vaccinées contre l'hépatite B depuis la date d'entrée en vigueur de la loi n° 91-73 du 18 janvier 1991 |
R |
Rapport du Gouvernement au Parlement du 31/12/2009 évaluant l'intérêt qu'il y aurait à rendre l'article L. 3111-9 du code de la santé publique applicable aux personnes exerçant ou ayant exercé une activité professionnelle ou volontaire au sein de services d'incendie et de secours qui ont été vaccinées contre l'hépatite B depuis la date d'entrée en vigueur de la loi n° 91-73 du 18 janvier 1991 |
43 |
Art. L. 632-2 du code de l'éducation |
Définition des subdivisions territoriales, modalités des épreuves d'accès au troisième cycle, du choix d'une spécialité par les internes, d'établissement de la liste des services formateurs, d'organisation du troisième cycle des études médicales, de changement d'orientation ainsi que la durée des formations nécessaires durant ce cycle, et ultérieurement, pour obtenir selon les spécialités une qualification |
DCE |
Décret n° 2010-700 du 25/06/2010 modifiant le décret n° 2004-67 du 16 janvier 2004 relatif à l'organisation du troisième cycle des études médicales |
43 |
Art. 634-1 du code de l'éducation |
Formations qualifiantes de troisième cycle accessibles aux étudiants à l'issue du concours d'interne en odontologie |
DCE |
Décret n° 2010-1187 du 08/10/2010 modifiant le statut des internes et relatif aux étudiants en médecine, en odontologie et en pharmacie et aux stagiaires associés |
43 |
/ |
Organisation du troisième cycle des études médicales |
D |
Non publié |
43 |
Art. L. 634-1 du code de l'éducation |
Internat odontologique |
DCE |
Non publié |
43 |
Art. L. 1434-8 du code de la santé publique |
Conditions d'application de l’article L. 1434-8 du code de la santé publique, relatif au contrat santé solidarité |
DCE |
Non publié |
43 |
/ |
Diplômes d'études spécialisés complémentaires |
DCE |
Non publié |
46 |
Art. L. 632-6 du code de l'éducation |
Conditions d'application de l’article L. 632-6 du code de la santé publique, relatif au contrat d'engagement de service public |
DCE |
Décret n° 2010-735 du 29/06/2010 relatif au contrat d'engagement de service public durant les études médicales |
49 |
Art. L. 6314-1 du code de la santé publique |
Modalités particulières de prescription pour l'accomplissement de la mission de service public de permanence des soins |
DCE |
Décret n° 2010-809 du 13/07/2010 relatif aux modalités d'organisation de la permanence des soins |
49 |
Art. L. 6314-3 du code de la santé publique |
Modalités d'application de l'article L. 6314-1, relatif à la mission de service public de permanence des soins |
DCE |
Décret n° 2010-809 du 13/07/2010 relatif aux modalités d'organisation de la permanence des soins |
49 |
Art. L. 6315-1 du code de la santé publique |
Conditions et modalités selon lesquelles le médecin doit informer le conseil départemental de l'ordre de ses absences programmées |
DCE |
Décret n° 2010-810 du 13/07/2010 relatif au comité départemental de l'aide médicale urgente, de la permanence des soins et des transports sanitaires |
49 |
Art. L. 6315-1 du code de la santé publique |
Modalités de signalement des absences au conseil départemental de l’ordre des médecins |
D |
Non publié |
51 |
Art. L. 4011-2 du code de la santé publique |
Modalités selon lesquelles les protocoles de coopération étendus sont intégrés à la formation initiale ou au développement professionnel continu des professionnels de santé |
D |
Décret n° 2010-1204 du 11/10/2010 relatif aux modalités d'intégration des protocoles de coopération étendus dans le développement professionnel continu et la formation initiale des professionnels de santé |
52 |
Art. L. 2323-3 du code de la santé publique |
Modalités d'application du chapitre du code de la santé publique relatif aux lactariums, et notamment les conditions techniques d'organisation et de fonctionnement des lactariums |
D |
Décret n° 2010-805 du 13/07/2010 relatif aux missions, à l'autorisation et aux conditions techniques d'organisation et de fonctionnement des lactariums |
54 |
Art. L. 1110-3 du code de la santé publique |
Interdiction des discriminations dans l'accès à la prévention ou aux soins |
D |
Non publié |
54 |
Art. L. 162-1-14-1 du code de la sécurité sociale |
Modalités d'application du présent article (sanctions applicables aux professionnels de santé en cas de refus de soins, de dépassements d'honoraires ou de défaut d'information), notamment les modalités d'affichage et le barème des sanctions applicables |
DCE |
Non publié |
55 |
Art. L . 162-1-18 du code de la sécurité sociale |
Contenu, modalités et conditions de mise en œuvre de la visite de prévention dont peuvent bénéficier chaque année les assurés ou ayants droit âgés de seize à vingt-cinq ans et pour laquelle ils sont dispensés de l'avance des frais |
D |
Non publié |
57 |
Art. L. 1111-3 du code de la santé publique |
Conditions dans lesquelles le patient est informé par écrit et gratuitement du prix d'achat de chaque élément de l'appareillage proposé, du prix de toutes les prestations associées, et dispose d'une copie de la déclaration de fabrication du dispositif médical telle que prévue aux articles R. 5211-21 à R. 5211-24 |
D |
Non publié |
59 |
Art. L. 4133-2 du code de la santé publique |
Modalités selon lesquelles : |
DCE |
Non publié |
59 |
Art. L. 4133-2 du code de la santé publique |
Missions, composition et modalités de fonctionnement de la commission scientifique indépendante |
D |
Non publié |
59 |
Art. L. 4021-1 du code de la santé publique |
Modalités d'application du présent article (gestion des sommes affectées au développement professionnel continu), notamment les règles de composition du conseil de gestion de l'organisme gestionnaire du développement professionnel continu, les modalités de création de sections spécifiques et les règles d'affectation des ressources à ces sections |
D |
Non publié |
59 |
Art. L. 4143-2 du code de la santé publique |
Modalités selon lesquelles : |
DCE |
Non publié |
59 |
Art. L. 4143-2 du code de la santé publique |
Missions, composition et modalités de fonctionnement de la commission scientifique indépendante |
D |
Non publié |
59 |
Art. L. 4236-2 du code de la santé publique |
Modalités selon lesquelles : |
DCE |
Non publié |
59 |
Art. L. 4236-2 du code de la santé publique |
Missions, composition et modalités de fonctionnement de la commission scientifique indépendante |
D |
Non publié |
59 |
Art. L. 4153-2 du code de la santé publique |
Modalités selon lesquelles : |
DCE |
Non publié |
59 |
Art. L. 4153-2 du code de la santé publique |
Missions, composition et modalités de fonctionnement de la commission scientifique indépendante |
DCE |
Non publié |
59 |
Art. L. 4242-1 du code de la santé publique |
Conditions dans lesquelles le développement professionnel continu des préparateurs en pharmacie et préparateurs en pharmacie hospitalière se réalise dans le respect des règles d'organisation et de prise en charge propres à leur secteur d'activité |
DCE |
Non publié |
59 |
Art. L. 4382-1 du code de la santé publique |
Conditions dans lesquelles le développement professionnel continu des auxiliaires médicaux se réalise dans le respect des règles d'organisation et de prise en charge propres à leur secteur d'activité |
DCE |
Non publié |
61 |
Art. L. 1151-2 du code de la santé publique |
Règles auxquelles peut être soumise la pratique des actes, procédés, techniques et méthodes à visée esthétique autres que ceux relevant de l'article L. 6322-1 peut, si elle présente des risques sérieux pour la santé des personnes |
D |
Non publié |
62 |
Art. L. 4112-1 du code de la santé publique |
Modalités selon lesquelles le conseil départemental vérifie que l'intéressé ne présente pas d'insuffisance professionnelle, d'infirmité ou d'état pathologique rendant dangereux l'exercice de la profession |
DCE |
Non publié |
62 |
Art. L. 4122-5 du code de la santé publique |
Modalités d'élection du conseil national et durée des mandats de ses membres |
DCE |
Décret n° 2010-199 du 26/02/2010 relatif aux modalités d'élection et de renouvellement des conseils des professions médicales et paramédicales et de leurs chambres disciplinaires |
62 |
Art. L. 4123-3 du code de la santé publique |
Modalités d'élection du conseil départemental et durée des mandats de ses membres |
DCE |
Décret n° 2010-199 du 26/02/2010 relatif aux modalités d'élection et de renouvellement des conseils des professions médicales et paramédicales et de leurs chambres disciplinaires |
62 |
Art. L. 4124-6-1 du code de la santé publique |
Modalités d'application du présent article (possibilité d'injonction de suivi d'une formation lorsque les faits reprochés à un médecin, un chirurgien-dentiste ou une sage-femme ont révélé une insuffisance de compétence professionnelle) |
DCE |
Non publié |
62 |
Art. L. 4125-3-1 du code de la santé publique |
Modalités d'attribution des indemnités dont peuvent bénéficier le président, les membres du bureau et les membres d'un conseil départemental, régional, interrégional ou du conseil national de l'ordre |
D |
Décret n° 2010-451 du 03/05/2010 relatif aux indemnités des membres élus des ordres des médecins, des chirurgiens-dentistes, des sages-femmes, des pharmaciens, des infirmiers, des masseurs-kinésithérapeutes et des pédicures-podologues |
62 |
/ |
/ |
D |
Décret n° 2010-1363 du 10/11/2010 relatif aux modalités d'élections et de renouvellement des conseils de l'ordre national des pharmaciens |
62 |
Art. L. 4234-6-1 du code de la santé publique |
Modalités d'application du présent article (possibilité d'injonction de suivi d'une formation lorsque les faits reprochés au pharmacien ont révélé une insuffisance de compétence professionnelle) |
DCE |
Non publié |
63 |
Art. L. 4311-15 du code de la santé publique |
Conditions dans lesquelles les listes nominatives des infirmiers employés par les structures publiques et privées sont notamment utilisées pour procéder à l'inscription automatique des infirmiers au tableau tenu par l'ordre |
D |
Non publié |
63 |
Art. L. 4312-3 du code de la santé publique |
Modalités d'élection du conseil départemental, durée du mandat des conseillers départementaux et périodicité de renouvellement de ces mandats |
DCE |
Décret n° 2010-199 du 26/02/2010 relatif aux modalités d'élection et de renouvellement des conseils des professions médicales et paramédicales et de leurs chambres disciplinaires |
63 |
Art. L. 4312-5 du code de la santé publique |
Modalités d'élection du conseil régional, durée du mandat des conseillers régionaux et périodicité de renouvellement de ces mandats |
DCE |
Décret n° 2010-199 du 26/02/2010 relatif aux modalités d'élection et de renouvellement des conseils des professions médicales et paramédicales et de leurs chambres disciplinaires |
63 |
Art. L. 4312-7 du code de la santé publique |
Modalités d'élection du conseil national, durée du mandat des conseillers nationaux et périodicité de renouvellement de ces mandats |
DCE |
Décret n° 2010-199 du 26/02/2010 relatif aux modalités d'élection et de renouvellement des conseils des professions médicales et paramédicales et de leurs chambres disciplinaires |
63 |
Art. L. 4321-10 du code de la santé publique |
Conditions dans lesquelles les listes nominatives des masseurs-kinésithérapeutes employés par les structures publiques et privées sont notamment utilisées pour procéder à l'inscription automatique des masseurs-kinésithérapeutes au tableau tenu par l'ordre |
D |
Non publié |
63 |
Art. L. 4322-2 du code de la santé publique |
Conditions dans lesquelles les listes nominatives des pédicures-podologues employés par les structures publiques et privées sont notamment utilisées pour procéder à l'inscription automatique des pédicures-podologues au tableau tenu par l'ordre |
D |
Non publié |
64 |
/ |
Formation des ostéopathes et agrément des établissements de formation |
DCE |
Non publié |
64 |
/ |
Formation des chiropracteurs et agrément des établissements de formation |
DCE |
Non publié |
64 |
/ |
Exercice de la chiropraxie |
DCE |
Décret n° 2011-32 du 07/01/2011 relatif aux actes et aux conditions d'exercice de la chiropraxie |
66 |
Art. L. 4113-1 du code de la santé publique |
Enregistrement des étudiants, des internes et des autres personnes susceptibles de concourir au système de soins auprès du service ou de l'organisme désigné à cette fin |
D |
Décret n° 2010-701 du 25/06/2010 relatif aux procédures d'enregistrement des étudiants, des internes et des autres personnes susceptibles de concourir au système de soins |
66 |
Art. L. 4113-1-1 du code de la santé publique |
Conditions d'application du premier alinéa (transmission des informations certifiées concernant les diplômes, certificats, titres ou attestations de formation délivrés aux personnes susceptibles d'exercer l'une des professions médicales), notamment les catégories d'informations concernées et la date à laquelle ce dispositif est mis en œuvre |
DCE |
Non publié |
69 |
/ |
Mesures réformant les conditions de création, d'organisation et de fonctionnement des laboratoires de biologie médicale |
O |
Ordonnance n° 2010-49 du 13/01/2010 relative à la biologie médicale. Projet de loi de ratification n° 2440, déposé à l’Assemblée nationale le 7 avril 2010 |
69 |
/ |
Dérogations à la règle de territorialité du prélèvement |
DCE |
Non publié |
69 |
/ |
Délai de la décision d'accréditation lors de l'ouverture d'un laboratoire de biologie médicale |
D |
Non publié |
69 |
/ |
Conditions d'implantation et d'organisation des laboratoires de biologie médicale |
D |
Non publié |
69 |
/ |
Structures juridiques d'exploitation des laboratoires de biologie médicale |
DCE |
Non publié |
69 |
/ |
Pourcentage maximum d'échantillons biologiques qu'un lbm peut transmettre |
D |
Non publié |
69 |
/ |
Conditions et modalités d'équivalence pour les laboratoires de biologie médicale européens souhaitant prester en France (déclaration / autorisation) |
D |
Non publié |
69 |
/ |
Conditions d'exploitation des laboratoires de biologie médicale de l'AP-HP des hospices civils de Lyon, de l'AP-HM et des établissements publics nationaux |
DCE |
Non publié |
69 |
/ |
Liste des examens réalisés dans les départements en des lieux éloignés de tout lbm pour les risques vitaux |
D |
Non publié |
69 |
/ |
Liste et caractéristiques des lieux (hors lbm) où peut être réalisée tout ou partie de la phase pré-analytique |
DCE |
Non publié |
69 |
/ |
Modalités d'application des sanctions administratives et disciplinaires |
DCE |
Non publié |
69 |
/ |
Détermination des conditions de la qualification en biologie médicale délivrée par l'ordre des pharmaciens |
DCE |
Décret n° 2010-1208 du 12/10/2010 relatif aux conditions de délivrance d'une qualification en biologie médicale par l'ordre des pharmaciens |
69 |
/ |
Biologistes et techniciens de laboratoire médical : conditions et modalités d'exercice |
DCE |
Non publié |
69 |
/ |
Dispositifs d'autosurveillance et de surveillance infirmière de paramètres biologiques |
D |
Non publié |
69 |
/ |
Évaluation clinique des dispositifs médicaux |
DCE |
Décret n° 2010-270 du 15/03/2010 relatif à l'évaluation clinique des dispositifs médicaux et à la communication des données d'identification à l'Agence française de sécurité sanitaire des produits de santé |
69 |
/ |
Détermination des modalités du contrôle national de la qualité des résultats des examens de biologie médicale assuré par l'Afssaps et, notamment détermination des catégories d'examens de biologie médicale soumises à ce contrôle. |
D |
Non publié |
69 |
/ |
Détermination des modalités de signalement de l’Afssaps |
DCE |
Non publié |
69 |
/ |
Conditions de réalisation des examens de biologie |
D |
Non publié |
69 |
/ |
Modalités de transmission d’un échantillon biologique entre laboratoires de biologie médicale et modifiant le code de la sécurité sociale |
D |
Non publié |
69 |
/ |
Actualisation des références juridiques relatives à la biologie médicale et modifiant le code de la sécurité sociale |
DCE |
Non publié |
69 |
/ |
Définition du terme "mi-temps" |
D |
Non publié |
70 |
/ |
Dispositions relevant du domaine de la loi nécessaires pour compléter la transposition de la directive 2005/36/CE du Parlement européen et du Conseil, du 7 septembre 2005, relative à la reconnaissance des qualifications professionnelles, ainsi que les mesures d'adaptation de la législation liées à cette transposition |
O |
Ordonnance n° 2009-1585 du 17/12/2009 relative à la reconnaissance des qualifications professionnelles requises pour l'exercice des professions médicales, pharmaceutiques et paramédicales. Projet de loi de ratification n° 353 déposé au Sénat le 10 mars 2010 |
70 |
/ |
Dispositions relevant du domaine de la loi nécessaires pour adapter les dispositions des articles L. 4113-1, L. 4113-1-1 et L. 4113-1-2 du code de la santé publique à la profession de pharmacien ainsi qu'aux autres professions de santé |
O |
Ordonnance n° 2009-1586 du 17/12/2009 relative aux conditions d'enregistrement des professions de santé. Projet de loi de ratification n° 354 déposé au Sénat le 10 mars 2010 |
70 |
/ |
Dispositions nécessaires à la transposition de la directive 2007/47/CE du Parlement et du Conseil, du 5 septembre 2007, modifiant la directive 90/385/CEE du Conseil concernant le rapprochement des législations des États membres relatives aux dispositifs médicaux implantables actifs, la directive 93/42/CEE du Conseil relative aux dispositifs médicaux et la directive 98/8/CE concernant la mise sur le marché des produits biocides, ainsi que les mesures d'adaptation de la législation liées à cette transposition |
O |
Ordonnance n° 2010-250 du 11/03/2010 relative aux dispositifs médicaux. Projet de loi de ratification n° 516, déposé au Sénat le 2 juin 2010 |
70 |
/ |
Application de l'ordonnance reconnaissance des qualifications professionnelles |
DCE |
Décret n° 2010-334 du 26/03/2010 relatif à la reconnaissance des qualifications professionnelles requises des ressortissants des États membres de l'Union européenne ou des autres États parties à l'accord sur l'Espace économique européen pour l'exercice des professions médicales, pharmaceutiques et paramédicales et à la formation des aides-soignants, auxiliaires de puériculture et ambulanciers |
70 |
/ |
Application de l'ordonnance dispositifs médicaux |
DCE |
Décret n° 2010-270 du 15/03/2010 relatif à l'évaluation clinique des dispositifs médicaux et à la communication des données d'identification à l'Agence française de sécurité sanitaire des produits de santé |
70 |
/ |
/ |
|
Décret n° 2010-1131 du 27 septembre 2010 |
72 |
Art. L. 6153-1 du code de la santé publique |
Conditions dans lesquelles les internes peuvent bénéficier du temps partiel thérapeutique |
DCE |
Décret n° 2010-1187 du 08/10/2010 modifiant le statut des internes et relatif aux étudiants en médecine, en odontologie et en pharmacie et aux stagiaires associés |
76 |
Art. L. 4111-3-1 du code de la santé publique |
Modalités d'application du présent article (reconnaissance de diplômes et qualifications professionnelles des médecins, chirurgiens-dentistes ou sages-femmes du Québec) |
D |
Décret n° 2010-1125 du 23/09/2010 relatif aux procédures d'autorisation d'exercice des titulaires de titres de formation obtenus dans la province de Québec pour les professions de médecin, chirurgien-dentiste et sage-femme |
76 |
Art. L. 4221-7 du code de la santé publique |
Modalités d'application du présent article (reconnaissance de diplômes et qualifications professionnelles des pharmaciens du Québec) |
D |
Décret n° 2010-1124 du 23/09/2010 relatif à la procédure d'autorisation d'exercice des titulaires de titres de formation obtenus dans la province de Québec pour la profession de pharmacien |
76 |
Art. L. 4381-1-1 du code de la santé publique |
Conditions dans lesquelles les praticiens font la preuve d'une connaissance suffisante de la langue française (pour les préparateurs en pharmacie, les préparateurs en pharmacie hospitalière et les auxiliaires médicaux du Québec) |
D |
Décret n° 2010-427 du 29/04/2010 relatif aux procédures d'autorisation d'exercice des professions de médecin, chirurgien-dentiste, sage-femme et pharmacien |
76 |
Art. L. 4381-1-2 du code de la santé publique |
Conditions dans lesquelles les praticiens font la preuve d'une connaissance suffisante de la langue française (pour les préparateurs en pharmacie, les préparateurs en pharmacie hospitalière et les auxiliaires médicaux des États non-membres de la Communauté européenne ou de l'Espace économique européen) |
D |
Décret n° 2010-427 du 29/04/2010 relatif aux procédures d'autorisation d'exercice des professions de médecin, chirurgien-dentiste, sage-femme et pharmacien |
78 |
Art. L. 6316-1 du code de la santé publique |
Définition des actes de télémédecine ainsi que leurs conditions de mise en œuvre et de prise en charge financière, en tenant compte des déficiences de l'offre de soins dues à l'insularité et l'enclavement géographique |
DCE |
Décret n° 2010-1229 du 19/10/2010 relatif à la télémédecine |
79 |
Art. L. 143-10 du code de la sécurité sociale |
Conditions d'application du présent article (transmission du rapport médical en cas de contestation du taux d'incapacité) |
DCE |
Décret n° 2010-424 du 28/04/2010 relatif à la procédure suivie devant les juridictions du contentieux technique de la sécurité sociale |
A. LA RÉGULATION DE LA DÉMOGRAPHIE DES PROFESSIONS DE SANTÉ
La loi HPST comporte plusieurs dispositions visant à corriger les déséquilibres actuels dans la répartition territoriale des professionnels de santé, parmi lesquelles on peut distinguer quatre mesures principales :
– l’élaboration d’un cadre juridique favorable au développement de nouveaux cadres d’exercice attractifs pour les professionnels de santé, comme les maisons et les pôles de santé ;
– une réorganisation des études médicales de façon à ce que les étudiants connaissent les territoires déficitaires en offre de soins, et soient plus enclins à s’y installer une fois leurs études achevées ;
– l’institution d’un dispositif national de bourses d’études assorties, en contrepartie, d’une obligation d’exercice en zone déficitaire ;
– la création d’un mécanisme qui permette aux ARS, dans le cadre de leur politique d’aménagement territorial de l’offre de soins, d’aller au-delà des mesures simplement incitatives en cas d’échec de ces dernières à moyen terme.
1. Les maisons et les pôles de santé
a) La loi comprend plusieurs dispositions visant à faciliter le développement des maisons et des pôles de santé
Depuis plusieurs années, le développement de maisons de santé pluri-professionnelles est reconnu comme un des principaux éléments de réponse au manque d’attractivité de certains territoires ruraux ou périurbains pour les professionnels de santé, comme au manque d’attractivité de la médecine générale pour les jeunes praticiens. Ce cadre d’exercice collectif est, en effet, généralement présenté comme correspondant aux attentes des jeunes générations de praticiens, qui souhaitent un mode d’exercice collectif, coordonné et pluridisciplinaire auquel leur formation hospitalo-universitaire les a habitués. Il présente aussi l’intérêt de favoriser un exercice coordonné des soins, ce qui va dans le sens d’une plus grande continuité et d’une plus grande qualité des soins.
Pour éviter le « saupoudrage » des financements publics sur des projets qui ne seraient pas cohérents avec les politiques d’aménagement de l’offre de soins menées par l’ARS, ou qui seraient portés par les collectivités locales sans véritable mobilisation des professionnels de santé, la loi a prévu plusieurs mesures visant à favoriser un développement cohérent et ordonné des maisons et des pôles de santé :
– son article 39 a renforcé le statut des maisons de santé, en réservant le droit d’en être membre aux seuls professionnels et auxiliaires médicaux (à l’exclusion des professionnels de santé dont l’activité peut être commerciale) et en faisant obligation à ses membres d’élaborer un projet de santé commun, transmis à l’ARS ;
– son article 40 a donné un statut législatif aux pôles de santé, définis comme des structures participant à l’exercice des soins de premier recours, voire de second recours, constituées par des professionnels de santé et, le cas échéant, par des maisons, centres, réseaux et établissements de santé, ainsi que des structures médico-sociales ;
– son article 41 a prévu que les maisons, pôles, centres et réseaux de santé peuvent bénéficier d’une dotation du fonds d’intervention pour la qualité et la coordination des soins (FIQCS) destinée à financer l’exercice coordonné des soins, lorsqu’ils ont conclu avec l’ARS un contrat pluriannuel d’objectifs et de moyens (CPOM).
b) L’équipement du territoire en maisons de santé progresse mais pourrait être accéléré
La mise en œuvre des articles 39 à 41 de la loi n’appelait pas de décret d’application.
Les travaux des rapporteurs ont permis de mettre en évidence le fait que si l’équipement du territoire en maisons et pôles de santé progresse, il pourrait être accéléré si certaines incertitudes relatives au financement et au statut des maisons de santé pouvaient être levées.
● Le mode de financement actuel des maisons et des pôles de santé ne satisfait pas les professionnels de santé
Sans attendre l’élaboration des schémas régionaux d’organisation des soins (SROS), dont les volets relatifs aux soins ambulatoires doivent définir les zones sous-dotées en offre de soins et les priorités en matière de financement de maisons de santé, le comité interministériel d’aménagement et de développement du territoire du 11 mai 2010 a décidé le lancement d’un programme national d’équipement en maisons de santé pluri-professionnelles, qui vise à financer 250 maisons de santé d’ici 2013. Une circulaire interministérielle en date du 27 juillet 2010 relative au lancement d’un plan d’équipement en maisons de santé en milieu rural a précisé les modalités de mise en œuvre de ce programme. Elle fixe notamment certaines règles concernant le financement des projets :
– le FIQCS prendra en charge les frais d’études préalables et les dépenses d’ingénierie, dans la limite de 50 000 euros par projet ;
– l’État financera les dépenses d’investissement dans la limite de 25 %, ce plafond étant porté à 35 % pour les projets situés dans les territoires prioritaires identifiés par les SROS ou dans les zones de revitalisation rurale ; ces financements proviendront notamment de la dotation globale d’équipement et de la dotation de développement rural (DDR), dont la gestion est déconcentrée, ainsi que d’une enveloppe de crédits du Fonds national d’aménagement et de développement du territoire (FNADT).
Cette circulaire précise que pour 2010, « dans l’attente du SROS », les projets devront s’inscrire « dans un territoire dont l’offre de soins nécessite d’être confortée au regard de la démographie médicale, des projets existants, de l’offre de soins adjacente et des modalités de recours aux soins de la population ». Elle prévoit que les projets soutenus par l’État seront retenus par un comité de sélection « associant l’ARS et les préfets, en concertation avec le conseil régional, les conseils généraux et les représentants des professionnels ».
Elle comporte en annexe un cahier des charges des maisons de santé pluri-professionnelles pouvant bénéficier d’un soutien financier.
Rappelant que « le Président de la République et la ministre de la santé et des sports ont chacun exprimé un soutien clair au modèle des maisons de santé », ce document prévoit la généralisation des cellules d’appui « territoire et santé » déjà mis en place dans quelques régions, afin que les ARS puissent apporter aux promoteurs de maisons de santé « un soutien dont la forme varie en fonction de la phase considérée (projet ou fonctionnement) : étude des besoins, conseils, notamment en matière fiscale (conseil et expertise) et juridique (recherche du statut juridique le mieux adapté aux attentes et besoins des professionnels…), aide à la recherche de cofinancements, mise en place des systèmes d’information, développement d’activités innovantes (éducation thérapeutique…), conclusion de partenariat avec l’université pour l’accueil d’étudiants », etc.
Ce cahier des charges a également établi un « socle minimal obligatoire » de critères pour le financement public d’une maison de santé pluri-professionnelle (cf. encadré ci-après).
Socle minimal obligatoire pour toute maison de santé pluri-professionnelle financée
La maison de santé pluri-professionnelle (MSP) est le lieu principal d’exercice des professionnels de santé de façon à favoriser la mutualisation des fonctions support.
La maison de santé pluri-professionnelle est clairement identifiable par la population. L’ensemble des professionnels partenaires formalisent un projet de santé qui fait état :
I – Du diagnostic des besoins de santé du territoire
Les professionnels prennent en compte les besoins de santé du territoire et proposent un projet de santé en cohérence avec le volet ambulatoire du SROS.
II - de l’organisation de la structure
1) – le projet professionnel
L’exercice est pluri-professionnel : la structure ou le projet doivent comprendre au minimum deux médecins et un professionnel paramédical (infirmier, masseur kinésithérapeute,…).
La MSP formalise l’organisation du travail entre les différents professionnels de la structure ;
La MSP s’engage à accueillir et à encadrer des professionnels de santé en formation (étudiants en médecine en stage de 2ème cycle, internes, étudiants infirmiers…).
2) – l’organisation de la prise en charge des patients
A – La prévention
La MSP propose :
- des actions de prévention : promotion de la santé, éducation thérapeutique… ;
- une information et une orientation des patients en fonction de leurs besoins et de leurs attentes.
B – La prise en charge pluri-professionnelle et coordonnée.
La MSP a mis en place des moyens pour organiser la prise en charge globale et coordonnées des patients : organisation de réunions pluri-professionnelles régulières, élaboration de protocoles de prise en charge.
C. La coordination des soins avec les autres acteurs de santé du territoire
La MSP a conclu des partenariats avec les autres acteurs du territoire : acteurs de santé, médico-sociaux et sociaux (hôpital, SSIAD, autres MSP, CLIC etc.).
D – La continuité des soins
La MSP propose une organisation permettant de répondre aux demandes de soins non programmées en dehors des horaires de PDS, par exemple :
- une large amplitude horaire d’ouverture ;
- des consultations non programmées.
E – Le dispositif d’information :
La maison de santé s’engage à mettre en place un dispositif de partage d’informations sécurisé, informatisé ou non, pour ses besoins propres de gestion et de coordination entre professionnels de la structure. Ce dispositif favorise la continuité des soins, notamment en cas d’absence d’un médecin.
Source : cahier des charges des maisons de santé pluri-professionnelles pouvant bénéficier d’un soutien financier
La circulaire ne prévoit pas de financement spécifique pour les dépenses de fonctionnement, indiquant seulement que les maisons de santé pourront proposer leur participation aux expérimentations de nouveaux modes de rémunération (NMR) des professionnels de santé, menées en application de l’article 44 de la loi de financement de la sécurité sociale pour 2008.
On notera par ailleurs que l’article L. 6323-5 du code de la santé publique, inséré par l’article 41, prévoit que le montant de la dotation du FIQCS destinée à « financer l’exercice coordonné des soins » au sein des maisons, pôles, centres et réseaux de santé soit fixé chaque année par la loi de financement de la sécurité sociale. Or, ni la loi de financement pour 2010, ni celle pour 2011 n’ont fixé ce montant. Le fonds participe ainsi au financement des dépenses de fonctionnement des maisons de santé dans le cadre des orientations fixées par son conseil national.
Pour la plupart des acteurs interrogés par les rapporteurs, malgré ces avancées, les professionnels continuent à percevoir le financement des maisons de santé comme trop complexe, comme le montre le tableau ci-après.
Sources de financement des projets de maisons de santé pluri-professionnelles | |
Financements possibles pour toute MSP ● Financements essentiellement d’ingénierie et de fonctionnement, ponctuels ou pérennes – Financement ponctuel via le FIQCS national Financement des études, de l’ingénierie (+ investissements ponctuels à titre exceptionnel), du fonctionnement 50 000 €/projet, 200 000 €/région – Financement ponctuel via le FIQCS régional à l’appréciation des DGARS – Financement pérenne via les NMR Alternative au financement à l’acte pour financement de nouveaux modes organisationnels ou des formes de prises en charge innovantes => financement d’une partie du fonctionnement ● Financements ponctuels de dépenses d’investissement – Financement des conseils régionaux et généraux – Financement des communes et groupements de communes. – Financement du FIQCS national (à titre exceptionnel) NB : tous ces financements sont cumulables entre eux et avec les autres sources |
Autres sources de financement ● Financements ponctuels de dépenses d’investissement 1° Pour les structures en milieu rural : – Financement du plan de déploiement de 250 MSP en milieu rural (2010-2013) Financement entre 25 % et 35 % via la DDE et la DGE des dépenses d’investissement Peuvent être complétés par des financements FNADT national et européens (FEADER) Projets sélectionnés en comité de sélection (Préfet de région/DGARS/Conseils régional et généraux/URPS/représentant des maires et Prsdt de l’EPCI à FP) – Financement dans le cadre d’un PER – Financement dans le cadre d’un CPER (2007-2013) NB : ces financements ne sont pas cumulables entre eux mais le sont avec toutes les autres sources de financement 2° Pour les structures en zone urbaine sensible : – Financement de l’ANRU NB : financement cumulable avec les financements possibles pour toute MSP |
Source : tableau transmis par la direction générale de l’offre de soins (DGOS)
Surtout, les acteurs jugent le financement des maisons de santé insuffisamment pérenne. En effet, jusqu’à une date récente, les subventions du FIQCS ne pouvaient être accordées que pour une durée n’excédant pas trois ans, période à l’issue de laquelle son maintien est subordonné à une réévaluation du projet. Cette durée a récemment été portée à cinq ans, mais cette mesure ne résout pas totalement les difficultés soulevées par les professionnels.
Or, le financement du fonctionnement des maisons et des pôles de santé constitue un enjeu important pour l’attractivité de ces structures : selon une étude menée par la fédération française des maisons et pôles de santé, citée par Mme Élisabeth Hubert dans un récent rapport sur la médecine de proximité, l’exercice en maisons de santé engendre, par rapport à l’exercice isolé, des surcoûts de fonctionnement évalués à 4 400 euros par an et par médecin. C’est pourquoi Mme Élisabeth Hubert estime que « les surcoûts engendrés par les formes d’exercice regroupé, tant dans les maisons de santé pluri-professionnelles que dans les pôles de santé, doivent faire l’objet d’un financement spécifique, pérenne compte tenu de l’enjeu organisationnel qu’elles représentent ». Pour les rapporteurs, la généralisation de nouveaux modes de rémunération, qui n’en sont actuellement qu’au stade de l’expérimentation, permettrait d’assurer ce financement dans de bonnes conditions de pérennité.
● Le statut juridique des maisons de santé ne répond pas toujours aux besoins de leurs membres
Dans son rapport précité, Mme Élisabeth Hubert constate que l’exercice en maisons de santé, pourtant promu par la loi « HPST », « est restreint par sa fragilité juridique ». Selon elle, « la sécurisation de leur environnement juridique, leur viabilité économique, la mise en œuvre en leur sein de systèmes d’informations partagés, sont les conditions du succès de ces nouveaux modes d’exercice ». Ce constat rejoint celui fait par M. Jean-Marc Juilhard, Mme Bérengère Crochemore, Mme Annick Touba et M. Guy Vallancien dans un récent rapport sur les maisons de santé (2), qui indique qu’« une fragilité juridique et financière […] oblige les promoteurs-professionnels de santé à des montages complexes, introduit des risques sociaux, fiscaux et de responsabilité professionnelle » et que « les modalités classiques de rémunérations ne permettent ni de valoriser les nouvelles missions, ni d’adopter un cadre souple de répartition entre professionnels des ressources financières ».
En effet, si la loi HPST a étoffé le statut des maisons et des pôles de santé, elle n’a pas créé pour eux une nouvelle catégorie de personne morale, dotée d’un régime juridique spécifique. Les maisons de santé demeurent constituées sous des statuts très différents ; on trouve notamment :
– des associations « loi 1901 » ;
– des sociétés civiles de moyens (SCM) ;
– des sociétés civiles immobilières (SCI) ;
– des « contrats d’exercice en commun » pour les auxiliaires médicaux ;
– des sociétés d’exercice libéral (SEL).
Selon Mme Élisabeth Hubert, aucun des statuts existants ne répond aux objectifs et besoins des maisons et des pôles de santé. En effet, les associations « loi 1901 » peuvent recevoir des subventions, mais ne peuvent pas en reverser une part à leurs membres, cela étant contraire à leur statut d’organisme à but non-lucratif : elles risqueraient d’être requalifiées en sociétés commerciales, et assujetties à ce titre à l’impôt sur les sociétés et à la TVA. Quant aux sociétés civiles immobilières et aux sociétés civiles de moyens, leur objet est strictement spécialisé, ce qui contraint les promoteurs de maisons de santé à opérer des montages juridiques complexes pour les adapter à leurs besoins. Enfin, si la loi prévoit bien que les sociétés d’exercice libéral peuvent être constituées entre plusieurs professions, selon Mme Élisabeth Hubert, « aucun décret d’application n’en a, à ce jour, fixé les conditions d’exercice, obligeant ainsi les professionnels de santé à créer une SEL par profession ».
C’est pourquoi Mme Élisabeth Hubert recommande que le statut juridique des maisons et des pôles de santé soit modifié, pour leur permettre de fonctionner de façon inter-profesionnelle, de recevoir des subventions publiques, de redistribuer des sommes entre leurs membres « en toute sécurité au niveau fiscal et social », et de mettre en œuvre des règles simples en matière d’entrée et de sortie des membres de la maison ou du pôle. On pourrait ajouter que, pour favoriser un exercice coordonné des soins, le statut des maisons de santé devrait permettre aux praticiens de partager des données commodément.
Le rapport de M. Jean-Marc Juilhard, Mme Bérengère Crochemore, Mme Annick Touba et M. Guy Vallancien propose deux solutions conformes à ces orientations :
– soit rendre possible la création d’un groupement de coopération sanitaire (GCS) sans qu’un établissement de santé compte parmi ses membres ;
– soit créer un nouveau statut de société : la « société maison de santé ».
2. La réorganisation des études médicales
L’article 43 a modifié les dispositions du code de l’éducation relatives au troisième cycle des études médicales afin, notamment, de prévoir une programmation pluriannuelle et territorialisée du nombre de postes d’internes ouverts chaque année.
Ce dispositif permet de disposer d’une visibilité à moyen terme sur l’affectation des internes, et de répartir les postes en fonction « de la situation de la démographie médicale » et de son évolution « au regard des besoins de prise en charge spécialisée » dans les différentes subdivisions territoriales correspondant au ressort des centres hospitaliers universitaires (CHU).
La programmation à cinq ans de l’offre de postes d’internat constitue donc un cadre, au sein duquel les arrêtés pris chaque année par le ministre chargé de l’enseignement supérieur et de la recherche et le ministre chargé de la santé continuent de fixer le nombre de postes d’internes « par discipline ou spécialité et par centre hospitalier universitaire ».
La plupart des textes réglementaires relatifs au troisième cycle des études médicales sont parus à ce jour, et les mesures prévues par le présent article ont pu être mises en œuvre pour l’année universitaire 2010-2011. On citera notamment :
– le décret n° 2010-700 du 25 juin 2010 modifiant le décret n° 2004-67 du 16 janvier 2004 relatif à l’organisation du troisième cycle des études médicales, qui définit notamment les conditions d’organisation des épreuves d’accès au troisième cycle, les conditions dans lesquelles les internes choisissent leur spécialité et les règles d’agrément des lieux de stage ; ce décret comporte plusieurs mesures spécifiques aux internes des hôpitaux des armées ;
– le décret n° 2010-1187 du 8 octobre 2010 modifiant le statut des internes et relatif aux étudiants en médecine, en odontologie et en pharmacie et aux stagiaires associés, qui porte notamment plusieurs dispositions statutaires relatives aux internes, et précise les fonctions hospitalières des étudiants en médecine ;
– un arrêté conjoint du ministre de l’enseignement supérieur et de la recherche et du ministre de la santé en date du 12 juillet 2010, modifié par un arrêté du 4 août 2010, qui fixe le nombre d’internes en médecine devant être formé par spécialité et subdivision territoriale pour la période 2010-2014 ;
– un arrêté conjoint du ministre de l’enseignement supérieur et de la recherche et du ministre de la santé en date du 19 octobre 2010, qui fixe le nombre et la répartition des postes ouverts aux concours sur épreuves au titre de l’année 2011 pour l’attribution du niveau de qualification de praticien certifié en médecine d’armée à des praticiens des armées.
À ce jour, restent à publier quatre textes réglementaires :
– un décret en Conseil d’État relatif à l’internat odontologique ;
– un décret en Conseil d’État relatif au diplôme d’études spécialisées complémentaires (DESC) ;
– un décret simple relatif à la commission de subdivision ;
– un arrêté déterminant les modalités selon lesquelles tout étudiant qui présente le concours d’entrée en deuxième année d’études de médecine est informé de l’objectif de rééquilibrage de la densité médicale sur le territoire et des mesures permettant d’y concourir ;
La programmation pluriannuelle et territorialisée du nombre de postes d’internes s’inscrit dans la lignée de la politique de rééquilibrage du numerus clausus menée par les pouvoirs publics depuis plusieurs années. Partant du constat suivant lequel les professionnels de santé s’installent le plus souvent dans la région où ils ont fait leurs études, les étudiants des premier et second cycles des études médicales sont répartis de manière à corriger les inégalités interrégionales en matière d’implantation des médecins. Toutefois, l’efficacité de cette mesure a été limitée par le fait que les étudiants sont le plus souvent amenés à changer de région à l’issue des épreuves classantes nationales, pour effectuer leur internat.
Il est donc apparu nécessaire d’appliquer au troisième cycle des études médicales la même politique de répartition des postes en fonction des besoins régionaux de santé, dans la mesure où les capacités de formation le permettent. Dans cette logique, l’article 43 offre la possibilité d’ajuster l’affectation des internes en fonction des besoins de chaque subdivision territoriale. Il favorisera ainsi leur installation dans les régions actuellement sous dotées.
S’il constitue un véritable progrès, il ne saurait suffire à corriger les déséquilibres constatés dans la démographie médicale. En effet, il ne permet d’agir qu’au seul niveau interrégional, alors même que les inégalités les plus sensibles se situent à l’échelle infrarégionale.
3. Le contrat d’engagement de service public
Pour traiter les inégalités infrarégionales dans la répartition de l’offre de soins, et notamment les difficultés des zones les plus sous-dotées en médecins, la loi a institué un dispositif national de bourses d’études dont les bénéficiaires s’engagent, en contrepartie, à exercer en zone déficitaire.
a) La loi a institué un système de bourses d’études assorties d’une obligation d’exercice en zone déficitaire
L’article 46, introduit lors de l’examen du projet de loi HPST par l’Assemblée nationale, crée le dispositif du contrat d’engagement de service public (CESP). Ce contrat peut être conclu avec le Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG) par les étudiants en médecine à partir de la deuxième année du premier cycle des études médicales.
En contrepartie d’une allocation mensuelle, les étudiants ou internes signant un CESP s’engagent, à compter du terme de leurs études, à exercer leurs activités dans une zone géographique où l’offre médicale est insuffisante et où la continuité des soins est menacée, ce pour une durée égale à celle pendant laquelle l’allocation leur aura été versée.
L’article L. 632-6 du code de la santé publique prévoit que les signataires du contrat peuvent se dégager de leur obligation d’exercice moyennant le versement d’une indemnité. Si la loi HPST prévoyait initialement que cette indemnité serait égale au cumul des allocations perçues, augmenté d’une fraction des frais d’études engagés, la loi de financement de la sécurité sociale pour 2011 en a allégé le montant, qui est désormais « dégressif » et qui « égale au plus les sommes perçues au titre de ce contrat ». La loi de financement de la sécurité sociale pour 2011 a également précisé les modalités de recouvrement de cette indemnité.
b) Les principaux textes d’application nécessaires à la mise en œuvre rapide du dispositif ont été publiés
La plupart des textes réglementaires relatifs au contrat d’engagement de service public – un décret en Conseil d’État et trois arrêtés – ont été publiés à ce jour, de sorte que le dispositif est entré en vigueur pour l’année universitaire 2010-2011, comme prévu par le II de l’article précité. Il convient de mentionner :
– le décret n° 2010-735 du 29 juin 2010 relatif au contrat d’engagement de service public durant les études médicales ; ce décret comporte notamment des dispositions relatives aux modalités selon lesquelles les étudiants et les internes sont sélectionnés et aux conditions selon lesquelles est établie la liste des lieux d’exercice proposés aux signataires ;
– un arrêté du 27 juillet 2010, pris par le ministre de l’enseignement supérieur et de la recherche, le ministre de la santé et des sports et le ministre du budget, des comptés publics et de la réforme de l’État, qui fixe le nombre d’étudiants et d’internes pouvant, dans chaque université, signer un contrat d’engagement de service public ; 400 contrats sont proposés au titre de l’année 2010-2011, répartis comme suit :
UFR |
Nombre de contrats d’engagement de service public offert aux étudiants en médecine |
Nombre de contrats d’engagement de service public offerts aux internes en médecine |
Paris-V |
9 |
16 |
Paris-VI |
8 |
|
Paris-VII |
8 |
|
Paris-XI |
5 |
|
Paris-XII |
5 |
|
Paris-XIII |
5 |
|
Versailles-Saint-Quentin |
3 |
|
Aix-Marseille-II |
10 |
6 |
Amiens |
5 |
9 |
Angers |
4 |
7 |
Antilles-Guyane |
2 |
5 |
Besançon |
4 |
7 |
Bordeaux-II |
12 |
7 |
Brest |
4 |
4 |
Caen |
5 |
9 |
Clermont-Ferrand-I |
5 |
6 |
Dijon |
5 |
9 |
Grenoble-I |
5 |
4 |
Lille-II et faculté libre de Lille |
14 |
12 |
Limoges |
3 |
3 |
Lyon-I |
11 |
7 |
Montpellier-I |
6 |
5 |
Nancy-I |
8 |
9 |
Nantes |
5 |
9 |
Nice |
4 |
2 |
La Réunion |
1 |
5 |
Poitiers |
5 |
8 |
Reims |
5 |
9 |
Rennes-I |
5 |
7 |
Rouen |
6 |
10 |
Saint-Etienne |
4 |
3 |
Strasbourg-I |
6 |
7 |
Toulouse-III |
7 |
6 |
Tours |
6 |
9 |
Total |
200 |
200 |
Source : arrêté du 27 juillet 2010 fixant le nombre d’étudiants et d’internes en médecine pouvant signer un contrat d’engagement de service public au titre de l’année universitaire 2010-2011
– un arrêté conjoint du ministre de la santé et des sports et du ministre du budget, des comptes publics et de la réforme de l’État, en date du 27 juillet 2010, qui précise les modalités de versement de l’allocation et en fixe le montant à 1 200 euros bruts.
À ce jour reste cependant à publier un arrêté qui précisera, en intégrant les modifications apportées par la loi de financement de la sécurité sociale pour 2011, les modalités de remboursement et de calcul de l’indemnité que les médecins ayant signé un contrat d’engagement de service public doivent payer afin de se dégager de leur obligation d’exercice.
c) Le contrat d’engagement de service public constitue une réponse intéressante aux inégalités territoriales de santé, et sa mise en place a permis de développer les liens entre les agences régionales de santé et la communauté universitaire
Le contrat d’engagement de service public est, avec la programmation pluriannuelle et territorialisée du nombre de postes d’internes, une des mesures de la loi HPST visant à former les futurs professionnels de santé au plus près des territoires où l’offre de soins est la plus déficitaire. Ainsi, ce dispositif présente le double avantage de favoriser l’accès aux études médicales pour des étudiants issus de milieux défavorisés et de participer au rééquilibrage de l’offre de soins.
Cependant, il est apparu au cours des auditions menées par vos rapporteurs que le nombre de candidats à la signature d’un contrat demeure modéré. Mme Annie Podeur, directrice générale de l’organisation des soins, a ainsi indiqué à vos rapporteurs que 200 contrats auraient été signés à ce jour – sur un total de 400 offerts. Il convient toutefois de souligner que l’intérêt de ce dispositif a bien été perçu par la communauté enseignante, et plus particulièrement par les doyens des universités de médecine. La mise en place et la promotion du CESP ont en effet été l’occasion pour les ARS de développer des liens étroits avec le corps enseignant, qui a pris pleinement consciences des enjeux centraux liés à la problématique de l’offre de soins. À l’avenir, cette prise de conscience contribuera à faire mieux connaître les aides à l’installation proposées par les pouvoirs publics. Plusieurs études montrent en effet que le recourt à ces aides demeure très faible du fait de la méconnaissance qu’en ont les étudiants. À ce propos, M. Xavier Bertrand, ministre du travail, de l’emploi et de la santé, déclarait à l’occasion du congrès de l’intersyndicale nationale autonome représentative des internes de médecine générale (ISNAR-IMG) se tenant en janvier dernier que « 85 % des internes ne connaissent pas les aides à l’installation, et cela veut dire que nous devons faire mieux connaître l’incitation ».
4. Le contrat santé-solidarité
Le VI de l’article 43, issu d’un amendement adopté par l’Assemblée nationale à l’initiative de la commission des affaires sociales, a institué à l’article L. 1434-8 du code de la santé publique des « contrats santé-solidarité », que les directeurs d’ARS pourraient proposer aux médecins des zones sur-denses en offre de soins pour les faire participer à la couverture des besoins de santé de la population dans les zones où cette offre est insuffisante. Il est précisé que les médecins concernés ne pourraient refuser de signer que moyennant une contribution forfaitaire annuelle égale, au plus, au plafond mensuel de lé sécurité sociale – soit 2 946 euros en 2011.
a) Une mesure de régulation de la démographique médicale appelée à être mise en œuvre en cas d’échec des mesures simplement incitatives
En allant au-delà des mesures à caractère simplement incitatif mises en œuvre jusqu’alors, l’adoption de cette mesure marquait une inflexion significative dans l’orientation des politiques visant à corriger les déséquilibres dans la répartition géographique des médecins.
Ce dispositif s’articule avec la mise en œuvre du nouveau pilotage régional de l’offre de soins, tel que la loi HPST l’a réorganisé. En effet, les médecins susceptibles d’être sollicités par l’ARS sont ceux des zones que les schémas régionaux d’organisation des soins (SROS) identifieront comme présentant un niveau d’offre de soins médicaux « particulièrement élevé », et les territoires où ils pourraient être appelés à renforcer l’offre de soins sont ceux dans lesquels les mêmes schémas auront identifié des « besoins en implantations pour l’exercice des soins de premier recours » non satisfaits, et où l’offre de soins de premier recours ne suffit pas à répondre aux besoins de santé de la population. Le dispositif des contrats santé-solidarité s’intègre donc dans la palette d’instruments mis à la disposition des ARS pour réguler la démographie médicale, et ne serait mis en œuvre que dans le cadre d’une politique territorialisée d’aménagement de l’offre de soins.
Il faut surtout souligner qu’en adoptant cette mesure, le législateur a entendu laisser leur chance aux mesures incitatives de régulation de la démographie médicale que comporteront les SROS et que les ARS seront chargées de mettre en œuvre. L’article L. 1434-8 du code de la santé publique encadre en effet les conditions dans lesquelles les directeurs généraux d’ARS pourraient avoir recours aux « contrats santé-solidarité » :
– ces contrats ne pourront être proposés aux médecins que sur la base d’une évaluation de « la satisfaction des besoins en implantations pour l’exercice des soins de premier recours » identifiés par le SROS ;
– cette évaluation elle-même ne sera menée qu’à l’échéance d’un délai de trois ans à compter de l’entrée en vigueur du SROS, ce qui laisse à l’ARS le temps nécessaire pour mettre en œuvre des mesures incitatives.
En outre, l’article L 1434-8 précité prévoit que dans chaque région, la décision du directeur général de l’ARS de recourir aux contrats santé-solidarité est soumise à l’avis des organisations suivantes :
– la conférence régionale de la santé et de l’autonomie, qui comprend notamment des représentants des collectivités territoriales, des usagers du système de santé et des professionnels de santé ;
– l’union régionale des professions de santé (URPS) compétente pour les médecins, qui représente les médecins libéraux ;
– les organisations les plus représentatives des étudiants en médecine, des internes et des chefs de clinique.
b) Une mesure « mise entre parenthèses »
Le dernier alinéa de l’article L. 1434-8 du code de la santé publique, dans sa rédaction issue de l’article 43 de la loi, renvoie à un décret en Conseil d’État le soin de définir les conditions de mise en œuvre du contrat santé-solidarité.
Toutefois, dès le 25 juin 2010, Mme Roselyne Bachelot-Narquin, alors ministre de la santé et des sports, a fait connaître son intention de « mettre volontairement entre parenthèses » les dispositions de la loi concernant les contrats santé-solidarité (3), et de ne pas prendre les mesures réglementaires nécessaires à leur mise en application. La ministre a justifié sa décision en estimant qu’un dispositif mis en œuvre sans attendre l’échéance d’un délai de trois ans et basé sur le volontariat des médecins, dans lequel des contreparties seraient proposées aux médecins qui s’engagent à exercer dans une zone sous-dotée plusieurs demi-journées par semaine, « permettra de ne pas recourir au contrat santé solidarité ».
Les représentants des médecins libéraux interrogés par les rapporteurs se sont déclarés satisfaits de cette décision de la ministre, soulignant qu’elle s’inscrit dans le cadre plus large d’une relance du « dialogue social » entre les pouvoirs publics et les organisations représentatives des médecins libéraux que marqueront notamment, dès 2011, la mise en place des unions régionales des professions de santé et la négociation de la nouvelle convention médicale.
Il est d’ailleurs à noter que la proposition de loi précitée de M. Jean-Pierre Fourcade, sénateur, tend à supprimer la disposition de l’article L. 1434-8 du code de la santé publique qui soumet à une « contribution forfaitaire annuelle » les médecins qui refusent de signer un contrat santé-solidarité.
B. LA MÉDECINE GÉNÉRALE ET SA FILIÈRE UNIVERSITAIRE
La loi comporte plusieurs mesures contribuant à l’effort de revalorisation de la médecine générale entrepris par les pouvoirs publics depuis plusieurs années. Elle a notamment doté d’un statut spécifique les médecins généralistes de premier recours, cohérent avec le nouveau cadre juridique pour les soins primaires, et organisé le développement de la filière universitaire de médecine générale.
1. La reconnaissance de la médecine générale de premier recours
De façon cohérente avec la volonté de remédier à l’« hospitalo-centrisme » souvent critiqué de notre système de santé en revalorisant les soins primaires, l’article 36 de la loi HPST a établi une définition législative des soins de premier recours et des missions du médecin généraliste de premier recours.
● Conformément aux conclusions des États généraux de l’organisation de la santé (EGOS) réunis de novembre 2007 à avril 2008, il a ainsi établi à l’article L. 1411-11 du code de la santé publique une définition législative de l’offre de soins de premier recours (cf. l’encadré ci-après). Comme l’estimait notre collègue Marc Bernier dans un rapport d’information sur l’offre de soins sur l’ensemble du territoire (4), adopté à l’unanimité peu de temps avant la discussion du projet de loi HPST, une telle définition peut constituer « le fondement d’une véritable politique d’aménagement des soins primaires ».
Définition des soins de premier recours établie par la loi HPST
L’accès aux soins de premier recours ainsi que la prise en charge continue des malades sont définis dans le respect des exigences de proximité, qui s’apprécie en termes de distance et de temps de parcours, de qualité et de sécurité. Ces soins sont organisés par l’agence régionale de santé au niveau des territoires de santé et conformément au schéma régional d’organisation des soins (SROS). Ils comprennent :
1° La prévention, le dépistage, le diagnostic, le traitement et le suivi des patients ;
2° La dispensation et l’administration des médicaments, produits et dispositifs médicaux, ainsi que le conseil pharmaceutique ;
3° L’orientation dans le système de soins et le secteur médico-social ;
4° L’éducation pour la santé.
Les professionnels de santé, dont les médecins traitants, ainsi que les centres de santé concourent à l’offre de soins de premier recours en collaboration avec les établissements et services de santé, sociaux et médico-sociaux.
Source : article L. 1411-11 du code de la santé publique
● De plus, répondant aux attentes exprimées lors des États généraux de l’organisation de la santé par les médecins généralistes, qui regrettaient que leur métier n’ait pas de définition positive le distinguant des activités de médecin à exercice particulier (MEP) diplômés de médecine générale, l’article 34 a défini les missions du médecin généraliste de premier recours (cf. l’encadré ci-après).
Missions des médecins généralistes de premier recours
1° Contribuer à l’offre de soins ambulatoire, en assurant pour ses patients la prévention, le dépistage, le diagnostic, le traitement et le suivi des maladies ainsi que l’éducation pour la santé. Cette mission peut s’exercer dans les établissements de santé ou médico-sociaux ;
2° Orienter ses patients dans le système de soins et le secteur médico-social ;
3° S’assurer de la coordination des soins nécessaire à ses patients ;
4° Veiller à l’application individualisée des protocoles et recommandations pour les affections nécessitant des soins prolongés et contribuer au suivi des maladies chroniques, en coopération avec les autres professionnels qui participent à la prise en charge du patient ;
5° S’assurer de la synthèse des informations transmises par les différents professionnels de santé ;
6° Contribuer aux actions de prévention et de dépistage ;
7° Participer à la mission de service public de permanence des soins ;
8° Contribuer à l’accueil et à la formation des stagiaires de deuxième et troisième cycles d’études médicales.
Source : article L. 4130-1 du code de la santé publique
Si les représentants des médecins libéraux entendus par vos rapporteurs n’ont remis en cause ni le principe d’une définition des missions du médecin généraliste, ni la pertinence de la définition retenue, ils ont néanmoins regretté que cette mesure n’ait pas de portée pratique dans l’exercice quotidien.
2. Le développement de la filière universitaire de médecine générale
a) Depuis 2002, les pouvoirs publics ont engagé un processus de revalorisation de la médecine générale
Afin de revaloriser la profession de médecin généraliste et de favoriser le développement d’une recherche de haut niveau dans ce domaine, les pouvoirs publics ont mis en œuvre depuis 2002 une politique visant, dans un premier temps, à reconnaître la médecine générale comme une spécialité médicale à part entière et, dans un deuxième temps, à la doter d’une filière universitaire autonome. Il convient ici de rappeler les principales étapes de ce processus :
– l’article 60 de la loi n° 2002-73 du 17 janvier 2002 de modernisation sociale a réformé le troisième cycle des études médicales et reconnu la médecine générale comme une spécialité d’internat ;
– l’arrêté du 22 septembre 2004 fixant la liste et la réglementation des diplômes d’études spécialisées de médecine a créé le diplôme d’études spécialisées (DES) de médecine générale, qui sanctionne le troisième cycle selon un régime identique à celui en vigueur pour les autres spécialités ;
– la loi n° 2008-112 du 8 février 2008 relative aux enseignants de médecine générale ainsi que les décrets n° 2008-744 et 2008-745 du 28 juillet 2008 ont fixé le statut des personnels enseignants de médecine générale et ont ainsi permis la constitution d’un corps d’enseignants titulaires indispensable au fonctionnement de la filière.
b) La loi HPST garantit le développement de la filière universitaire de médecine générale en fixant un objectif quantifié de créations de postes d’enseignants titulaires
Marquant une étape décisive dans l’élaboration de la filière universitaire de médecine générale, l’article 47 fixe, à compter de la rentrée universitaire 2009-2010 et pendant quatre ans, le nombre minimum d’emplois de personnels enseignants de médecine générale devant être créés chaque année. Ces créations d’emplois sont réparties comme suit :
– 20 pour les professeurs des universités ;
– 30 pour les maîtres de conférences des universités ;
– 50 pour les chefs de clinique des universités.
Il convient de remarquer que ces créations de postes sont effectuées à périmètre constant, c’est-à-dire qu’elles ne contribuent pas à augmenter le nombre total de professeurs des universités, maîtres de conférences et chefs de clinique, mais interviennent pour la majorité d’entre elles par redéploiement entre filières universitaires, ce qui a conduit à opérer des arbitrages parfois difficiles entre les différentes spécialités.
c) Le respect des objectifs ambitieux fixés par la loi HPST rencontre des difficultés
Il est apparu au cours des travaux menés par les rapporteurs que si la constitution d’un corps d’enseignants titulaires constitue une priorité pour le gouvernement, le respect des minima fixés par la loi HPST se heurte actuellement à des difficultés. Ainsi, pour l’année universitaire 2009-2010, seulement dix professeurs des universités et quatorze chefs de cliniques ont pu être titularisés. L’écart avec les objectifs définis par la loi s’explique par deux raisons principales :
– du fait de la création récente de la filière universitaire de médecine générale, il n’existe pour l’instant qu’un « vivier » encore restreint de médecins généralistes pouvant assumer des fonctions d’enseignement et de recherche ; en outre, M. Pierre-Louis Fagniez, conseiller auprès du ministre chargé de l’enseignement et de la recherche, a indiqué qu’un nombre conséquent de candidats potentiels aux postes de chefs de clinique s’orientaient de préférence vers la médecine d’urgence ou la médecine interne ;
– le niveau élevé de qualification exigé des candidats aux concours ; ainsi, comme le souligne l’IGAS dans son rapport de juin 2010 sur le post-internat, les vingt postes de professeurs des universités à pourvoir au titre de l’année universitaire 2010-2011 étaient destinés à des médecins généralistes devant être titulaires d’une habilitation à diriger des recherches, conditions qui ne seraient actuellement remplies par aucun candidat.
Cependant, il convient de saluer la politique volontaire entreprise par les pouvoirs publics afin notamment d’assouplir les conditions d’accès aux postes d’enseignants titulaires. Ainsi, comme l’a indiqué M. Pierre-Louis Fagniez, l’accès au poste de maître de conférence n’est désormais plus conditionné par l’obtention d’un doctorat en sus du diplôme d’État de docteur en médecine.
C. LA PERMANENCE ET LA CONTINUITÉ DES SOINS
1. La mission de service public de permanence des soins
L’article 49 a redéfini les conditions d’organisation et de gestion de la permanence des soins en médecine ambulatoire.
● Le I de l’article 49, dont les dispositions sont codifiées à l’article L. 6314-1 du code de la santé publique, a notamment conféré à la permanence des soins le caractère de « mission de service public ».
L’organisation de cette mission relève dans chaque région de l’ARS, dont le directeur général doit communiquer au préfet de département les informations permettant à celui-ci de procéder, le cas échéant, aux réquisitions nécessaires pour compléter les tableaux de garde dans le cas où le nombre de médecins volontaires serait insuffisant. Il précise que la permanence des soins est assurée « en collaboration avec les établissements de santé » par les médecins libéraux conventionnés, les médecins non conventionnés, les médecins des centres de santé ainsi que par tout autre médecin « ayant conservé une pratique clinique ».
L’accès au dispositif de permanence des soins fait l’objet d’une régulation téléphonique opérée au moyen d’un numéro de téléphone national unique – le 15 – ainsi que des numéros de téléphone opérés par des associations de permanence des soins, comme SOS Médecins. Le II de l’article 49 a étendu le régime de responsabilité administrative aux médecins libéraux qui assurent cette régulation téléphonique, soit au sein d’un établissement de santé, soit à leur domicile.
Ces dispositions renvoient à des décrets le soin de préciser les « modalités particulières de prescription » dans le cadre de la permanence des soins, ainsi que, plus généralement, les conditions d’application de l’article L. 6314-1 précité.
● Le décret n° 2010-809 du 13 juillet 2010 relatif aux modalités d’organisation de la permanence des soins a précisé ces conditions.
Réaffirmant le principe suivant lequel la permanence des soins est assurée « sur la base du volontariat », les dispositions de ce décret chargent le conseil départemental de l’ordre des médecins de tenir un tableau de garde, d’accorder des exemptions de permanence à certains médecins – en raison de leur âge, de leur état de santé ou de leurs conditions d’exercice – et, en cas d’insuffisance de volontaires, de rechercher des moyens de compléter ce tableau en lien avec l’union régionale des professionnels de santé (URPS) représentant les médecins, les représentants des centres de santé et les associations de permanence des soins. Ce n’est qu’en cas d’échec de ces démarches que le conseil doit adresser un rapport au directeur général de l’ARS.
Ce décret charge également les directeurs généraux des ARS de délimiter des secteurs de garde et d’élaborer pour chaque région un cahier des charges de la permanence des soins, qui doit définir notamment :
– les horaires de la permanence des soins, qui, outre les nuits (de 20 heures à 8 heures) et les dimanches et jours fériés, peuvent inclure les jours dits « de pont » (c’est-à-dire le lundi précédant un jour férié et le vendredi ou le samedi qui en suivent un), « en fonction des besoins de la population évalués à partir de l’activité médicale constatée et de l’offre de soins existante » ;
– les principes d’organisation de la prise en charge des demandes de soins non-programmés aux horaires de la permanence des soins, et notamment l’implantation des maisons médicales de garde ;
– la rémunération forfaitaire allouée aux médecins de permanence, en plus de la rémunération des actes qu’il effectue, et qui peut « varier en fonction de la sujétion et des contraintes géographiques ». Selon les informations fournies aux rapporteurs par le cabinet du ministre, un arrêté des ministres chargés de la santé et de la sécurité sociale encadrant cette rémunération forfaitaire devrait paraître au premier trimestre 2011.
Le même décret a prévu la possibilité, pour le médecin assurant la régulation téléphonique de la permanence des soins, de donner des « conseils médicaux, notamment thérapeutiques, pouvant aboutir à une prescription médicamenteuse par téléphone », dans des conditions conformes aux bonnes pratiques édictées par la Haute Autorité de santé (HAS).
En outre, le décret n° 2010-810 du 13 juillet 2010 relatif au comité départemental de l’aide médicale urgente, de la permanence des soins et des transports sanitaires (CODAMUPS) a redéfini la composition et les missions de ce comité pour tenir compte de la création des ARS.
2. La continuité des soins en médecine ambulatoire
Le V de l’article 49 de la loi, dont les dispositions sont codifiées à l’article L. 6315-1 du code de la santé publique, a institué un dispositif de « continuité des soins en médecins ambulatoire ».
Cette mesure consistait à élever au niveau législatif une obligation faite aux médecins par leur code de déontologie – dont l’article 47 prévoit que « quelles que soient les circonstances, la continuité des soins aux malades doit être assurée » – et à aménager le régime de cette obligation.
Ainsi, l’article L. 6315-1 précité reprend ce principe de « continuité des soins » et définit une procédure visant à le mettre en œuvre, en prévoyant :
– que tout médecin absent de son cabinet doit indiquer à ses patients le confrère auquel ils pourront s’adresser en son absence, ce que prévoyait déjà le code de déontologie médicale ;
– que tout médecin doit informer le conseil départemental de l’ordre de ses absences programmées ;
– que ce conseil « veille au respect de l’obligation de continuité des soins » et en informe le directeur général de l’ARS.
L’article L. 6315-1 renvoie à un décret le soin de définir les conditions dans lesquelles le médecin doit informer l’ordre de ses absences programmées.
Or, cette obligation d’information a été perçue par les médecins comme susceptible de servir de base à la mise en place d’un véritable régime d’autorisation d’absence, dans lequel les praticiens auraient à faire agréer par l’ARS les dates de leurs congés et autres absences programmées.
Les fortes réticences qui en ont résulté au sein de la profession ont conduit le Gouvernement à faire le choix de ne pas publier le décret d’application nécessaire à la mise en œuvre de cette mesure. En outre, il est à noter que l’article 8 de la proposition de loi précitée, de M. Jean-Pierre Fourcade, sénateur, tend à supprimer cette obligation.
D. LES SANCTIONS POUR NON-TRANSMISSION ÉLECTRONIQUE DES FEUILLES DE SOINS
Les I à III de l’article 53 ont modifié le régime de fixation de la « contribution forfaitaire aux frais de gestion » que doivent acquitter les professionnels, organismes ou établissements de santé qui n’assurent pas la transmission électronique des documents nécessaires au remboursement de leurs prestations par l’assurance maladie en application de l’article L. 161-35 du code de la sécurité sociale, en donnant compétence au directeur général de l’Union nationale des caisses d’assurance maladie (UNCAM) pour en fixer le montant à compter du 1er janvier 2010.
1. Un dispositif d’incitation à la télétransmission justifié par un important gisement d’économies
Le transfert de cette compétence au directeur général de l’UNCAM vise à faciliter la mise en œuvre du dispositif de pénalité censé dissuader les praticiens d’émettre des feuilles de soins papier plutôt que de télétransmettre ces feuilles. Ce dispositif a été institué en 1996 mais jamais appliqué depuis : l’ordonnance n° 96-345 du 24 avril 1996 relative à la maîtrise médicalisée des dépenses de soins avait donné compétence au Gouvernement pour fixer le montant de la contribution mise à la charge des praticiens qui ne télétransmettent pas leurs feuilles de soins, mais celui-ci ne l’a pas exercée ; la loi de financement de la sécurité sociale pour 2008 a ensuite transféré cette compétence aux partenaires conventionnels, qui ne sont pas parvenus à s’accorder sur le montant de la contribution.
Or, le développement de la télétransmission des feuilles de soins constitue une source d’économies importantes pour l’assurance maladie : selon la Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS), le coût moyen de traitement d’une feuille de soins atteint en effet 1,74 euro pour une feuille de soins papier contre 27 centimes pour une feuille de soins électronique, et le traitement des feuilles de soins papier nécessite encore l’équivalent de 6 000 emplois à temps plein au sein des caisses d’assurance maladie.
Le rapport annuel 2010 de la Cour des comptes indique que si le taux global de télétransmission a atteint 84 % en 2008-2009, tous professionnels de santé confondus, il recouvre des disparités importantes d’une profession de santé à une autre. La Cour des comptes souligne en effet que « pas moins de 41 % des [médecins] spécialistes, 27 % des généralistes, 24 % des dentistes, 22 % des infirmiers et 20 % des masseurs-kinésithérapeutes n’émettaient en effet encore aucune feuille de soins électronique » et que « le plus faible taux est constaté à Paris, où 44 % des généralistes et 60 % des spécialistes refusent encore ce dispositif ». Elle évalue à 200 millions d’euros par an la dépense évitable liée aux 150 millions de feuilles de soins papier que l’assurance maladie devait encore traiter en 2009. Estimant que « les problèmes pratiques mis en avant par certains professionnels (utilisation d’un lecteur portable de carte en cas de soins à domicile, professionnels de santé trop âgés pour s’informatiser, assurés ne disposant pas de carte Vitale…) ne sont plus de nature à empêcher la généralisation de celle-ci », elle a appelé à ce « que la contribution devienne effective sans plus tarder », avec un montant qui la rende « fortement dissuasive ».
Par une décision du 19 mars 2010, le directeur général de l’UNCAM a fixé le montant de cette contribution à 50 centimes d’euros par feuille de soins papier. Néanmoins, cette décision a prévu un abattement sur l’assiette de cette contribution, égal à 25 % du nombre total de feuilles de soins (papier ou électroniques) émises par les professionnels. Ainsi, la contribution n’est due que lorsque leur taux de télétransmission est inférieur à 75 %, apprécié sur une année civile. En outre, les actes facturés pour les bénéficiaires de l’aide médicale d’État ou les nourrissons de moins de trois mois, ainsi que ceux effectués dans leur totalité hors de la présence du patient, ne sont pas pris en compte dans le calcul de ce taux de télétransmission.
On soulignera que l’article 53 a prévu la possibilité, pour les conventions régissant les rapports entre l’assurance maladie et les praticiens libéraux, de définir avant le 1er janvier 2010 des dérogations à cette contribution pour certains praticiens, en raison notamment de leur « ancienneté d’exercice » ou d’un volume d’activité trop faible pour justifier l’acquisition des équipements nécessaires à la télétransmission. Aucune mesure conventionnelle n’a été prise en ce sens. Toutefois, la décision précitée prévoit que l’abattement pratiqué sur l’assiette de la contribution ne peut être inférieur à 300 feuilles de soins par an, ce qui revient à exonérer de cette contribution les praticiens dont le volume d’activité n’excède pas 300 actes par an.
On notera également que la décision du 19 mars 2010 précitée prévoit que la contribution n’est applicable qu’à compter du 1er janvier 2011, alors que l’article 53 a donné compétence au directeur général de l’UNCAM pour en fixer le montant dès le 1er janvier 2010. Ce délai peut s’expliquer par les travaux entrepris en parallèle pour refondre le dispositif d’incitation à la télétransmission : en effet, le règlement arbitral organisant les rapports entre les médecins libéraux et l’assurance maladie transmis le 19 avril 2010 et approuvé par un arrêté du 3 mai 2010 a prévu qu’à compter du 1er janvier 2011, les médecins perçoivent un forfait de 250 euros par an et de 7 centimes par feuille de soins électronique qu’ils transmettent, à condition qu’ils télétransmettent plus de 75 % de leurs feuilles de soins – sur décision de la commission paritaire locale, ces forfaits peuvent également être attribués à des praticiens dont le taux de télétransmission se situe entre 70 % et 74,9 %.
2. Un dispositif qui ne doit pas être appliqué de façon aveugle
Les modalités de mise en œuvre de la contribution des médecins aux frais de gestion des feuilles de soins papier sont très critiquées par la plupart des représentants des médecins libéraux rencontrés par vos rapporteurs.
S’ils ne contestent pas l’intérêt qu’il y a à favoriser la télétransmission des feuilles de soins, ils émettent les plus vives réserves sur la pertinence du taux de télétransmission de 75 % retenu comme seuil de déclenchement de la contribution. Ils soulignent l’« effet de seuil » qui en résulte, et estiment que cette règle ne permet pas de tenir compte, au cas par cas, des feuilles de soins que les professionnels n’ont pas la possibilité matérielle de télétransmettre, pour des raisons qui ne tiennent pas à eux. En effet, dès lors qu’un médecin s’est équipé du matériel nécessaire à la télétransmission, il n’a aucun intérêt à ne télétransmettre qu’une partie de ses feuilles de soins : on peut penser qu’il n’émet alors des feuilles de soins papier que lorsqu’il y est contraint, par exemple lorsqu’il effectue un acte en visite ou que son patient ne lui présente pas sa carte SESAM-Vitale.
M. Frédéric van Roekeghem, directeur général de la CNAMTS, a d’ailleurs indiqué aux rapporteurs que sur 110 millions de feuilles de soins papier émises par les médecins en 2009, la moitié était produite par des médecins qui ne télétransmettent aucune de leurs feuilles de soins, et l’autre moitié par des praticiens qui télétransmettent une partie.
On peut donc s’interroger sur le point de savoir s’il est équitable de soumettre aux mêmes pénalités ces deux catégories de médecins. En effet, dans le premier cas, le recours exclusif aux feuilles de soins papier peut être regardé comme un refus délibéré du praticien de s’engager dans la télétransmission des feuilles de soins, alors que dans le second cas, on peut estimer que le médecin n’émet une feuille de soins papier qu’à défaut de pouvoir utiliser son matériel de télétransmission.
Pour vos rapporteurs, cette différence mérite d’être prise en compte dans l’application, au cas par cas, de la contribution mise à la charge des médecins qui ne télétransmettent pas leurs feuilles de soins.
E. LA RÉFORME DE LA BIOLOGIE MÉDICALE
1. Une habilitation à réformer la biologie médicale par ordonnance, encadrée par des orientations précises
L’article 69 a habilité le Gouvernement à prendre par ordonnance des mesures réformant les conditions de création, d’organisation et de fonctionnement des laboratoires de biologie médicale. Il encadre précisément cette habilitation, en fixant les huit orientations principales de la réforme (cf. encadré ci-après).
Les orientations de la réforme fixées par l’article 69
1° Harmoniser les dispositions applicables aux laboratoires publics et privés ;
2° Mieux garantir la qualité des examens, notamment en mettant en place une procédure d’accréditation des laboratoires ;
3° Définir les missions du biologiste, du laboratoire de biologie médicale et du personnel technique dans le cadre du parcours de soins, en assurant l’efficacité des dépenses de santé ;
4° Instituer les mesures permettant d’assurer la pérennité de l’offre de biologie médicale dans le cadre de l’organisation territoriale de l’offre de soins ;
5° Éviter les conflits d’intérêts et garantir l’autorité du biologiste responsable sur l’activité du laboratoire de biologie médicale ;
6° Adapter les missions et prérogatives des agents habilités à effectuer l’inspection des laboratoires de biologie médicale ;
7° Adapter le régime des sanctions administratives et pénales ;
8° Disposer que les laboratoires de biologie médicale privés ne peuvent être exploités qu’en nom propre ou sous formes de :
– organisme à but non lucratif ;
– sociétés civiles professionnelles ;
– sociétés d’exercice libéral ;
– sociétés coopératives.
Source : article 69 de la loi HPST
Ces dispositions traduisent un choix en faveur d’un modèle d’organisation de la biologie que l’étude d’impact jointe au projet de loi de ratification de l’ordonnance n° 2010-49 du 13 janvier 2010 relative à la biologie médicale décrit comme « une biologie pleinement médicale », plutôt que d’une biologie purement analytique, organisée sur un mode industriel. Elles valorisent en effet le rôle du biologiste dans le parcours de soins, pour veiller à la pertinence des examens et à la fiabilité de toutes les phases de l’acte, de la phase pré-analytique à l’analyse des résultats et à l’orientation du patient.
2. Une mise en application très progressive de la réforme
Si l’ordonnance prévue par l’article 69 a été publiée, et un projet de loi de ratification déposé sur le bureau de l’Assemblée nationale dans le délai prévu par la loi, un nombre important de ses décrets d’application n’a pas été publié.
● L’ordonnance du 13 janvier 2010 relative à la biologie médicale
L’ordonnance précitée du 13 janvier 2010 relative à la biologie médicale a réécrit le livre du code de la santé publique consacré à la biologie médicale.
Elle a notamment harmonisé les dispositions applicables aux laboratoires publics et privés, et pris plusieurs mesures visant à approfondir la médicalisation de la biologie, en renforçant le dialogue entre biologiste médical et médecin clinicien sur la pertinence des examens prescrits et l’interprétation des résultats. De même, l’ordonnance prévoit la possibilité pour le biologiste de proposer des examens mieux adaptés à la question posée par le clinicien, dans des conditions encadrées par des référentiels. Surtout, l’ordonnance établit la responsabilité du biologiste sur toute la chaîne de production de l’examen, du prélèvement au rendu du résultat validé et interprété, et définit le statut et les responsabilités du « biologiste-responsable » d’un laboratoire.
L’ordonnance a aussi rendu obligatoire l’accréditation des laboratoires, dont le rapport au président de la République relatif à cette ordonnance indique qu’elle est la seule modalité envisageable pour prouver la qualité des examens de biologie médicale. Afin que les laboratoires aient le temps de se préparer à cette démarche, il est prévu que l’obligation d’accréditation sera néanmoins mise en œuvre de façon progressive, en six ans.
La réforme traite aussi de la répartition territoriale des laboratoires : afin de garantir la pluralité de l’offre, l’ordonnance a renforcé l’organisation territoriale de la biologie médicale et fixé des règles prudentielles. En effet, si la réforme aura un puissant effet restructurant sur le réseau des 3 900 laboratoires français – souvent de trop petite taille pour que leur volume d’activité permette de garantir la qualité des examens –, elle favorise une organisation multi-sites des laboratoires, qui garantit l’accès à la biologie médicale sur l’ensemble du territoire dans un cadre défini par les schémas régionaux d’organisation des soins (SROS).
Pour garantir la pluralité de l’offre, un même laboratoire ne pourra pas implanter ses sites sur plus de trois territoires de santé limitrophes, et le directeur général de l’ARS pourra s’opposer aux opérations d’acquisition ou de fusion de laboratoires qui compromettraient cette pluralité. Dans le même but, l’ordonnance fait interdiction à toute personne physique ou morale d’acquérir une proportion trop importante de l’offre de biologie médicale sur un territoire de santé.
Le projet de loi déposé le 7 avril 2010 tendant à ratifier l’ordonnance (n° 2440), modifie certaines erreurs matérielles et aménage les règles de détention du capital des laboratoires pour ne pas placer dans l’illégalité des personnes qui auraient détenu des parts sociales de laboratoires dans des conditions qui étaient conformes à la législation antérieure, mais pas à la nouvelle. Il propose également des mesures particulières à certains personnels techniques de l’Établissement français du sang, ainsi que des mesures d’harmonisation avec le droit communautaire.
● Les mesures réglementaires nécessaires à la mise en application des dispositions de l’ordonnance du 13 janvier 2010
Les dispositions législatives créées ou modifiées par l’ordonnance précitée appellent onze décrets en Conseil d’État, dix décrets simples et quinze arrêtés. Parmi ces textes, seuls ont été publiés à ce jour deux décrets en Conseil d’État :
– le décret n° 2010-270 du 15 mars 2010 a modifié certaines règles de pharmacovigilance relatives aux dispositifs médicaux ;
– le décret n° 2010-1028 du 12 octobre 2010 a précisé les conditions de délivrance d’une qualification en biologie médicale par l’ordre des pharmaciens.
F. LE DISPOSITIF DE « DÉVELOPPEMENT PROFESSIONNEL CONTINU » DES PROFESSIONNELS DE SANTÉ
L’article 59 a procédé à une refonte complète du dispositif de formation continue des professionnels de santé, mais ses modalités de mise en application font encore l’objet de discussions entre le Gouvernement et les représentants des professionnels de santé.
1. La loi a institué un dispositif de « développement professionnel continu » commun à toutes les professions de santé
Avant la loi HPST, la formation continue constituait déjà une obligation pour toutes les professions de santé, mais son contenu, son organisation, sa gestion et son financement différaient d’une profession à une autre, voire, pour une même profession, d’un mode d’exercice à un autre.
Cette architecture était particulièrement complexe pour les médecins, car elle reposait sur deux obligations cumulatives faisant l’objet de régimes juridiques distincts : la formation médicale continue (FMC) et l’évaluation des pratiques professionnelles (EPP). Le dispositif de FMC était géré par des conseils nationaux de la formation médicale continue, distincts selon le mode d’exercice du médecin (libéral, hospitalier ou salarié non-hospitalier), et son financement faisait intervenir à la fois les hôpitaux, les industries de santé, l’assurance maladie et les professionnels eux-mêmes, dans le cadre d’un fonds d’assurance formation de la profession médicale (FAF-PM) géré par les organisations syndicales.
L’article 59 a unifié l’ensemble des dispositifs de formation continue en instituant un dispositif de « développement professionnel continu » (DPC) commun à toutes les professions de santé. Il a modifié à cet effet les dispositions du code de la santé publique concernant chaque profession de santé, pour ériger le DPC en obligation pour les praticiens et énumérer ses objectifs : « l’évaluation des pratiques professionnelles, le perfectionnement des connaissances, l’amélioration de la qualité et de la sécurité des soins ainsi que la prise en compte des priorités de santé publique et de la maîtrise médicalisée des dépenses de santé ».
Cet article a également unifié les structures de gestion et de financement de la formation continue des professionnels de santé, en instituant un « organisme gestionnaire du DPC » (OGDPC) dont l’article L. 4021-1 du code de la santé publique indique qu’il « assure la gestion financière » des actions de DPC, et détermine notamment « les conditions d’indemnisation des professionnels de santé libéraux et des centres de santé conventionnés », compensant la perte de ressources résultant pour eux du temps consacré à leur formation plutôt qu’à leurs consultations. Par ailleurs, il est prévu pour chaque profession que cet organisme gestionnaire « enregistre l’ensemble des organismes concourant à l’offre de développement professionnel continu », après évaluation par une « commission scientifique indépendante », et qu’il « finance les programmes et actions prioritaires ».
2. Les modalités de mise en œuvre du développement professionnel continu font encore l’objet de concertations entre les pouvoirs publics et les professionnels de santé
a) L’application de l’article 59 nécessite onze textes réglementaires, dont sept décrets en Conseil d’État et quatre décrets simples
Pour chaque profession médicale et pour les pharmaciens, un décret en Conseil d’État doit préciser les conditions selon lesquelles les praticiens satisfont à leur obligation de DPC, les modalités d’enregistrement des organismes de formation et les critères de qualité des actions de DPC, tandis qu’un décret simple doit définir les missions, la composition et les règles de fonctionnement de la commission scientifique indépendante chargée d’évaluer les organismes de formation et la qualité des actions qu’ils proposent.
De plus, un autre décret doit organiser le fonctionnement de l’organisme gestionnaire du DPC, précisant notamment la composition de son conseil de gestion, les modalités de gestion des sommes affectées au DPC, ainsi que les conditions de création de sections spécifiques à chacune des professions et les règles d’affectation des ressources à ces sections.
Enfin, l’article 59 a renvoyé à deux décrets en Conseil d’État le soin de définir les conditions de mise en œuvre du DPC pour, d’une part, les préparateurs en pharmacie et préparateurs en pharmacie hospitalière et, d’autre part, les auxiliaires médicaux, précisant que le DPC « se réalise dans le respect des règles d’organisation et de prise en charge propres à leur secteur d’activité ».
b) Aucun décret d’application de l’article 59 n’est paru à ce jour, leur contenu faisant toujours l’objet de concertation avec les professionnels concernés
Selon les informations fournies à vos rapporteurs, le Gouvernement a organisé dès 2009 une concertation avec les représentants des professionnels de santé sur la base de projets de décrets.
● Les points de blocage mis en évidence lors de la concertation
Plusieurs organisations syndicales, notamment celles des médecins, ont exprimé leur désaccord sur certains aspects de la réforme proposée :
– elles souhaitent notamment que le conseil de gestion de l’organisme gestionnaire (OGDPC) soit composé pour chaque section professionnelle sur un mode paritaire, suivant lequel les représentant des professionnels détiendraient autant de sièges que ceux de l’État et de l’assurance maladie réunis ; les premiers projets de décret élaborés prévoyaient de ne leur attribuer qu’un tiers des voix, contre un tiers pour l’État et un tiers pour ceux de l’assurance maladie ;
– de plus, les représentants du Syndicat des médecins libéraux (SML) ont souhaité devant vos rapporteurs que les commissions scientifiques indépendantes intègrent des médecins libéraux aux côtés des experts désignés par la Fédération des spécialités médicales, issus pour la plupart du milieu hospitalo-universitaire ;
– ils ont aussi jugé que les actions de DPC gagneraient à être organisées de façon souple, en utilisant par exemple des méthodes d’« e-learning non participatif », afin de ne pas trop empiéter sur le temps de travail des médecins.
● Les dernières versions des projets de décret
Selon les informations fournies à vos rapporteurs par le cabinet du ministre, les dernières versions des projets de décrets transmis aux organisations syndicales tendent à renforcer le rôle des professionnels dans le pilotage du dispositif de DPC, en organisant le conseil de gestion de l’organisme gestionnaire de façon strictement paritaire.
L’organisation retenue par ces projets fait intervenir la Haute Autorité de santé (HAS) pour valider les méthodes de formation, en concertation avec la Fédération des spécialités médicales (FSM) et après avis d’une commission scientifique nationale instituée pour chaque profession. Il pourrait ainsi s’agir de revues de morbi-mortalité, de groupes de travail pluridisciplinaires, de groupe d’analyse des pratiques, etc.
L’organisme gestionnaire du DPC financerait en priorité les programmes et actions de formation correspondant à des orientations fixées :
– soit au niveau national, par arrêté du ministre chargé de la santé sur proposition de la commission scientifique indépendante et après avis du conseil de gestion de cet organisme ;
– soit au niveau régional, par l’ARS après avis de la commission scientifique indépendante.
Le financement des formations prendrait la forme d’un « chèque DPC », c’est-à-dire d’un montant forfaitaire modulable alloué chaque année à chaque médecin libéral, pour couvrir le coût des formations qu’il choisit de suivre et l’indemniser de la perte de ressources occasionnée par sa formation.
S’agissant de la procédure de contrôle du respect par les professionnels de leur obligation de DPC, elle reposerait principalement sur les instances ordinales de chaque profession, qui seraient libres de lancer, dans les cas extrêmes, une procédure d’insuffisance professionnelle.
Considérant que le DPC doit contribuer à l’amélioration permanente de la qualité des soins, vos rapporteurs souhaitent que la concertation engagée entre le Gouvernement et les représentants des différentes professions de santé permette d’aboutir rapidement à la publication des décrets d’application de la loi.
Le IV de l’article 53 de la loi HPST a donné compétence aux ministres chargés de la santé et de la sécurité sociale pour instituer par arrêté un « secteur optionnel » – c’est-à-dire un statut permettant aux praticiens libéraux de « pratiquer de manière encadrée des dépassements d’honoraires pour une partie de leur activité » – si aucun avenant à la convention médicale n’avait créé un tel secteur avant le 15 octobre 2009. La loi précisait qu’un tel secteur devait être réservé à « certaines spécialités », et que les praticiens n’y accéderaient que « sous des conditions tenant notamment à leur formation, à leur expérience professionnelle, à la qualité de leur pratique et à l’information des patients sur leurs honoraires ».
Aucun avenant à la convention médicale du 12 janvier 2005 n’a été conclu avant le 15 octobre 2009, et aucun arrêté n’a été pris pour instituer un secteur optionnel.
Néanmoins, le 15 octobre 2009, l’Union nationale des caisses d’assurance maladie (UNCAM), l’Union nationale des organismes d’assurance maladie complémentaire (UNOCAM) et plusieurs organisations représentatives des médecins libéraux ont signé un protocole d’accord tripartite par lequel elles s’engagent à travailler à la mise en place d’un nouveau secteur conventionnel, afin d’améliorer « l’accès de nos concitoyens à des soins de qualité et la lisibilité des tarifs ».
Ce protocole définit le champ de ce secteur :
– il concernerait les spécialités de chirurgie, anesthésie-réanimation et gynécologie obstétrique, et serait réservé aux médecins qui réalisent un volume d’actes suffisant pour « assurer un niveau raisonnable de sécurité des soins » ;
– il serait ouvert aux médecins autorisés à pratiquer des dépassements d’honoraires ainsi qu’« à titre exceptionnel » à ceux qui ont opté pour le secteur 1 (sans dépassements d’honoraires) alors qu’ils disposaient des titres requis pour l’accès au secteur 2.
Il définit aussi les droits et obligations des médecins qui adhéreraient au secteur optionnel :
– le médecin devrait réaliser au moins 30 % de ses actes aux tarifs opposables, et pour les autres actes, ne pas dépasser ces tarifs de plus de 50 %, suppléments conventionnels compris ;
– les caisses d’assurance maladie prendraient en charge une partie des cotisations sociales dues par les praticiens au titre de leurs actes facturés aux tarifs opposables et fixeraient, pour leurs autres actes, des tarifs de remboursement identiques à ceux du secteur 1 (alors qu’aujourd’hui, les tarifs applicables en secteur 1 peuvent être supérieurs aux bases de remboursement fixées pour le secteur 2, notamment pour certains actes chirurgicaux).
– l’UNOCAM et ses membres inciteraient les organismes d’assurance maladie complémentaire à prendre en charge ce nouveau secteur et, « sans préjudice de leur liberté contractuelle », s’assureraient que leurs garanties couvrent de façon préférentielle les dépassements d’honoraires facturés dans le cadre du secteur optionnel.
Le protocole d’accord tripartite est conclu pour une durée de trois ans, au terme de laquelle il prévoit qu’un bilan du secteur optionnel sera établi. Ce bilan reposera sur un objectif ambitieux de montée en charge du secteur optionnel : les parties signataires visent en effet à ce qu’en trois ans, l’offre de soins en secteur 1 et en secteur optionnel représente 80 % de l’offre pour l’anesthésie et 55 % pour la chirurgie.
III.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE III « PRÉVENTION ET SANTÉ PUBLIQUE »
Le titre III, consacré à la prévention et à la santé publique, contient 35 articles. Initialement composé de quatre articles, ce titre a été considérablement enrichi au cours de la discussion parlementaire : aux dispositions initiales relatives à l’éducation thérapeutique, à la prévention de l’alcool et du tabac ont été ajoutées des mesures diverses relatives, par exemple, à la contraception, à la réglementation de la profession de psychothérapeute ou encore à la toxicovigilance.
Ces dispositions appelaient un nombre important de textes réglementaires d’application : 24 décrets en Conseil d’État et 7 décrets simples. aujourd’hui, le taux de publication de ces textes n’est que de 54,54 % ce qui est singulièrement faible près de 18 mois après la publication de la loi.
D’abord, deux rapports, l’un relatif au nombre de malades de l’alcool, du tabac et des drogues en France, l’autre sur la mise en œuvre des programmes d’éducation thérapeutique du patient sur leurs financements, devaient être remis au Parlement avant le 31 décembre 2010. Ce qui n’a pas été fait.
Manque également le décret en conseil d’État nécessaire à la mise en œuvre du nouvel article L. 1171-1 du code de la santé publique créé par l’article 81 de la loi qui créait une fondation consacrée à l’éducation à la santé.
Manquent enfin un certain nombre de dispositions réglementaires nécessaires pour l’application des articles suivants :
– l’article 85 autorisant le Gouvernement à modifier par ordonnances les dispositions du code du sport relatives à la santé des sportifs et à la lutte contre le dopage ;
– les articles 101 et 102 relatifs aux médicaments vétérinaires ;
– l’article 103 relatif aux obligations de diagnostic et de travaux en cas d’exposition au radon ;
– l’article 105 relatif aux mesures de prévention des maladies liées à l’amiante ;
– l’article 106 relatif à la toxicovigilance ;
– l’article 107 relatif à la propagation internationale des maladies ;
– l’article 112 relatif à la prévention de l’obésité et du surpoids.
Vos rapporteurs regrettent ce retard important dans la publication des textes d’application et souhaitent qu’il soit comblé le plus rapidement possible.
Le tableau ci-dessous présente l’état de mise en application des dispositions du titre III.
Comme pour les autres titres, vos rapporteurs ont ensuite souhaité approfondir le travail d’analyse sur quatre dossiers qui leur ont semblé particulièrement importants : l’éducation thérapeutique, la contraception, la réglementation de la profession de psychothérapeute et la prévention contre l’alcool.
Article |
Division |
Objet du renvoi |
Catégorie de texte |
Texte d’application |
81 |
Art. L. 1171-1 du code de la santé publique |
Fondation éducation santé |
DCE |
Non publié |
82 |
/ |
Rapport relatif au nombre des malades de l'alcool, du tabac et des drogues en France, transmis au Parlement avant le 31 décembre 2010 |
R |
Non publié |
83 |
Art. L. 5121-20 du code de la santé publique |
Pharmacovigilance : signalement par les patients ou les associations |
DCE |
Non publié |
84 |
Art. L. 1161-1 du code de la santé publique |
Compétences nécessaires pour dispenser l'éducation thérapeutique du patient |
D |
Décret n° 2010-906 du 02/08/2010 relatif aux compétences requises pour dispenser l'éducation thérapeutique du patient |
84 |
Art. L. 1161-5 |
Objet et modalités relatives au contrat d'apprentissage |
DCE |
Décret n° 2010-1031 du 31/08/2010 relatif aux programmes d'apprentissage et pris en application de l'article L. 1161-5 du code de la santé publique |
84 |
Art. L. 1161-6 du code de la santé publique |
Modalités d'application du présent chapitre (dispositions générales relatives à l'éducation thérapeutique du patient) |
DCE |
Décret n° 2010-904 du 02/08/2010 relatif aux conditions d'autorisation des programmes d'éducation thérapeutique du patient |
84 |
/ |
Rapport présenté au Parlement avant le 31 décembre 2010 sur la mise en œuvre des programmes d'éducation thérapeutique du patient et sur leurs financements, notamment sur la possibilité d'un fonds national |
R |
Non publié |
85 |
/ |
Mesures nécessaires pour modifier les dispositions du code du sport relatives à la santé des sportifs et à la lutte contre le dopage. |
O |
Ordonnance n° 2010-379 du 14/04/2010 relative à la santé des sportifs et à la mise en conformité du code du sport avec les principes du code mondial antidopage. Projet de loi de ratification n° 580, déposé au Sénat le 23 juin 2010 |
85 |
/ |
Procédures et sanctions disciplinaires en matière de dopage humain |
DCE |
Non publié |
85 |
/ |
Contrôles autorisés pour la lutte contre le dopage et l'agrément et l'assermentation des personnes chargées des contrôles |
DCE |
Non publié |
85 |
/ |
|
D |
Non publié |
87 |
Art. L. 5134-1 du code de la santé publique |
Conditions dans lesquelles s'effectue la délivrance, dans les services de médecine de prévention des universités, de médicaments ayant pour but la contraception, et notamment la contraception d'urgence |
DCE |
Non publié |
91 |
Art. 52 de la loi n° 2004-806 du 9 août 2004 |
Modalités d'application du présent article (formation des psychothérapeutes) |
DCE |
Décret n° 2010-534 du 20/05/2010 relatif à l'usage du titre de psychothérapeute |
93 |
Art. L. 3353-3 du code de la santé publique |
Sanctions relatives aux infractions à la législation encadrant l'offre et la vente de boissons alcooliques |
D |
Décret n° 2010-465 du 06/05/2010 relatif aux sanctions prévues pour l'offre et la vente de boissons alcooliques |
94 |
Art. L. 3322-9 du code de la santé publique |
Conditions dans lesquelles sont autorisées par le représentant de l'État dans le département les fêtes ou foires dans lesquelles il peut être dérogé à l'interdiction d'offrir gratuitement à volonté des boissons alcooliques dans un but commercial ou de les vendre à titre principal contre une somme forfaitaire |
DCE |
Non publié |
94 |
/ |
Sanctions vente de tabac |
DCE |
Décret n° 2010-545 du 25/05/2010 relatif aux sanctions prévues pour la vente et l'offre de produits du tabac |
98 |
Art. L. 3511-2 du code de la santé publique |
Seuils de teneur en ingrédients donnant une saveur sucrée ou aciduléau-delà desquels sont interdites la vente, la distribution ou l'offre à titre gratuit de cigarettes aromatisées |
D |
Décret n° 2009-1764 du 30/12/2009 relatif à la composition des cigarettes aromatisées dont la vente, la distribution ou l'offre à titre gratuit est interdite |
98 |
Art. L. 3511-2-1 du code de la santé publique |
Interdiction de la vente de cigarettes aux mineurs |
DCE |
Décret n° 2010-545 du 25/05/2010 relatif aux sanctions prévues pour la vente et l'offre de produits de tabac |
101 |
Art. L. 5146-2 du code de la santé publique |
Conditions dans lesquelles les agents sont habilités et assermentés à rechercher et constater les infractions aux dispositions du présent titre (médicaments vétérinaires) |
DCE |
Décret n° 2010-1028 du 30/08/2010 relatif au contrôle et à la répression des infractions en matière de médicaments vétérinaires |
101 |
Art. L. 5146-5 du code de la santé publique |
Modalités d'application du présent chapitre (inspection en matière de médicaments vétérinaires) |
DCE |
Non publié |
102 |
Art. L. 5145-7 du code de la santé publique |
Règles de procédure applicables en cas de sanction prévue aux articles L. 5145-3 à L. 5145-6, ainsi que les modalités de liquidation de l'astreinte, et modalités d'application des articles L. 5145-2-1 et L. 5145-2-2 |
DCE |
Non publié |
103 |
Art. L. 1333-10 du code de la santé publique |
Conditions d'application des deux précédents alinéas (surveillance et réduction de l'exposition aux rayonnements naturels), en particulier les catégories d'immeubles concernées par l'obligation de surveillance, les niveaux maximaux d'activité et les mesures nécessaires pour réduire l'exposition et assurer la santé des personnes |
DCE |
Non publié |
105 |
Art. L. 1334-17 du code de la santé publique |
Conditions d'application des articles L. 1334-12-1 à L. 1334-16, en particulier : |
DCE |
Non publié |
106 |
Art. L. 1341-3 du code de la santé publique |
Conditions d'application du présent chapitre (toxicovigilance), et notamment : |
DCE |
Non publié |
106 |
Art. L. 1333-3 du code de la santé publique |
Signalement des incidents ou des accidents liés à l'exposition aux rayonnements ionisants |
DCE |
Décret n° 2010-457 du 04/05/2010 relatif au signalement des incidents ou des accidents liés à l'exposition aux rayonnements ionisants |
106 |
Art. L. 1413-6 du code de la santé publique |
Conditions dans lesquelles est préservée la confidentialité à l'égard des tiers des données individuelles transmises à l'Institut de veille sanitaire en application de l'article L. 1413-4 et des informations couvertes par le secret médical ou le secret industriel auxquelles il accède conformément à l'article L. 1413-5 |
DCE |
Décret n° 2010-1008 du 30/08/2010 relatif à la transmission de données individuelles par les professionnels de santé à l'Institut de veille sanitaire |
107 |
Art. L. 3115-3 du code de la santé publique |
Conditions d'application des règles en matière de lutte contre la propagation internationale des maladies |
DCE |
Non publié |
107 |
Art. L. 3115-4 du code de la santé publique |
Capacités techniques que doivent acquérir les points d'entrée du territoire, notamment en matière de mise à disposition d'installations, de matériel et de personnel appropriés, ainsi que la liste des points d'entrée désignés |
D |
Non publié |
109 |
Art. L. 1323-11 du code de la santé publique |
Conditions d'organisation du système de vigilance sur les nouveaux aliments, sur les compléments alimentaires, sur les aliments qui font l'objet d'adjonction de substances à but nutritionnel ou physiologique ainsi que sur les produits destinés à une alimentation particulière |
DCE |
Décret n° 2010-688 du 23/06/2010 relatif à la vigilance sur certaines denrées alimentaires |
111 |
Art. L. 5139-2 du code de la santé publique |
Micro-organismes et toxines |
DCE |
Décret n° 2010-736 du 30/06/2010 relatif aux micro-organismes et toxines |
112 |
Art. L. 3231-3 du code de la santé publique |
Prévention de l'obésité et du surpoids |
D |
Non publié |
113 |
Art. L. 3262-1 du code du travail |
Conditions d'application de l'extension de l'utilisation du titre-restaurant auprès des détaillants en fruits et légumes |
D |
Décret n° 2010-220 du 03/03/2010 relatif à l'utilisation des titres-restaurant auprès des détaillants de fruits et légumes |
114 |
Art. 27 de la loi n° 86-1067 du 30 septembre 1986 |
Maintien à niveau sonore constant des séquences publicitaires ainsi que des écrans qui les précèdent et qui les suivent |
DCE |
Décret n° 2010-747 du 02/07/2010 relatif à la contribution à la production d'œuvres cinématographiques et audiovisuelles des services de télévision diffusés par voie hertzienne terrestre |
115 |
/ |
/ |
DCE |
Décret n° 2010-719 du 28/06/2010 relatif à l'Agence nationale chargée de la sécurité sanitaire de l'alimentation, de l'environnement et du travail |
115 |
/ |
Mesures relatives à : |
O |
Ordonnance n° 2010-18 du 07/01/2010 portant création d'une agence nationale chargée de la sécurité sanitaire de l'alimentation, de l'environnement et du travail. Projet de loi de ratification n° 2340, déposé à l’Assemblée nationale le 23 février 2010. |
L’un des principaux apports de la loi HPST dans le domaine de la santé publique a été d’apporter avec l’article 84 un cadre légal à l’éducation thérapeutique en créant un nouveau titre dans le code de la santé publique.
L’objectif de l’éducation thérapeutique est de rendre le patient plus autonome en facilitant son adhésion aux traitements prescrits et en améliorant sa qualité de vie. Néanmoins, l’éducation thérapeutique n’est pas opposable au malade et ne peut bien sûr pas conditionner le taux de remboursement des actes et médicaments afférents à sa maladie. Pour mettre fin à l’hétérogénéité des programmes, la loi prévoit que ceux-ci devront être conformes à un cahier des charges national. Ils sont ensuite mis en œuvre au niveau local, après autorisation des ARS.
La loi précise également que les actions d’accompagnement font partie de l’éducation thérapeutique. Elles ont pour objet d’apporter une assistance et un soutien aux malades, ou à leur entourage, dans la prise en charge de la maladie. La loi donne enfin une base légale aux programmes d’apprentissage qui ont pour objet l’appropriation par les patients des gestes techniques permettant l’utilisation d’un médicament. Proposé par le médecin prescripteur, la mise en œuvre d’un tel programme est subordonnée au consentement écrit du patient.
Un certain nombre de dispositions réglementaires sont venues préciser le dispositif. Le décret n° 2010-904 du 2 août 2010 définit les conditions d'autorisation des programmes d'éducation thérapeutique du patient. Ceux-ci doivent en effet présenter un certain nombre de garanties. Le décret prévoit ainsi que ces programmes doivent être coordonnés par des médecins et mis en œuvre par au moins deux professionnels de santé de professions différentes. Il précise également les modalités de constitution du dossier qui doit être soumis, pour autorisation, au directeur général de l’ARS territorialement compétente. L'autorisation est délivrée pour une durée de quatre ans renouvelable et ses conditions de mise en œuvre font l'objet d'un contrôle par l'ARS.
Le décret n° 2010-906 du 2 août 2010 fixe, pour sa part, les compétences requises pour dispenser l'éducation thérapeutique du patient. Cette possibilité est ouverte aux médecins, sages-femmes et pharmaciens, mais aussi aux professions paramédicales : infirmiers, masseurs-kinésithérapeutes, pédicures-podologues, ergothérapeutes, psychomotriciens, orthophonistes, diététiciens... Les membres des associations agréées intervenant dans le champ de la promotion de la santé, de la prévention ou de l'éducation pour la santé peuvent également participer à l'éducation thérapeutique du patient. Le décret précise aussi que, pour participer à ces programmes, ces professionnels de santé doivent disposer d'un certain nombre de compétences : compétences relationnelles, compétences pédagogiques et d'animation, compétences méthodologiques et organisationnelles et, enfin, compétences biomédicales et de soins.
Un arrêté, également en date du 2 août 2010, publie le référentiel des compétences requises, autrement dit la liste précise des capacités et savoir-faire nécessaires pour participer à la démarche, liste qui se fonde sur les recommandations de l’Organisation mondiale de la santé.
Pour les professionnels de santé et les organismes qui souhaitent élaborer un programme d'éducation thérapeutique du patient, un second arrêté du même jour fixe le cahier des charges de ces programmes et la composition du dossier de demande d'autorisation. Ce cahier des charges précise en particulier les éléments relatifs au programme lui-même, à sa coordination, aux règles de confidentialité et de déontologie, ainsi qu'aux modalités d'évaluation des actions menées.
Enfin, le décret n° 2010-1031 du 31 août 2010 est venu préciser le régime juridique des programmes d’apprentissage. Le décret définit les conditions et la procédure d’autorisation ainsi que les modalités de mise en œuvre.
Au final, outre le rapport déjà évoqué, ne manque aujourd’hui pour l’application de l’article 84 qu’un arrêté précisant les modalités d’élaboration et le contenu du cahier des charges auquel les actions d’accompagnement doivent se conformer.
Plusieurs dispositions de la loi HPST ont pour but de faciliter l’accès à la contraception en vue de prévenir les interruptions volontaires de grossesse.
Ainsi, l’article 87 modifie l’article L. 5134-1 du code de la santé publique afin d’autoriser les services de médecine préventive des universités à délivrer des médicaments contraceptifs, notamment la contraception d’urgence, dans des conditions fixées par décret. Ces services sont alors tenus d’assurer l’accompagnement psychologique de l’étudiante et de veiller à la mise en œuvre d’un suivi médical.
L’article 88 (modifiant L. 4311-1 du code de la santé publique) autorise par ailleurs les infirmiers à renouveler les prescriptions de contraceptifs oraux, datant de moins de un an, figurant sur une liste fixée par arrêté, pour une durée maximale de six mois non renouvelable.
Enfin, l’article 89 (modifiant l’article L. 5125-23-1 du code de la santé publique) autorise les pharmaciens à délivrer les contraceptifs oraux qui figurent sur une liste fixée par arrêté lorsque la durée de validité d’une ordonnance datant de moins d’un an est expirée, et ce pour supplémentaire non renouvelable de 6 mois. Ces contraceptifs sont pris en charge par l’assurance maladie sous réserve de leur inscription sur la liste des spécialités remboursables.
Trois dispositions réglementaires devaient donc être prises pour mettre en œuvre ces mesures, un décret et deux arrêtés. Malheureusement, aujourd’hui, seul l’arrêté fixant la liste des contraceptifs oraux qui peuvent être délivrés par le pharmacien a été publié le 25 mai 2010. Les deux autres textes sont toujours en attente.
C. LA RÉGLEMENTATION DE LA PROFESSION DE PSYCHOTHÉRAPEUTE
L’article 91 de la loi a modifié l’article 52 de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique qui définissait les conditions dans lesquelles il peut être fait usage du titre de psychothérapeute.
L’objectif était de préciser le contenu du décret en Conseil d’État qui doit déterminer :
– les conditions de formation théorique et pratique en psychopathologie clinique que doivent remplir les professionnels souhaitant s'inscrire au registre national des psychothérapeutes, cette formation étant réservée aux titulaires d'un diplôme de niveau doctorat donnant le droit d'exercer la médecine en France ou d'un niveau master dont la spécialité ou la mention est la psychologie ou la psychanalyse ;
– les conditions dans lesquelles les ministres chargés de la santé et de l'enseignement supérieur agréent les établissements autorisés à délivrer cette formation ;
– les conditions dans lesquelles les titulaires d'un diplôme de docteur en médecine, les personnes autorisées à faire usage du titre de psychologue et les psychanalystes régulièrement enregistrés dans les annuaires de leurs associations peuvent bénéficier d'une dispense totale ou partielle de la formation ;
– les dispositions transitoires dont pourront bénéficier les professionnels justifiant d'au moins cinq ans de pratique de la psychothérapie à la date de publication du décret.
Le décret n° 2010-534 du 20 mai 2010 relatif à l’usage du titre de psychothérapeute et a été complété par deux arrêtés, l’un du 8 juin 2010 relatif à la formation en psychopathologie clinique conduisant au titre de psychothérapeute, l’autre du 9 juin 2010 relatif aux demandes d’inscription au registre national des psychothérapeutes.
L’un des volets essentiels du projet de loi initial dans le domaine de la santé publique était la lutte contre la consommation d’alcool chez les mineurs. Ce volet a été encore renforcé au cours de la discussion parlementaire.
Au final, l’interdiction de délivrer de l’alcool à des mineurs a été renforcée. Un modèle spécifique d’affiche rappelant cette interdiction doit ainsi être apposé dans les débits de boisson à emporter (article 93 de la loi). Les sanctions en cas de vente à des mineurs de boissons alcooliques ont été renforcées, ainsi que les conditions de vente d’alcool dans les points de vente de carburants (article 94).
L’article 95 prévoit que sans préjudice du pouvoir de police générale, le maire peut fixer par arrêté une plage horaire, qui ne peut être établie en deçà de 20 heures et au-delà de 8 heures, durant laquelle la vente à emporter de boissons alcooliques sur le territoire de sa commune est interdite. La pratique des « happy hours » a également été encadrée (article 96) : si le débitant propose des boissons alcooliques à prix réduits pendant une période restreinte, il doit également proposer à prix réduit les boissons non alcooliques.
Trois dispositions réglementaires étaient nécessaires ; deux seulement ont été prises. Un arrêté du 27 janvier 2010 fixe ainsi les modèles et les lieux d’apposition des affiches prévues dans les débits de boisson sur place par l’article L. 3342-4 du code de la santé publique.
Par ailleurs, le décret n° 2010-465 du 6 mai 2010 précise les sanctions prévues pour l’offre et la vente de boissons alcooliques, en particulier concernant les « happy hours ».
Était prévu, à l’article 3322-9 du code de la santé publique, un décret un Conseil d’État afin de fixer les conditions dans lesquelles peuvent être autorisées par le Préfet les fêtes ou foires au cours desquelles des boissons alcooliques sont offertes à volonté dans un but commercial ou vendues à titre principal contre une somme forfaitaire. Ce décret n’a pas encore été publié mais, d’après les informations recueillies par vos rapporteurs, il devrait l’être très rapidement.
IV.- LA MISE EN APPLICATION DES DISPOSITIONS DU TITRE IV « ORGANISATION TERRITORIALE DU SYSTÈME DE SANTÉ »
Le titre IV, composé de vingt articles, porte une réforme profonde de la gouvernance de notre système de santé. Il a notamment :
– réformé profondément le pilotage régional du système de santé, en créant des agences régionales de santé (ARS) ;
– réorganisé en conséquence le pilotage national du système de santé ;
– réformé la représentation des professionnels de santé libéraux, en instituant des unions régionales des professions de santé (URPS) ;
– mis en place une procédure d’appel à projets pour création de places nouvelles dans le secteur médico-social ;
Le titre IV comprend neuf articles d’application directe :
– l’article 117, qui prévoit la conclusion par l’État avec l’Union nationale des caisses d’assurance maladie (UNCAM) d’un contrat pluriannuel d’objectifs de gestion du risque ;
– l’article 119, qui permet aux ARS de bénéficier de certains marchés et accords-cadres des caisses d’assurance maladie ou de l’État ;
– l’article 120, qui supprime les communautés d’établissements de santé ;
– l’article 122, qui prévoit que soit remis au Parlement un rapport sur l’intérêt de créer un sous-objectif de l’objectif national des dépenses d’assurance maladie (ONDAM) relatif à la « réduction des inégalités interrégionales de santé » ; on peut d’ailleurs regretter que ce rapport n’ait toujours pas été remis, alors qu’il devait l’être avant le 30 juin 2010 ;
– l’article 125, qui étend aux unions pour la gestion des établissements des caisses d’assurance maladie (UGECAM) l’accès aux marchés publics de conception et de construction, d’aménagement, d’entretien et de maintenance des bâtiments ou des équipements ;
– l’article 128, qui constitue en « caisses d’assurance retraite et de la santé au travail » (CARSAT) les services des anciennes caisses régionales d’assurance maladie qui n’ont pas été transférés aux ARS ;
– l’article 129, qui organise la substitution des agences régionales de santé (ARS) aux agences régionales de l’hospitalisation (ARH), aux groupements régionaux de santé publique (GRSP), aux unions régionales des caisses d’assurance maladie (URCAM), aux missions régionales de santé (MRS) et aux caisses régionales d’assurance maladie (CRAM) ;
– l’article 132, qui précise le statut et assouplit les conditions d’emploi de la carte de professionnel de santé (CPS) ;
– l’article 135, qui étend le régime de protection sociale des salariés des professions agricoles aux « agents de droits privé des agences régionales de santé demeurant régis par les conventions collectives des organismes de mutualité sociale agricole ».
Par ailleurs, la disposition de l’article 118 qui prévoyait la possibilité de confier, à titre expérimental, la présidence du conseil de surveillance d’une ARS « à une personnalité qualifiée désignée par le ministre de la santé » été déclarée non conforme à la Constitution par la décision du Conseil constitutionnel nº 2009-584 DC du 16 juillet 2009 au motif que le texte ne fixait pas expressément le terme de l’expérimentation prévue.
La grande majorité des dispositions du titre IV de la loi qui appelaient la publication de textes réglementaires est à ce jour en mesure d’être appliquée dans la mesure où, sur 56 ordonnances, décrets en Conseil d’État et décrets simples requis, 47 ont été publiés, soit un taux d’application de 83,92 %.
À ce jour, trois décrets en Conseil d’État et six décrets simples devant porter application de certaines des dispositions du titre IV sont toujours en attente de publication. D’après les informations communiquées par le cabinet du ministre, la plupart de ces textes devraient être publiés au cours du premier trimestre de l’année 2011.
Le tableau ci-après présente les ordonnances, décrets en Conseil d’État et décrets simples dont la publication est nécessaire à l’application du titre IV.
Article |
Division |
Objet du renvoi |
Catégorie de texte |
Texte d’application |
116 |
/ |
Préciser les conditions des motivations des avis des conseils des caisses de sécurité sociale |
DCE |
Non publié |
118 |
Art. L. 1431-4 du code de la santé publique |
Régime financier des agences régionales de santé |
DCE |
Décret n° 2010-339 du 31/03/2010 relatif au régime financier des agences régionales de santé |
118 |
Art. L. 1431-4 du code de la santé publique |
Création des agences régionales de santé |
D |
Décret n° 2010-336 du 31/03/2010 portant création des agences régionales de santé |
118 |
Art. L. 1432-1 du code de la santé publique |
Composition et modalités de fonctionnement des deux commissions de coordination des politiques publiques de santé, associant les services de l'État, les collectivités territoriales et leurs groupements et les organismes de sécurité sociale |
D |
Décret n° 2010-346 du 31/03/2010 relatif aux commissions de coordination des politiques publiques de santé |
118 |
Art. L. 1432-1 du code de la santé publique |
Composition et modalités de fonctionnement des deux commissions de coordination des politiques publiques de santé, associant les services de l'État, les collectivités territoriales et leurs groupements et les organismes de sécurité sociale |
D |
Décret n° 2010-938 du 24/08/2010 relatif aux commissions de coordination des politiques publiques de santé |
118 |
Art. L. 1432-2 du code de la santé publique |
Nominations des directeurs généraux des agences régionales de santé |
D |
Décret du 01/04/2010 portant nomination des directeurs généraux des agences régionales de santé |
118 |
Art. L. 1432-3 du code de la santé publique |
Modalités selon lesquelles le conseil de surveillance peut rejeter le budget de l'agence par une majorité qualifiée |
DCE |
Décret en Conseil d'État n° 2010-339 du 31/03/2010 relatif au régime financier des agences régionales de santé |
118 |
Art. L. 1432-3 du code de la santé publique |
Modalités d'application de l’article (conseil de surveillance de l'agence régionale de santé) |
D |
Décret n° 2010-337 du 31/03/2010 relatif au conseil de surveillance de l'agence régionale de santé |
118 |
Art. L. 1432-4 du code de la santé publique |
Modalités d'application de l’article (conférence régionale de la santé et de l'autonomie) |
D |
Décret n° 2010-348 du 31/03/2010 relatif à la conférence régionale de la santé et de l'autonomie |
118 |
Art. L. 1432-10 du code de la santé publique |
Ouverture du droit à pension au titre du code des pensions civiles et militaires de retraite pour les emplois de direction des agences régionales de santé lorsqu'ils sont occupés par des fonctionnaires |
DCE |
Décret n° 2010-343 du 31/03/2010 portant application de l'article L. 1432-10 du code de la santé publique |
118 |
Art. L. 1432-11 du code de la santé publique |
Adaptations prévues en application de l'article L. 2321-1 du code du travail pour l'exercice des compétences du comité d'agence |
DCE |
Décret n° 2010-341 du 31/03/2010 relatif aux comités d'agence, à la représentation syndicale et aux délégués du personnel dans les agences régionales de santé |
118 |
Art. L. 1432-11 du code de la santé publique |
Adaptations prévues en application de l'article L. 4112-2 du code du travail pour l'exercice des compétences du comité d'hygiène, de sécurité et des conditions de travail |
DCE |
Décret n° 2010-342 du 31/03/2010 relatif aux comités d'hygiène, de sécurité et des conditions de travail des agences régionales de santé |
118 |
Art. L. 1432-12 du code de la santé publique |
Modalités d'application de la section (personnel des agences), notamment les mesures d'adaptation prévues à l'article L. 1432-11 |
DCE |
Décret n° 2010-341 du 31/03/2010 relatif aux comités d'agence, à la représentation syndicale et aux délégués du personnel dans les agences régionales de santé |
118 |
Art. L. 1432-12 du code de la santé publique |
Modalités d'application de la section (personnel des agences), notamment les mesures d'adaptation prévues à l'article L. 1432-12 |
DCE |
Décret n° 2010-340 du 31/03/2010 instituant une commission nationale de concertation pendant la mise en place des agences régionales de santé |
118 |
Art. L. 1433-3 du code de la santé publique |
Modalités d'application du chapitre (coordination des agences régionales de santé) |
DCE |
Décret n° 2010-786 du 08/07/2010 relatif au pilotage national des agences régionales de santé |
118 |
Art. L. 1434-4 du code de la santé publique |
Modalités d'application de la section (projet régional de santé) |
DCE |
Décret n° 2010-514 du 18/05/2010 relatif au projet régional de santé |
118 |
Art. L. 1434-9 du code de la santé publique |
Modalités de quantification des objectifs de l'offre de soins par activités de soins et équipements matériels lourds |
DCE |
Décret n° 2010-514 du 18/05/2010 relatif au projet régional de santé |
118 |
Art. L. 1434-11 du code de la santé publique |
Conditions d'élaboration du schéma régional d'organisation des soins |
DCE |
Décret n° 2010-514 du 18/05/2010 relatif au projet régional de santé |
118 |
Art. L. 1434-15 du code de la santé publique |
Conditions d'application de la présente section (programme pluriannuel de gestion du risque) |
DCE |
Décret n° 2010-515 du 18/05/2010 relatif au programme pluriannuel régional de gestion du risque |
118 |
Art. L. 1434-17 du code de la santé publique |
Composition et mode de fonctionnement des conférences de territoire |
D |
Décret n° 2010-347 du 31/03/2010 relatif à la composition et au mode de fonctionnement des conférences de territoire |
118 |
Art. L. 1435-1 du code de la santé publique |
Modalités d'application de l’article (missions et moyens de l'agence régionale de santé en matière de veille, de sécurité et de police sanitaires) |
DCE |
Décret n° 2010-338 du 31/03/2010 relatif aux relations entre les représentants de l'État dans le département, dans la zone de défense et dans la région et l'agence régionale de santé pour l'application des articles L. 1435-1, L. 1435-2 et L. 1435-7 du code de la santé publique |
118 |
Art. L. 1435-3 du code de la santé publique |
Conditions dans lesquelles l'agence régionale de santé peut conclure des contrats pluriannuels d'objectifs et de moyens avec les réseaux de santé, les centres de santé, les pôles de santé et les maisons de santé |
D |
Non publié |
118 |
Art. L. 1435-5 du code de la santé publique |
Conditions d'organisation par l'agence régionale de santé de la mission de service public de permanence des soins |
DCE |
Décret n° 2010-809 du 13/07/2010 relatif aux modalités d'organisation de la permanence des soins |
118 |
Art. L. 1435-5 du code de la santé publique |
Conditions d'organisation par l'agence régionale de santé de la mission de service public de permanence des soins |
DCE |
Décret n° 2010-810 du 13/07/2010 relatif au comité départemental de l'aide médicale urgente, de la permanence des soins et des transports sanitaires |
118 |
Art. L. 1435-5 du code de la santé publique |
Modalités selon lesquelles l'agence détermine la rémunération spécifique des professionnels de santé pour leur participation à la permanence des soins |
DCE |
Décret n° 2010-809 du 13/07/2010 relatif aux modalités d'organisation de la permanence des soins |
118 |
Art. L. 1435-6 du code de la santé publique |
Rapport présenté au Parlement par la Commission nationale de l'informatique et des libertés avant le 1er janvier 2011 évaluant les conditions d'accès aux données de santé par les agences régionales de santé |
R |
Non publié |
118 |
Art. L. 1435-7 du code de la santé publique |
Conditions d'aptitude technique et juridique que doivent respecter les personnels de l'agence désignés inspecteurs et contrôleurs pour remplir, au même titre que les agents mentionnés à l'article L. 1421-1, les missions prévues à cet article |
DCE |
Non publié |
118 |
/ |
/ |
DCE |
Décret n° 2010-1027 du 30/08/2010 relatif au fonctionnement du fonds d'intervention pour la qualité et la coordination des soins et au financement des réseaux |
122 |
/ |
Rapport du Gouvernement, présenté avant le 15 septembre 2010, évaluant l'intérêt qu'il y aurait à ce qu'un sous-objectif de l'objectif national de dépenses d'assurance maladie identifie une enveloppe destinée à contribuer à la réduction des inégalités interrégionales de santé |
R |
Non publié |
123 |
Art. L. 4031-1 du code de la santé publique |
Statuts-types auxquels doivent se conformer les statuts des unions régionales des professionnels de santé et leurs fédérations |
DCE |
Décret n° 2010-585 du 02/06/2010 relatif aux unions régionales de professionnels de santé |
123 |
Art. L. 4031-1 du code de la santé publique |
Modalités de fonctionnement des unions régionales des professionnels de santé et de leurs fédérations |
DCE |
Décret n° 2010-585 du 02/06/2010 relatif aux unions régionales de professionnels de santé |
123 |
Art. L. 4031-2 du code de la santé publique |
Durée du mandat des membres des unions régionales des professionnels de santé |
DCE |
Décret n° 2010-585 du 02/06/2010 relatif aux unions régionales de professionnels de santé |
123 |
Art. L. 4031-2 du code de la santé publique |
Conditions dans lesquels il peut être prévu, pour les professions dont le nombre de membres exerçant à titre libéral dans le régime conventionnel sur le territoire national ne dépasse pas un certain seuil, que les représentants de ces professions dans les unions régionales des professionnels de santé soient désignés par les organisations syndicales reconnues représentatives au niveau national |
DCE |
Décret n° 2010-572 du 28/05/2010 fixant les conditions de reconnaissance de la représentativité des organisations syndicales habilitées à participer aux négociations conventionnelles |
123 |
Art. L. 4031-2 du code de la santé publique |
Modalités d'application de l’article, notamment l'organisation et le financement des élections des membres des unions régionales des professionnels de santé |
DCE |
Décret n° 2010-585 du 02/06/2010 relatif aux unions régionales de professionnels de santé |
123 |
Art. L. 4031-4 du code de la santé publique |
Taux annuel de la contribution versée à titre obligatoire aux unions régionales des professionnels de santé |
D |
Non publié |
123 |
Art. L. 4031-4 du code de la santé publique |
Modalités d'application de l’article (contribution versée aux unions régionales des professionnels de santé) |
DCE |
Décret n° 2010-585 du 02/06/2010 relatif aux unions régionales de professionnels de santé |
123 |
/ |
/ |
D |
Décret n° 2010-581 du 02/06/2010 relatif à l'entrée en vigueur d'un décret et d'arrêtés |
123 |
Art. L. 162-33 du code de la sécurité sociale |
Conditions dans lesquelles sont habilitées à participer aux négociations des conventions mentionnées aux articles L. 162-14-1, L. 162-16-1 et L. 162-32-1 les organisations syndicales reconnues représentatives au niveau national par les ministres chargés de la santé et de la sécurité sociale, et tenant compte de leur indépendance, d'une ancienneté minimale de deux ans à compter de la date de dépôt légal des statuts, de leurs effectifs et de leur audience |
DCE |
Décret n° 2010-572 du 28/05/2010 fixant les conditions de reconnaissance de la représentativité des organisations syndicales habilitées à participer aux négociations conventionnelles |
124 |
Art. L. 312-5 du code de l'action sociale et des familles |
Liste des établissements ou services accueillant des catégories de personnes pour lesquels il est établi un schéma au niveau national |
D |
Non publié |
124 |
Art. L. 312-5 du code de l'action sociale et des familles |
Modalités de consultation pour l'établissement des schémas relatifs aux personnes handicapées ou en perte d'autonomie |
D |
Non publié |
124 |
Art. L. 313-1-1 du code de l'action sociale et des familles |
Conditions d'application du présent article (projets, y compris expérimentaux, de création, de transformation et d'extension d'établissements ou de services sociaux et médico-sociaux).//Seuil d'extension en deçà duquel l'avis d'une commission de sélection d'appel à projet social ou médico-social n'est pas requis |
DCE |
Décret n° 2010-870 du 26/07/2010 relatif à la procédure d'appel à projet et d'autorisation mentionnée à l'article L. 313-1-1 du code de l'action sociale et des familles |
124 |
Art. L. 313-1-1 du code de l'action sociale et des familles |
Modalités de réception et d'examen des projets |
DCE |
Décret n° 2010-870 du 26/07/2010 relatif à la procédure d'appel à projet et d'autorisation mentionnée à l'article L. 313-1-1 du code de l'action sociale et des familles |
124 |
Art. L. 313-4 du code de l'action sociale et des familles |
Conditions d'établissement du cahier des charges |
DCE |
Décret n° 2010-870 du 26/07/2010 relatif à la procédure d'appel à projet et d'autorisation mentionnée à l'article L. 313-1-1 du code de l'action sociale et des familles |
124 |
Art. L. 345-3 du code de l'action sociale et des familles |
Conditions dans lesquelles est conclu un contrat pluriannuel d'objectifs et de moyens entre la personne morale gestionnaire et l'État |
DCE |
Décret n° 2010-344 du 31/03/2010 tirant les conséquences, au niveau réglementaire, de l'intervention de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires |
124 |
Art. L. 348-4 du code de l'action sociale et des familles |
Conditions dans lesquelles est conclu un contrat pluriannuel d'objectifs et de moyens entre la personne morale gestionnaire et l'État |
DCE |
Décret n° 2010-344 du 31/03/2010 tirant les conséquences, au niveau réglementaire, de l'intervention de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires |
124 |
Art. L. 312-8 du code de l'action sociale et des familles |
Rythme des évaluations par les établissements et services de leurs activités et de la qualité des prestations qu'ils déilvrent et modalités de restitution de la démarche d'évaluation |
D |
Décret n° 2010-1319 du 03/11/2010 relatif au calendrier des évaluations et aux modalités de restitution des résultats des évaluations des établissements sociaux et médico-sociaux |
124 |
Art. L. 312-8 du code de l'action sociale et des familles |
Conditions dans lesquelles la certification des organismes visés à l'article L. 115-28 peut être prise en compte dans le cadre de l'évaluation externe |
D |
Non publié |
124 |
Art. L. 311-1 du code de l'action sociale et des familles |
Modalités d'application de l’article (missions des établissements et services sociaux et médico-sociaux) |
DCE |
Non publié |
124 |
Art. L. 313-23-3 du code de l'action sociale et des familles |
Rapport du Gouvernement remis avant le 30 juin 2010 relatif à la mise en œuvre d'un service minimum dans le secteur médico-social au regard des contraintes constitutionnelles |
R |
Non publié |
124 |
Art. L. 314-8 du code de l'action sociale et des familles |
Adaptation, dans un délai de six mois à compter de la promulgation de la présente loi, des dispositions du présent code aux modalités de fonctionnement et de tarification de l'accueil temporaire des personnes accueillies dans les établissements et services mentionnés au 6° du I de l'article L. 312-1. |
D |
Non publié |
124 |
Art. L. 314-8 du code de l'action sociale et des familles |
Adaptation, dans un délai de six mois à compter de la promulgation de la présente loi, des dispositions du présent code aux modalités de fonctionnement et de tarification de l'accueil temporaire des personnes accueillies dans les établissements et services mentionnés au 6° du I de l'article L. 312-1.// Rapport remis au Parlement avant le 15 octobre 2012 faisant une évaluation du fonctionnement de ces établissements et services |
R |
Non publié |
133 |
/ |
Mesures visant à : |
DCE |
Décret n° 2010-345 du 31/03/2010 portant adaptation des dispositions réglementaires prises pour l'application du titre III du livre IV du code de la santé publique à la Guadeloupe, à La Réunion, à Mayotte, à Saint-Barthélemy, à Saint-Martin et à Saint-Pierre-et-Miquelon |
133 |
/ |
/ |
DCE |
Décret n° 2010-765 du 07/07/2010 portant adaptation des dispositions réglementaires prises pour l'application du titre III du livre IV du code de la santé publique à la Guadeloupe, à La Réunion, à Mayotte, à Saint-Barthélemy, à Saint-Martin et à Saint-Pierre-et-Miquelon |
133 |
/ |
/ |
DCE |
Décret n° 2010-1091 du 16/09/2010 portant adaptation à l'outre-mer de certaines dispositions du code de la santé publique, du décret n° 95-569 du 6 mai 1995 relatif aux médecins aux pharmaciens et aux chirurgiens-dentistes recrutés par les établissements publics de santé, les établissements de santé privés participant au service public hospitalier et l'Etablissement français du sang et du décret n° 2010-534 du 20 mai 2010 relatif à l'usage du titre de psychothérapeute |
133 |
/ |
Mesures visant à : |
O |
Ordonnance n° 2010-177 du 23/02/2010 de coordination avec la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires. Projet de loi de ratification n° 443, déposé au Sénat le 12 mai 2010 |
A. LA MISE EN PLACE DES AGENCES RÉGIONALES DE SANTÉ
L’article 118 a réformé la gouvernance territoriale de notre système de santé en instituant les agences régionales de santé (ARS).
1. Les missions et les compétences des agences
Les dispositions de l’article 118 codifiées aux articles L. 1431-1 et L. 1431-2 du code de la santé publique ont doté les ARS d’un périmètre de compétences intégrant les différents secteurs du champ de la santé : la prévention, l’hôpital, les soins de ville, le secteur médico-social, la veille et la sécurité sanitaire (cf. encadré ci-dessous), jusqu’alors pilotés en « tuyaux d’orgue ».
Les missions des agences régionales de santé
Les ARS sont chargées, « en tenant compte des spécificités de chaque région » :
1° De mettre en œuvre au niveau régional la politique de santé publique et, à ce titre, de :
– organiser la veille sanitaire, l’observation de la santé, le recueil et le traitement des signalements d’événements sanitaires en lien avec les observatoires régionaux de la santé ;
– contribuer à la gestion des urgences et des crises sanitaires ;
– piloter le contrôle du respect des règles d’hygiène ;
– définir, financer et évaluer des actions de promotion de la santé, d’éducation à la santé et de prévention.
2° De réguler, d’orienter et d’organiser l’offre de services de santé, de manière à répondre aux besoins de santé et à « garantir l’efficacité du système de santé » et, à ce titre de :
– contribuer à évaluer et à promouvoir les formations des professionnels de santé ;
– délivrer les autorisations de création et d’activité des établissements de santé et des structures médico-sociales, les contrôler et assurer leur tarification ;
– mettre en œuvre des mesures visant à réguler la démographie des professions de santé ;
– mettre en œuvre un service unique d’aide à l’installation des professionnels de santé ;
– contrôler la qualité et la sécurité des actes médicaux, de la dispensation et de l’utilisation des produits de santé ainsi que des prises en charge et accompagnements médico-sociaux ;
– participer à la gestion du risque, avec l’assurance maladie et la caisse nationale de solidarité pour l’autonomie (CNSA) ;
– veiller à l’accès aux soins des personnes en situation de précarité ou d’exclusion ;
– promouvoir la culture au sein des établissements ;
– réguler l’offre de soins en milieu pénitentiaire.
Source : article L. 1434-2 du code de la santé publique
L’article 78 de la loi de financement de la sécurité sociale pour 2011 a confié aux ARS deux nouvelles missions :
– évaluer et promouvoir les formations des aidants et des accueillants familiaux, ainsi que celles des personnels qui apportent aux personnes âgées dépendantes et aux personnes handicapées, à domicile ou en établissement, une assistance dans les actes quotidiens de la vie ;
– financer les maisons pour l’autonomie et l’intégration des malades Alzheimer (MAIA) et les groupes d’entraide mutuelle (GEM) destinées aux personnes en souffrance psychique.
L’article 129 de la loi HPST a fixé au 1er juillet 2010 au plus tard la date de création des ARS, que le décret n° 2010-336 du 31 mars 2010 a finalement établie au 1er avril 2010. Ces agences ont alors été substituées aux structures suivantes, dont le personnel leur a été transféré pour tout ou partie :
– les directions départementales et régionales des affaires sanitaires et sociales (DDASS et DRASS) ;
– les agences régionales de l’hospitalisation (ARH) ;
– les groupements régionaux de santé publique (GRSP) ;
– les unions régionales des caisses d’assurance maladie (URCAM) ;
– les missions régionales de santé (MRS) ;
– les caisses régionales d’assurance maladie (CRAM).
Vos rapporteurs soulignent l’ampleur de cette réorganisation : alors qu’en 1996 et en 2004, les ARH, les URCAM, les GRSP et les MRS ont été superposées aux structures préexistantes, la création des ARS a simplifié la gouvernance du système de santé. Il est d’ailleurs à noter qu’aucun des acteurs rencontrés par vos rapporteurs n’a remis en cause le bien-fondé de ce choix, tant l’enchevêtrement des compétences et des structures dans l’organisation antérieure était critiquée.
2. La gouvernance des agences régionales de santé
L’article 118 a prévu à l’article L. 1432-2 du code de la santé publique que le directeur général est le représentant légal de l’ARS et dirige ses services. Il exerce toutes les compétences qui ne sont pas attribuées à une autre autorité.
Les directeurs généraux sont nommés par décret en Conseil des ministres. D’après Mme Emmanuelle Wargon, secrétaire générale des ministères chargés des affaires sociales, leur sélection a été menée en 2009 suivant une procédure organisée de façon à être la plus objective possible. Si la durée de leurs fonctions n’est fixée ni par la loi ni par ses textes d’application, Mme Emmanuelle Wargon a indiqué que le Gouvernement vise à ce qu’elle s’établisse entre trois et six ans.
L’article 118 a doté l’ARS d’un conseil de surveillance, dont l’article L. 1432-3 du code de la santé publique définit les compétences :
– il vote le budget de l’ARS, ou le rejette à la majorité qualifiée ;
– il émet un avis sur le plan stratégique régional de santé et sur le contrat pluriannuel d’objectifs et de moyens (CPOM) de l’ARS ;
– au moins deux fois par an, le directeur général lui rend compte de la mise en œuvre de la politique régionale de santé et au moins une fois par an, il émet un avis sur les résultats de l’action de l’agence ;
– une fois par an, il reçoit du directeur général un « état financier retraçant, pour l’exercice, l’ensemble des charges de l’État, des régimes d’assurance maladie et de la Caisse nationale de solidarité pour l’autonomie relatives à la politique de santé et aux services de soins et médico-sociaux ».
Le décret n° 2010-337 du 31 mars 2010 relatif au conseil de surveillance de l’ARS a précisé la composition de ce conseil (cf. encadré ci-après).
Composition du conseil de surveillance de l’agence régionale de santé
● Trois représentants de l’État : le recteur d’académie, le directeur régional de la jeunesse, des sports et de la cohésion sociale, et un préfet de département ou un chef des services déconcentrés de l’État
● Dix représentants des conseils ou conseils d’administration des caisses d’assurance maladie, dont cinq représentants des salariés, trois des employeurs, un président de caisse de la Mutualité sociale agricole (MSA) et un président de caisse du Régime social des indépendants (RSI)
● Des représentants des collectivités territoriales : un conseiller régional, deux conseillers généraux et un maire ou président de groupement de communes désigné par l’Association des maires de France
● Trois représentants des usagers du système de santé, représentant respectivement des associations œuvrant en faveur des patients, des personnes handicapées et des personnes âgées
● Quatre personnalités qualifiées
Siègent également, avec voix consultative, le directeur général de l’agence et son agent comptable, ainsi que le trésorier-payeur général ou le directeur régional des finances publiques, et le président de la conférence régionale de la santé et de l’autonomie (CRSA).
Source : article D. 1432-15 du code de la santé publique
Ce décret a aussi précisé les conditions dans lesquelles le conseil exerce ses compétences, notamment la procédure suivant laquelle les ministres de tutelle de l’agence peuvent s’opposer à ses délibérations. Il a également fixé aux deux tiers des membres présents la majorité qualifiée requise pour que le conseil rejette le projet de budget de l’agence. Dans ce cas, le directeur général a quinze jours pour présenter au conseil un projet de budget modifié, et en cas de second rejet, le budget est arrêté par décision conjointe des ministres de tutelle de l’agence.
Il ressort des travaux de vos rapporteurs que le conseil de surveillance n’est pas considéré comme un organe aussi important que ne l’était la commission exécutive de l’ancienne agence régionale de l’hospitalisation. En effet, ses compétences sont limitées : par exemple, il n’est pas saisi pour avis de l’intégralité du projet régional de santé, mais seulement du plan stratégique régional de santé qui en constitue la synthèse, alors que la conférence régionale de la santé et de l’autonomie se prononce sur l’ensemble du document de planification sanitaire (cf. infra).
En outre, comme M. Jacques Laisné, directeur général de l’ARS de la région Centre l’a fait observer à vos rapporteurs, si le conseil peut rejeter le budget de l’agence, un tel rejet paraît peu probable dans la mesure où les représentants de l’État détiennent à eux seuls un tiers des voix en son sein.
c) La conférence régionale de la santé et de l’autonomie
L’article 118 a créé la conférence régionale de la santé et de l’autonomie (CRSA), définie à l’article L. 1432-4 du code de la santé publique comme un « organisme consultatif » qui « concourt, par ses avis, à la politique régionale de santé ». À cette fin, elle « peut faire toute proposition » au directeur général de l’agence et émet un avis sur le projet régional de santé. En outre, elle évalue « les conditions dans lesquelles sont appliqués et respectés les droits des personnes malades et des usagers du système de santé » et « organise le débat public » sur les questions de santé de son choix. Cet article énumère les collèges constituant la conférence, et renvoie à un décret le soin de définir ses modalités d’application.
Le décret n° 2010-348 du 31 mars 2010 relatif à la CRSA et le décret n° 2010-938 du 24 août 2010 modifiant des dispositions relatives aux commissions de coordination des politiques publiques de santé, aux conférences de territoire et à la CRSA ont précisé les règles de fonctionnement de la CRSA, notamment sa composition (cf. encadré ci-après).
Composition de la conférence régionale de la santé et de l’autonomie
La conférence, qui peut compter jusqu’à 100 membres, comprend huit collèges, constitués de :
– représentants des collectivités territoriales, dont trois conseillers régionaux, les présidents de conseils généraux, trois représentants des communes et trois représentants de leurs groupements ;
– huit représentants des personnes âgées et huit représentants des personnes handicapées ;
– quatre représentants des conférences de territoire (cf. infra) ;
– dix représentants des partenaires sociaux, dont cinq des salariés, trois des employeurs, un des artisans, commerçants et professions libérales, et un des exploitants agricoles ;
– huit acteurs de la cohésion et de la protection sociales, dont un siège pour la mutualité française ;
– dix acteurs de la prévention et de l’éducation pour la santé ;
– trente-quatre représentants des « offreurs des services de santé », dont : dix sièges pour les établissements de santé, neuf sièges pour les structures médico-sociales, un représentant des centres, maisons et pôles de santé, un représentant des réseaux de santé, un représentant des associations de permanence des soins, un médecin responsable d’une structure d’urgences, un représentant des transporteurs sanitaires, un représentant de services départementaux d’incendie et de secours, un représentant des médecins hospitaliers, six membres des unions régionales des professionnels de santé, un représentant de l’ordre des médecins, et un représentant des internes en médecine ;
– deux personnalités qualifiées.
Source : article D. 1432-28 du code de la santé publique
Les membres de la CRSA du Centre rencontrés par vos rapporteurs ont porté une appréciation positive sur cette nouvelle instance de démocratie sanitaire, qui réunit l’ensemble des acteurs du champ de la santé. Ils ont cependant jugé trop courts les délais impartis à la conférence pour rendre ses avis, et se sont interrogés sur la portée que peuvent avoir ces avis dès lors que les orientations des politiques menées par les ARS découlent de leur contrat pluriannuel d’objectifs et de moyens, établi préalablement aux documents de planification sanitaire.
Le décret précité du 31 mars 2010 a aussi défini l’organisation des travaux de la CRSA, qui comprend les formations suivantes :
– l’assemblée plénière de l’ensemble de ses collèges, qui rend un avis sur le projet régional de santé et sur les schémas sectoriels qu’il comprend (cf. infra) ;
– une commission permanente qui exerce l’ensemble de ses attributions en dehors des séances plénières ;
– quatre commissions spécialisées, compétentes en matière de prévention, d’organisation des soins, de prises en charge et d’accompagnements médico-sociaux, et de droits des usagers du système de santé.
Les trois premières commissions spécialisées sont chargées notamment de préparer l’avis de la CRSA sur le schéma d’organisation sectoriel correspondant à leur domaine de compétence.
La commission spécialisée de l’organisation des soins est consultée sur les attributions d’autorisations d’activités de soins, sur « la politique en matière d’implantation et de financement de maisons de santé, centres de santé, réseaux de santé et maisons médicales de garde », sur les projets d’expérimentations, sur l’organisation de l’aide médicale urgente et de la permanence des soins, sur celle des transports sanitaires, sur « les projets de mesures de recomposition de l’offre » de soins, ainsi que sur « la politique en matière de contractualisation avec les titulaires d’autorisation ainsi que les autres offreurs de services en santé ». Elle se substitue ainsi à l’ancien comité régional de l’organisation sanitaire (CROS).
Or, comme M. Claude Evin, directeur général de l’ARS d’Île de France, l’a fait observer à vos rapporteurs, à la différence du CROS, cette commission est présidée par un élu et sa composition n’est pas limitée à des professionnels. Selon lui, cette évolution va dans le sens d’un renforcement de la démocratie sanitaire mais pose des problèmes d’organisation, car elle conduit à un allongement important de la durée des travaux, au point que les membres de la commission ne peuvent pas toujours se rendre disponibles, d’où des difficultés à réunir le quorum.
d) Les commissions de coordination des politiques publiques
Afin d’assurer la coordination de l’ARS avec les autres acteurs du champ de la santé, comme les collectivités territoriales ou les organismes de sécurité sociale, l’article 118 a placé « auprès de chaque agence » deux « commissions de coordination des politiques publiques de santé » compétentes respectivement :
– l’une dans les domaines de la prévention, de la santé scolaire, de la santé au travail et de la protection maternelle et infantile (PMI) ;
– l’autre, pour le secteur médico-social.
Le décret n° 2010-346 du 31 mars 2010 relatif aux commissions de coordination des politiques publiques de santé, modifié par un décret n° 2010-938 du 24 août 2010, a précisé la composition et les compétences de ces commissions.
Elles comprennent, outre le directeur général de l’ARS et le préfet de région, les directeurs des services déconcentrés de l’État compétents, des représentants des collectivités territoriales – dont deux conseillers régionaux, les présidents de conseils généraux de la région, et jusqu’à quatre représentants des communes et de leurs groupements –, ainsi que des représentants des organismes de sécurité sociale, dont le directeur de la caisse d’assurance retraite et de la santé au travail (CARSAT) et un directeur de caisse pour chacun des trois principaux régimes d’assurance maladie. Ces commissions peuvent aussi décider, à l’unanimité, d’admettre des membres supplémentaires choisis « parmi les autres contributeurs financiers » aux politiques concernées.
Le décret précité du 31 mars 2010 a défini, à l’article D. 1432-4 du code de la santé publique, les missions de la commission compétente pour les domaines de la prévention, la santé scolaire, la santé au travail et la PMI :
– contribuer à l’élaboration du projet régional de santé, notamment du schéma régional de prévention ;
– favoriser « la complémentarité des actions » qui sont financées par ses membres et déterminer les modalités de leur éventuel cofinancement ;
– définir les conditions dans lesquelles ses membres peuvent organiser conjointement avec l’ARS une procédure d’appel à projets destinée à sélectionner et à financer les actions de prévention et de promotion de la santé dans la région ;
– favoriser « le rapprochement entre les acteurs régionaux de l’observation sanitaire et sociale pour améliorer la qualité et la disponibilité des informations nécessaires aux politiques régionales de santé ».
Le même décret a défini, à l’article D. 1432-9 du même code, les missions de la commission compétente en matière médico-sociale :
– contribuer à l’élaboration du projet régional de santé, notamment du schéma régional d’organisation médico-sociale (SROMS) et du programme interdépartemental d’accompagnement des handicaps et de la perte d’autonomie ;
– favoriser « l’adoption d’outils partagés d’analyse des besoins et de l’offre médico-sociale » ;
– examiner les projets de schéma régional et les programmes qui en découlent ;
– examiner les schémas départementaux d’organisation sociale et médico-sociale relatifs aux personnes handicapées ou en perte d’autonomie ;
– favoriser la complémentarité des actions de ses membres.
3. L’organisation et le fonctionnement des agences
À la différence de l’ancienne ARH, dont le statut est souvent présenté comme celui d’une administration « de mission », l’organisation de l’ARS correspond plutôt à celle d’une véritable administration « de gestion ».
L’article 118 a conféré à l’ARS le statut d’établissement public de l’État à caractère administratif, placé sous la tutelle des ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées.
b) L’organisation territoriale de l’agence
L’article 118 a prévu, à l’article L. 1432-1 du code de la santé publique, que les ARS mettent en place « des délégations dans les départements ».
Ni la loi, ni ses textes d’application ne réglant la répartition des tâches entre le siège de l’ARS et ces délégations, les agences ont disposé d’une grande autonomie en la matière. D’après Mme Cécile Courrèges, directrice générale de l’ARS de Bourgogne, l’organisation retenue varie d’une région à l’autre.
Le choix fait en Bourgogne, dans un souci de subsidiarité, consiste à donner aux délégations territoriales des missions correspondant à l’ensemble des missions de l’ARS, et à leur rattacher une part importante des agents. À l’inverse, l’ARS de Poitou-Charentes a privilégié une logique d’intégration « verticale », en rattachant la plupart de ses personnels directement à sa direction générale, pour que ses délégués territoriaux se concentrent sur les relations avec les conseils généraux et les préfets, ainsi que sur l’animation des conférences de territoire.
Comme l’a souligné M. Claude Evin, directeur général de l’ARS d’Île-de-France, les relations du siège de l’agence avec ses délégations territoriales ne sont pas comparables à celles des directions régionales de l’action sanitaire et sociale avec les directions départementales de l’action sanitaire et sociale (DDASS) : ces dernières jouissaient en effet d’une relative autonomie, alors que les délégations territoriales de l’ARS sont clairement subordonnées à sa direction générale.
S’il est trop tôt pour procéder à une évaluation de ces différents choix d’organisation, vos rapporteurs estiment qu’en tout état de cause, le schéma retenu doit permettre un équilibre dans la répartition des attributions entre les directeurs généraux des ARS et leurs délégués territoriaux, afin notamment que les présidents de conseils généraux disposent d’interlocuteurs efficaces.
c) Le régime financier de l’agence
L’article 118 a défini, aux articles L. 1432-5 à L. 1432-8 du code de la santé publique, le régime financier des ARS, énumérant notamment leurs catégories de ressources : subventions de l’État, contributions des régimes obligatoires d’assurance maladie, contributions de la caisse nationale de solidarité pour l’autonomie (CNSA), ressources propres, et versements volontaires des collectivités territoriales. Cette énumération a été complétée par la loi de financement de la sécurité sociale pour 2011 :
– son article 78 a précisé qu’en plus des « actions concernant les établissements et services médico-sociaux », les dotations de la CNSA couvraient aussi « les prises en charge et accompagnements en direction des personnes âgées ou handicapées », notamment les maisons pour l’autonomie et l’intégration des malades d’Alzheimer et les groupes d’entraide mutuelle ;
– son article 88 a prévu la possibilité pour les ARS de percevoir et d’attribuer des crédits du Fonds pour la modernisation des établissements de santé publics et privés (FMESPP), ces crédits étant par ailleurs rendus fongibles avec ceux du Fonds d’intervention pour la qualité et la coordination des soins (FIQCS).
Le décret n° 2010-339 du 31 mars 2010 a précisé le régime financier des agences et notamment la procédure budgétaire, le rôle de l’agent comptable, les règles de contrôle interne et de contrôle financier, ainsi que d’audit par le service du contrôle général économique et financier. Selon M. Calude Evin, le contrôle de gestion des ARS est ainsi plus efficace que celui des DDASS et des DRASS.
L’article 118 a défini, aux articles L. 1432-9 à L. 1432-12 du code de la santé publique, les règles de gestion du personnel des agences.
Afin que les ARS ne rencontrent pas les mêmes difficultés que les anciennes ARH – qui n’avaient pas d’autorité directe sur la plupart de leurs agents, mis à disposition numériquement mais pas fonctionnellement par l’État et les caisses –, l’article L. 1432-9 dispose ainsi que leur directeur général « a autorité sur l’ensemble des personnels de l’agence », quel que soit leur statut : fonctionnaire, praticien hospitalier, contractuel de droit public, agent des organismes de sécurité sociale. En effet, l’article 129 a transféré aux ARS 7 525 équivalent temps-plein (ETP) issus des DDASS et des DRASS, 1 267 au titre des organismes d’assurance maladie qu’elles ont remplacés et 310 nouveaux ETP recrutés sous le statut des agents de l’assurance maladie. Les ARS comptent ainsi entre 71 et 1 170 agents.
L’article 118 a institué deux instances représentatives du personnel des ARS, communes aux agents des différents statuts :
– un comité d’hygiène, de sécurité et des conditions de travail (CHSCT) ;
– un « comité d’agence », qui remplit à la fois les missions des comités techniques paritaires au sens du statut de la fonction publique de l’État, et celle des comités d’entreprise au sens du droit du travail.
Le décret n° 2010-341 du 31 mars 2010 relatif aux comités d’agence a précisé la composition et les compétences de cette instance, et celles du CHSCT ont été précisées par le décret n° 2010-342 du 31 mars 2010. Les membres des comités d’agence doivent être élus en mars 2011.
Il ressort des travaux de vos rapporteurs que, malgré la création de ces instances communes à l’ensemble des personnels des ARS, la réunion en leur sein d’agents de statuts différents, marqués par des cultures administratives différentes, constituait un véritable défi. Notamment, il a longtemps été craint que les agents de l’assurance maladie soient réticents à être transférés aux agences.
Ce faisant, selon la directrice générale de l’ARS de Bourgogne, on a pu négliger dans un premier temps les réticences des agents des DDASS, qu’elle qualifie d’« administrations de conviction », dotées d’une identité professionnelle forte que leurs agents ont pu craindre de perdre en quittant les services de l’État pour ceux d’un établissement public. D’ailleurs, le mouvement de centralisation régionale des postes induit par la réforme a pu accroître leurs réticences : alors qu’une part importante des emplois était basée au niveau départemental, ils sont désormais gérés, voire regroupés, au chef-lieu de région. En outre, la création des ARS est intervenue dans un contexte de réorganisation des services de l’État lié à la révision générale des politiques publiques (RGPP). Ces circonstances ont pu expliquer que, dans certains cas, les agents se sont prononcés contre la réforme au sein des institutions représentatives du personnel.
En outre, la diversité des statuts des personnels des ARS ne favorise pas l’émergence d’une culture commune. Il a, en effet, été choisi que les agents transférés aux agences conservent leur statut antérieur, ce qui, selon Mme Cécile Courrèges, a eu un effet sécurisant, notamment pour les fonctionnaires. Mais ce choix a toutefois pour inconvénient de laisser subsister des différences de statut : par exemple, les agents des caisses ont droit à des congés supplémentaires lorsque les jours fériés sont des samedis ou des dimanches, mais pas les fonctionnaires.
Pourtant, il ressort des travaux de vos rapporteurs que, malgré ces difficultés, les ARS ont réussi à constituer leurs équipes sans heurt majeur, et que les tensions parfois observées s’expliquent le plus souvent par des mésententes personnelles.
Certains choix d’organisation ont pu contribuer à la bonne mise en place des ARS. Ainsi, le secrétariat général des ministères chargés des affaires sociales a favorisé le regroupement des agents du siège de chaque agence dans le même bâtiment, ce qui facilite l’émergence d’une culture commune. Pour la directrice générale de l’ARS de Bourgogne, maintenir le plus possible des personnels des anciennes DDASS dans les délégations territoriales de l’ARS a pu contribuer aussi à faciliter l’adhésion de ces agents à la réforme.
De plus, le décret n° 2010-340 du 31 mars 2010 a institué une commission nationale de « concertation pendant la mise en place des ARS », présidée par le secrétaire général des ministères chargés des affaires sociales et composée :
– de membres des syndicats représentés aux comités techniques paritaires compétents pour les DDASS et des DRASS, ainsi que de l’instance nationale de concertation de l’Union des caisses nationales de sécurité sociale (UCANSS) ;
– de représentants des ministres de tutelle des ARS, du directeur général de l’Union nationale des caisses d’assurance maladie (UNCAM) et du directeur de UCANSS, ainsi que deux directeurs généraux d’ARS.
L’article 3 de ce décret prévoit la remise à cette commission, avant le 31 décembre 2010, d’un rapport sur les conditions de mise en place des ARS. Selon les informations fournies à vos rapporteurs par le cabinet du ministre, ce rapport devrait lui être remis le 16 mars 2011.
On signalera par ailleurs que l’article 118 a ouvert droit à une pension de retraite pour les fonctionnaires occupant des emplois de direction, dans des conditions qui ont été précisées par le décret n° 2010-343 du 31 mars 2010.
4. La planification régionale de la politique de santé
L’article 118 a réformé la planification sanitaire, pour doter les ARS d’outils cohérents avec leur périmètre de compétence.
a) Le projet régional de santé
L’article 118 a substitué aux différents outils régionaux de planification sanitaire un « projet régional de santé » qui, aux termes de l’article L. 1434-1 du code de la santé publique, « définit les objectifs pluriannuels des actions que mène l’agence régionale de santé dans ses domaines de compétences, ainsi que les mesures tendant à les atteindre », dans le respect des « orientations de la politique nationale de santé » et des « dispositions financières prévues par les lois de finances et les lois de financement de la sécurité sociale ». Ce projet est arrêté par le directeur général de l’ARS après avis du préfet de région, de la conférence régionale de la santé et de l’autonomie et des collectivités territoriales. Selon l’article L. 1434-2 du même code, il comporte :
– un « plan stratégique régional de santé », document d’orientation générale de la politique de santé dans la région ;
– trois schémas sectoriels, consacrés respectivement à la prévention, à l’offre de soins, et au secteur médico-social ;
– des programmes « déclinant les modalités spécifiques d’application de ces schémas », dont un « programme relatif à l’accès à la prévention et aux soins des personnes les plus démunies » et un programme relatif à la télémédecine ;
– un « programme pluriannuel régional de gestion du risque ».
b) Le plan stratégique régional de santé
Le décret n° 2010-514 du 18 mai 2010 relatif au projet régional de santé a précisé que le plan stratégique régional comporte notamment :
– une évaluation des besoins de santé et de leur évolution, tenant compte notamment de la situation démographique, de l’état de santé de la population, des risques sanitaires, des inégalités sociales et territoriales de santé ;
– une analyse de l’offre et de son évolution prévisible dans les domaines de la prévention, du soin et de la prise en charge de la perte d’autonomie ;
– des objectifs de prévention, d’amélioration de l’accès aux soins, de réduction des inégalités sociales et territoriales de santé, ainsi que de qualité et d’efficience des prises en charge et de respect des droits des usagers ;
– des mesures de coordination avec les autres politiques de santé, comme la protection maternelle et infantile, la santé au travail, la santé scolaire et universitaire et la santé des personnes en situation de précarité et d’exclusion ;
– les modalités d’organisation du suivi et de l’évaluation de la mise en œuvre du projet régional de santé.
c) Le schéma régional de prévention
L’article 118 a institué, à l’article L. 1434-5 du code de la santé publique, un schéma régional de prévention, qui se substitue au plan régional de santé publique (PRSP) qu’établissait le groupement régional de santé publique (GRSP). Le décret précité du 18 mai 2010 a précisé que ce nouveau schéma comprend :
– des actions, « médicales ou non », concourant à la promotion de la santé de la population, à la prévention sélective de certaines maladies ou de certains risques (y compris par dépistage ou vaccination) et à l’éducation thérapeutique ;
– une organisation des activités de veille, d’alerte et de gestion des urgences sanitaires, en lien avec les autres autorités compétentes ;
– des orientations permettant d’améliorer, dans chaque territoire de santé, l’offre de services dans le domaine de la prévention individuelle et collective ;
– les modalités du développement des métiers et formations nécessaires à l’amélioration de la qualité des actions de prévention ;
– les modalités de coopération des acteurs de l’offre sanitaire, sociale et médico-sociale dans le domaine de la prévention.
d) Le schéma régional d’organisation des soins
L’article 118 a défini, aux articles L. 1434-5 à L. 1434-11 du code de la santé publique, le schéma régional d’organisation des soins (SROS), qui « a pour objet de prévoir et de susciter les évolutions nécessaires de l’offre de soins afin de répondre aux besoins de santé de la population et aux exigences d’efficacité et d’accessibilité géographique », tant pour les soins hospitaliers – qui faisaient déjà l’objet d’une planification établie par les anciennes ARH – que pour les soins ambulatoires, pour lesquels les efforts d’organisation entrepris par les pouvoirs publics n’étaient jusqu’alors pas formalisés dans un document de planification.
À ce titre, il est prévu notamment que le SROS indique, par territoire de santé, les besoins en implantations pour l’exercice des soins de premier et de second recours – principalement les besoins en professionnels, pôles, maisons et centres de santé – et identifie les zones déficitaires en offre de soins, dans lesquelles doivent être mises en œuvre des mesures destinées à favoriser une meilleure répartition géographique de l’offre de soins.
Le décret précité du 18 mai 2010 relatif au projet régional de santé a précisé le contenu et l’organisation du SROS, qui sera structuré en deux parties :
– une partie relative à l’offre de soins hospitaliers, qui est « opposable » aux titulaires d’autorisations d’activités de soins et d’équipements matériels lourds ;
– une partie relative à l’offre de soins ambulatoire.
Bon nombre de représentants des professionnels de santé libéraux avaient craint que le volet « ambulatoire » du SROS n’ait un caractère opposable aux praticiens, par exemple lorsqu’ils choisissent un lieu d’installation. Aucune disposition législative ni réglementaire n’est allée dans ce sens.
e) Le schéma régional d’organisation médico-sociale
L’article 118 de la loi a également réorganisé les outils de planification de l’offre médico-sociale en substituant au schéma régional d’organisation sociale et médico-sociale (SROSMS) un schéma régional d’organisation médico-sociale (SROMS). Selon l’article L. 1434-12 du code de la santé publique, ce nouveau schéma « a pour objet de prévoir et de susciter les évolutions nécessaires de l’offre des établissements et services médico-sociaux » relevant de la compétence de l’ARS, c’est-à-dire ceux que financent l’État ou l’assurance maladie.
Pour tenir compte des compétences des conseils généraux en matière médico-sociale, il est prévu que le SROMS est établi « au regard » des schémas départementaux d’organisation sociale et médico-sociale, après une concertation avec les conseils généraux et en lien avec la commission de coordination des politiques publiques compétente. Le décret précité du 18 mai 2010 a précisé que le SROMS « prend en compte » ces schémas départementaux, ainsi que « les besoins spécifiquement régionaux ». Il a aussi précisé que ce schéma :
– apprécie les besoins de prévention, d’accompagnement et de prise en charge « au regard notamment des évolutions démographiques, épidémiologiques, socio-économiques et des choix de vie exprimés » par les usagers ;
– détermine l’évolution de l’offre médico-sociale souhaitable pour répondre à ces besoins ;
– « précise les modalités de coopération des acteurs de l’offre sanitaire, sociale et médico-sociale dans le domaine de l’organisation médico-sociale ».
Alors que les anciens SROSMS n’ont jamais été établis, les nouveaux schémas régionaux d’organisation médico-sociale sont en cours d’élaboration et, selon la secrétaire générale des ministères chargés des affaires sociales, devraient être arrêtés en septembre 2011. Avec l’importance croissante prise par les enjeux liés à la dépendance, il sera particulièrement utile aux pouvoirs publics de disposer d’un outil de planification pluriannuelle et territorialisée du développement de l’offre médico-sociale tel que le SROMS.
f) Les programmes d’application des schémas sectoriels
Le décret précité du 18 mai 2010 a précisé le statut des programmes prévus par l’article L. 1434-2 du code de la santé publique pour décliner les modalités spécifiques d’application des schémas sectoriels, en précisant qu’ils « prévoient les actions et les financements permettant la mise en œuvre du projet régional de santé », et qu’il peut s’agir de programmes régionaux ou de « programmes territoriaux de santé ».
Il a aussi précisé qu’un même programme peut prévoir des actions relevant de plusieurs schémas sectoriels. Pour vos rapporteurs, une telle mesure va dans le sens du décloisonnement des politiques d’organisation des différents secteurs du champ de la santé, conformément à l’orientation fondamentale de la loi HPST.
g) Le programme pluriannuel régional de gestion du risque
Si la loi a établi la compétence des ARS pour piloter la gestion du risque à l’échelon régional, elle n’a pas pour autant retiré toute compétence en la matière aux caisses nationales et aux organismes locaux d’assurance maladie. De façon cohérente avec ce choix, elle a confié aux ARS une mission de planification des actions de gestion du risque, tout en organisant l’articulation des agences et de l’assurance maladie pour la mise en œuvre de ces actions.
● La loi a institué un programme pluriannuel régional de gestion du risque et organisé l’articulation des ARS et de l’assurance maladie pour sa définition et sa mise en œuvre
Afin que l’action des ARS soit cohérente avec la politique de gestion du risque élaborée par l’UNCAM, l’article 118 a prévu, aux articles L. 1434-14 et L. 1434-15 du code de la santé publique, que le programme pluriannuel régional de gestion du risque (PPRGDR) comprend deux catégories d’actions :
– des « actions nationales » de gestion du risque définies par un contrat d’objectifs conclu entre l’État et l’UNCAM (cf. infra)
– des « actions complémentaires tenant compte des spécificités régionales ».
Le directeur général de l’ARS arrête ce programme « après concertation » avec le représentant régional de chacun des trois principaux régimes d’assurance maladie – c’est-à-dire, pour le régime général, le directeur de caisse ou de service désigné « directeur coordonnateur régional de la gestion du risque ».
De plus, deux mesures organisent l’association des caisses d’assurance maladie à la mise en œuvre du programme pluriannuel :
– l’une prévoit que le projet régional de santé (y compris le programme pluriannuelle régional de gestion du risque, qui lui est intégré) « fait l’objet d’une contractualisation » entre l’ARS et chaque directeur des organismes et services de l’assurance maladie de son ressort ;
– il prévoit que les contrats pluriannuels de gestion des caisses d’assurance maladie « déclinent » ce programme.
● Un décret en Conseil d’État a précisé l’articulation des ARS et de l’assurance maladie en matière de gestion du risque
L’article L. 1434-15 précité renvoie à un décret en Conseil d’État le soin de déterminer les conditions d’application de ce dispositif. Le décret n° 2010-515 du 18 mai 2010 relatif au programme pluriannuel régional de gestion du risque a précisé l’architecture de celui-ci, au sein duquel il distingue deux parties : l’une « reprend les programmes nationaux de gestion du risque élaborés conformément aux objectifs définis par le contrat » précité conclu entre l’État et l’UNCAM, et l’autre comporte des « actions régionales complémentaires spécifiques ».
Ce décret a aussi fixé à quatre ans la durée pour laquelle est conclu le programme pluriannuel et précisé les conditions de sa révision annuelle, prévue par la loi pour tenir compte notamment des lois de financement de la sécurité sociale.
Par ailleurs, le même décret a créé une « commission régionale de gestion du risque », qui a pour missions de tenir des réunions de concertation pour définir les « actions régionales complémentaires spécifiques » et d’émettre un avis sur le programme pluriannuel. Présidée par le directeur général de l’ARS, elle réunit, en formation plénière, l’ensemble des directeurs des caisses et des services des trois principaux régimes d’assurance maladie et un représentant des organismes complémentaires d’assurance maladie ; en formation restreinte, les représentants régionaux des trois principaux régimes.
Ce décret porte, en outre, deux autres mesures visant à faciliter la mise en œuvre du programme pluriannuel par les caisses d’assurance maladie :
– il dispose que la mise en œuvre du programme, y compris pour sa partie constituée d’actions régionales, est « assurée » par les conventions d’objectifs et de gestion (COG) des caisses nationales des trois principaux régimes, qui doivent déterminer notamment « les règles d’affectation des moyens nécessaires » ;
– il prévoit expressément la possibilité pour les directeurs généraux d’ARS de saisir le conseil national de pilotage des ARS (cf. infra) en cas de « difficultés rencontrées dans la mise en œuvre » des programmes pluriannuels.
Enfin, l’instruction du Conseil national de pilotage des ARS n° 2010-150 du 9 juillet 2010 relative aux priorités sur la gestion du risque en 2010 a établi certains « éléments de cadrage » du choix des actions régionales spécifiques de gestion du risque. Ainsi, « leur plein déploiement ne devrait logiquement se faire qu’une fois le projet régional de santé adopté, car elles découleront alors plus directement du diagnostic régional », et ces actions devront être cohérentes et complémentaires avec les programmes nationaux, se fonder sur des « référentiels scientifiquement validés » (par exemple par la Haute Autorité de santé) « afin de légitimer le discours », et faire l’objet d’une évaluation.
● Pour 2010, les programmes nationaux de gestion du risque ont été définis par une instruction du Conseil national de pilotage des ARS
La loi prévoit que les programmes nationaux de gestion du risque repris dans la première partie du programme pluriannuel régional découlent du contrat d’objectifs pluriannuels de gestion du risque passé entre l’État et l’UNCAM. Toutefois, ce contrat n’ayant pas encore été conclu, le contenu de la première partie des programmes régionaux a été défini par Conseil national de pilotage des ARS dans son instruction précitée.
Cette instruction a distingué deux catégories de programmes nationaux (cf. tableaux ci-après) :
– la première est constituée par les programmes de gestion du risque « pilotés par les trois régimes d’assurance maladie de l’UNCAM » : ils « relèvent essentiellement de l’action des organismes locaux d’assurance maladie » et sont orientés vers la réalisation d’économies de maîtrise médicalisée ;
– la seconde comporte dix priorités fixées par l’instruction.
Programmes nationaux de l’UNCAM intégrés à la première partie
du programme pluriannuel régional de gestion du risque
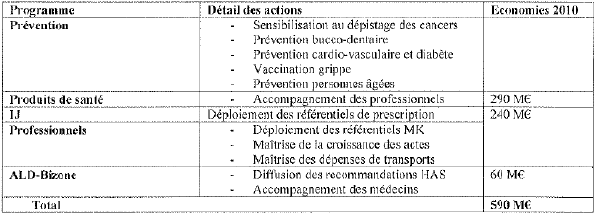
Source : instruction CNP 2010-150 du 9 juillet 2010 du Conseil national de pilotage des ARS relative aux priorités sur la gestion du risque en 2010
Priorités de gestion du risque que les ARS doivent intégrer à la première partie du programme pluriannuel régional de gestion du risque
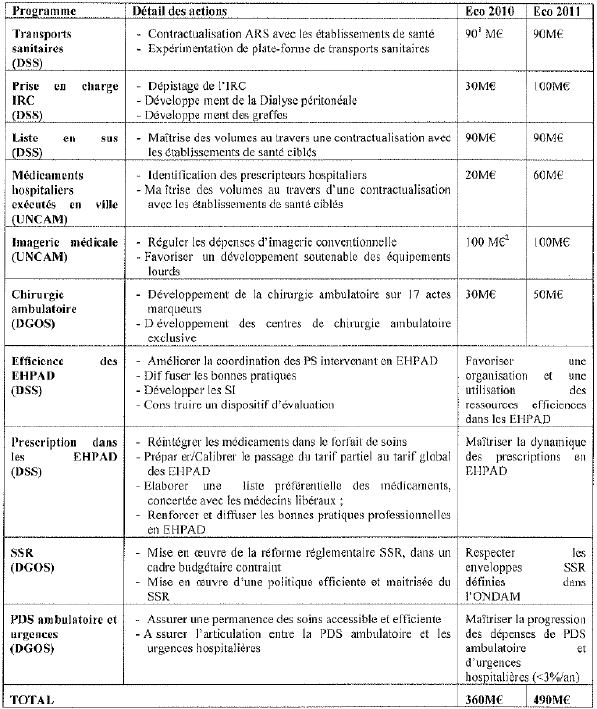
Source : instruction CNP 2010-150 du 9 juillet 2010 du Conseil national de pilotage des ARS relative aux priorités sur la gestion du risque en 2010
● Dans certaines régions, des difficultés survenues dans les rapports entre les ARS et l’assurance maladie ont pu compliquer – voire retarder – l’élaboration des programmes pluriannuels régionaux de gestion du risque
Les procédures d’élaboration et de mise en œuvre des programmes pluriannuels reposent sur des mécanismes de concertation et de contractualisation entre les ARS et l’assurance maladie. Or, il ressort des travaux de vos rapporteurs que la qualité des rapports noués par les ARS avec les caisses et organismes d’assurance maladie de leur ressort est très variable d’une région à l’autre.
Ainsi, M. François-Emmanuel Blanc, directeur général de l’ARS de Poitou-Charentes, a indiqué aux rapporteurs qu’une large part de ses interlocuteurs dans les services de l’assurance maladie avaient adopté des « postures d’attente, voire d’opposition » vis-à-vis de l’ARS lors des travaux de concertation préalables à l’élaboration du programme pluriannuel et lors de la négociation des contrats que les ARS doivent passer avec l’ensemble des caisses et services de l’assurance maladie situés dans leur ressort. Selon lui, ces difficultés ont fait perdre à l’agence près de six mois dans la définition de sa politique de gestion du risque, au détriment de la nécessaire continuité de cette politique et, ainsi, de son efficacité.
Pour vos rapporteurs, de telles difficultés peuvent souvent s’expliquer par des raisons tenant à la personnalité des responsables locaux. Mais on peut également penser qu’elles risquaient d’autant plus de survenir, qu’au même moment, les relations de l’État et des caisses nationales évoluaient profondément, notamment à l’occasion de la mise en place du Conseil national de pilotage.
En tout état de cause, trouver une articulation efficace entre les ARS et l’assurance maladie constitue un enjeu majeur pour le succès de la réforme. Or, on ne peut que souligner la complexité de l’architecture retenue pour assurer leur coordination dans la définition et la conduite d’actions de gestion du risque. Une telle complexité était probablement inévitable, compte tenu du choix qui a été fait de confier des missions aux ARS en matière de gestion du risque tout en conservant aux caisses leurs compétences en la matière. Il faut néanmoins souhaiter que la mise en œuvre des procédures administratives de coordination n’accapare pas les ARS et ne se traduise pas par une perte d’efficacité dans la politique de gestion du risque.
5. Les territoires de santé et les conférences de territoire
L’article 118 a prévu, à l’article L. 1434-16 du code de la santé publique, que les ARS définissent des « territoires de santé pertinents pour les activités de santé publique, de soins et d’équipement des établissements de santé, de prise en charge et d’accompagnement médico-social ainsi que pour l’accès aux soins de premier recours », après avis du préfet de région, de la conférence régionale de la santé et de l’autonomie et des présidents de conseils généraux.
Il ressort des travaux des rapporteurs que, dans la majorité des cas, les ARS ont repris les zonages établis par les anciennes ARH et les URCAM. D’ailleurs, dans certaines régions où l’ARS proposait de rompre avec des zonages préexistants, que les acteurs s’étaient appropriés, l’agence a dû tenir compte des préférences des acteurs exprimées par la conférence régionale ; tel a été le cas par exemple en Bretagne, selon le directeur général de l’ARS de cette région, M. Alain Gautron.
L’article 118 a aussi prévu à l’article L. 1434-7 que dans chaque territoire de santé soit constituée une « conférence de territoire », chargée de contribuer « à mettre en cohérence les projets territoriaux sanitaires avec le projet régional de santé », et de faire toute proposition au directeur général de l’ARS sur l’élaboration, la mise en œuvre, l’évaluation et la révision de ce projet. La loi renvoie à un décret le soin de définir notamment la composition des conférences, qui a été fixée par le décret n° 2010-347 du 31 mars 2010 relatif à la composition et au mode de fonctionnement des conférences de territoire (cf. l’encadré ci-après).
La composition de la conférence de territoire
● Le collège des représentants des établissements de santé comprend au plus dix membres dont :
– au plus cinq représentants des personnes morales gestionnaires de ces établissements, désignés sur proposition des fédérations qui représentent les hôpitaux publics, les établissements privés d’intérêt collectif et les cliniques en proportion du volume de soins qu’ils dispensent dans le territoire ;
– au plus cinq présidents de commission médicale ou de conférence médicale d’établissement, désignés dans les mêmes conditions.
● Le collège des représentants des services et établissements sociaux et médico-sociaux comprend au plus huit membres, répartis également entre ceux qui œuvrent en faveur des personnes âgées et ceux qui œuvrent en faveur des personnes handicapées, et désignés sur proposition des fédérations qui les représentent.
● Le collège des représentants des organismes œuvrant dans les domaines de la promotion de la santé et de la prévention ou en faveur de l’environnement et de la lutte contre la précarité comprend au plus trois membres, désignés par le directeur général de l’ARS à l’issue d’un appel à candidatures qu’il organise.
● Le collège des représentants des professionnels de santé libéraux comprend au plus six membres désignés par la fédération des unions régionales des professionnels de santé libéraux, dont au plus trois médecins et au plus trois représentants des autres professionnels de santé, et un représentant des internes en médecine de la ou des subdivisions situées sur le territoire de la conférence.
● Un représentant au plus des établissements de soins à domicile est désigné par le directeur général de l’ARS, sur proposition de l’organisation regroupant le nombre le plus important de ces établissements.
● Un représentant au plus des services de santé au travail est désigné sur proposition du directeur régional des entreprises, de la concurrence, de la consommation, du travail et de l’emploi.
● Le collège des représentants des usagers comprend au plus huit membres, désignés sur proposition des associations les représentant, dont :
– au plus cinq représentants des associations agréées, désignés à l’issue d’un appel à candidatures ;
– au plus trois représentants des associations des personnes handicapées ou des associations de retraités et personnes âgées, sur proposition des conseils départementaux des personnes handicapées et des comités départementaux des retraités et personnes âgées.
● Le collège des représentants des collectivités territoriales et de leurs groupements comprend au plus sept membres, désignés sur proposition des associations les représentant, dont :
– au plus, un conseiller régional ;
– au plus deux représentants des groupements de communes ;
– au plus deux représentants des communes désignés par l’Association des maires de France ;
– au plus deux représentants de conseils généraux.
● Un représentant de l’ordre des médecins est désigné par le président du conseil régional de l’ordre.
● Le collège des personnalités qualifiées compte au moins deux membres.
Source : article D. 1434-2 du code de la santé publique
Vos rapporteurs estiment que les conférences de territoire peuvent constituer d’utiles lieux de démocratie sanitaire, à condition que leurs membres soient actifs. À cet égard, on peut regretter que, comme la secrétaire générale des affaires sociales le leur a indiqué, l’Association des maires de France tarde à désigner ses représentants au sein de ces conférences.
6. Les modalités et moyens d’intervention des agences régionales de santé
a) La veille, la sécurité et les polices sanitaires
L’article 118 a établi, aux articles L. 1435-1 et L. 1435-2 du code de la santé publique, un partage de compétences entre les ARS et les préfets de département, de région et de zone de défense, en matière de veille, de sécurité et de police sanitaires. L’agence est chargée d’assurer la veille sanitaire, d’alerter les préfets et les élus en cas de risque sanitaire, de faire procéder par ses agents à des inspections et des contrôles et de participer à la rédaction des risques « notamment environnementaux et sociaux » d’atteinte à la santé. Il est prévu qu’en cas de crise, elle doit placer ses moyens sous l’autorité du préfet compétent.
Le décret n° 2010-338 du 31 mars 2010 relatif aux relations entre les représentants de l’État dans le département, dans la zone de défense et dans la région et l’ARS a fixé les conditions d’application de ces dispositions.
De plus, pour pallier la pénurie de médecins et de pharmaciens inspecteurs de santé publique, l’article L. 1435-7 du même code prévoit la possibilité pour le directeur général de l’ARS de désigner, parmi les personnels de l’agence, des inspecteurs et des contrôleurs habilités à effectuer des visites de contrôle sanitaire en lieu et place de ces praticiens, dès lors qu’ils respecteraient des « conditions d’aptitude technique et juridique » définies par décret en Conseil d’État.
Le décret n° 2011-70 du 19 janvier 2011 fixant les conditions de désignation des inspecteurs et contrôleurs des ARS a précisé les qualifications requises de ces agents, et prévu qu’ils n’exercent leurs missions que sous l’autorité d’un inspecteur, d’un pharmacien inspecteur de santé publique, d’un médecin inspecteur de santé publique, d’un inspecteur de l’action sanitaire et sociale, d’un ingénieur du génie sanitaire ou d’un ingénieur d’études sanitaires.
b) La contractualisation avec les « offreurs de services de santé »
En plus des contrats pluriannuels d’objectifs et de moyens (CPOM) que l’ARS conclut avec les établissements de santé et les structures médico-sociales, l’article 118 a doté l’agence de deux nouveaux outils contractuels :
– l’article L. 1435-3 du code de la santé publique lui permet de proposer des contrats pluriannuels aux réseaux, centres, pôles et maisons de santé ; le versement d’aides financières à ces structures est d’ailleurs subordonné à la conclusion d’un tel contrat, ce qui doit faciliter le pilotage de l’offre de soins par l’agence et l’évaluation des services qu’elle subventionne, tout en offrant à son co-contractant une visibilité pluriannuelle sur les aides qui lui sont accordées ;
– selon l’article L. 1435-4 du même code, l’ARS peut aussi proposer aux professionnels de santé conventionnés, aux centres de santé, aux pôles de santé, aux établissements de santé, aux établissements d’hébergement pour personnes âgées et dépendantes, aux maisons de santé, aux services médico-sociaux, ainsi qu’aux réseaux de santé de son ressort, d’adhérer à des « contrats ayant pour objet d’améliorer la qualité et la coordination des soins ». La contrepartie financière de ces contrats peut être liée à l’attente d’objectifs, à l’image du mécanisme de rémunération à la performance établi par l’assurance maladie avec le contrat d’amélioration des pratiques individuelles (CAPI).
L’article L. 1435-3 renvoie à un décret le soin de définir les conditions dans lesquelles l’ARS peut conclure des contrats pluriannuels avec les réseaux, centres, pôles et maisons de santé. Le décret n° 2010-1170 du 4 octobre 2010 a fixé à cinq ans au plus la durée de ces contrats et précisé qu’ils déterminent :
– les principales orientations du projet de santé de la structure concernée, qui doivent être conformes à ceux du projet régional de santé ;
– les conditions d’organisation et de fonctionnement de la structure ainsi que ses engagements en matière de coordination des soins ;
– des engagements en matière d’accès aux soins, de continuité des soins et de service rendu au patient ;
– des engagements en vue d’améliorer la qualité et la sécurité des soins ;
– des engagements portant sur l’efficience de la structure ;
– des engagements sur le développement des systèmes d’information et la transmission des données.
Par ailleurs, l’article L. 1435-4 dispose que les contrats ayant pour objet d’améliorer la qualité et la coordination des soins doivent être conformes à un contrat-type national élaboré par l’UNCAM et les représentants de praticiens libéraux ou, à défaut de contrat-type national, à un contrat-type régional établi par l’ARS et réputé approuvé quarante-cinq jours après sa transmission à l’UNCAM, aux représentants de praticiens libéraux et aux ministres de tutelle de l’agence. Or, à ce jour, les partenaires conventionnels n’ont pas établi de contrat-type national et aucune ARS n’a transmis de contrat-type régional à ses ministres de tutelle.
Vos rapporteurs souhaitent que ces outils contractuels d’aménagement de l’offre de soins puissent être rapidement mis en œuvre.
c) L’accès aux données de santé
L’article 118 a prévu, à l’article L. 1435-6 du code de la santé publique, que l’ARS a accès « aux données nécessaires à l’exercice de ses missions » contenues dans les systèmes d’information des établissements de santé, des structures médico-sociales, des caisses d’assurance maladie et de la Caisse nationale de solidarité pour l’autonomie (CNSA).
En effet, pour établir leurs programmes d’actions sur une connaissance précise du système de santé, les ARS ont besoin de données relatives aux soins reçus par les patients et à l’activité des professionnels et établissements de santé. Or, seule l’assurance maladie possède ces données, qu’elle recueille à l’occasion de la liquidation de ses prestations et inscrit dans le système national d’information interrégimes de l’assurance maladie (SNIIRAM).
Il est précisé que l’accès des ARS à ces données doit être « assuré dans des conditions garantissant l’anonymat » des assurés, et que même leurs agents ayant la qualité de médecin « n’ont accès aux données à caractère personnel que si elles sont strictement nécessaires à l’accomplissement de leurs missions ».
Il ressort des travaux de vos rapporteurs que plusieurs ARS ont encore des difficultés à obtenir les informations du SNIIRAM dont elles ont besoin. Ainsi, le directeur général de l’ARS de la région Centre, M. Jacques Laisné leur a indiqué que les données du SNIIRAM que l’assurance maladie transmet à son agence n’étaient pas assez précises pour être exploitables.
Devant vos rapporteurs, la secrétaire générale des ministères chargés des affaires sociales a d’ailleurs fait un état des lieux contrasté de la coopération entre les ARS et les services informatiques de l’assurance maladie : si, dans certaines régions, les agences et les caisses ont trouvé un accord, d’autres caisses primaires d’assurance maladie attendraient des instructions de leur caisse nationale. Toutefois, ces difficultés devraient être réglées au premier trimestre de l’année 2011, lorsque le Conseil national de pilotage aura validé des règles qu’établissent conjointement les services de l’État et des caisses. Le directeur général de la CNAMTS a d’ailleurs indiqué à vos rapporteurs que des modifications techniques avaient été apportées au SNIIRAM afin de rendre possible, dans des conditions respectant la règle d’anonymat prévue par la loi, l’extraction d’informations reconstituant le parcours de soins des patients en croisant ses données relatives aux assurés et celles concernant les praticiens.
Vos rapporteurs souhaitent que les ARS disposent dans les meilleurs délais de toutes les données nécessaires à une connaissance précise de l’état du système de santé, dans le respect de leur caractère privé.
7. L’installation effective des agences
a) Une phase de préfiguration courte, mais unanimement jugée utile
L’article 130 de la loi a prévu la nomination, dans chaque région, d’un « responsable préfigurateur » de l’ARS, chargé de « préparer la mise en place de l’agence », en élaborant notamment le projet d’organisation des services, et en négociant avec les autorités de tutelle de l’agence le premier contrat pluriannuel d’objectifs et de moyens (CPOM) de l’ARS.
Il ressort des travaux de vos rapporteurs que la phase de préfiguration des ARS, qui a duré six mois avant la création des agences le 1er avril 2010, a été jugée utile par l’ensemble des acteurs. Notamment, Mme Cécile Courrèges, directrice générale de l’ARS de Bourgogne, et M. Jacques Laisné, directeur général de l’ARS de la région Centre, ont estimé que cette procédure avait rendu la mise en place des ARS plus simple, par exemple, que celle des anciennes ARH ou des directions interministérielles déconcentrées des services de l’État.
Toutefois, selon M. Claude Evin, directeur général de l’ARS d’Île de France, cette étape aurait pu être encore plus efficace si les préfigurateurs avaient pu constituer leurs équipes de direction plus tôt dans la phase de préfiguration que cela n’a été le cas. M. François-Emmanuel Blanc, directeur général de l’ARS de Poitou-Charentes, a d’ailleurs estimé que la préfiguration des agences aurait été rendue plus facile si les préfigurateurs avaient eu autorité sur les divers organismes appelés à être transférés aux ARS.
À l’issue de cette procédure, un décret du 1er avril 2010 a procédé à la nomination des premiers directeurs généraux d’ARS.
b) Une montée en charge très progressive
Tous les acteurs rencontrés par vos rapporteurs s’accordent à souligner l’ampleur des réorganisations administratives nécessaires à la mise en place des ARS : là est l’inconvénient d’une réforme ambitieuse. Par conséquent, la montée en puissance des ARS n’est pas encore achevée à ce jour, et la direction générale des agences est souvent accaparée par des tâches d’organisation interne, au détriment d’un travail de fond sur sa politique de santé.
En effet, si les organigrammes des agences sont désormais élaborés, les territoires de santé définis, les conférences régionales de la santé et de l’autonomie installées et les conférences de territoire mises en place, Mme Emmanuelle Wargon, secrétaire générale des ministères chargés des affaires sociales, a indiqué à vos rapporteurs que les projets régionaux de santé ne devraient pas être complets avant la fin de l’année 2011. Les plans stratégiques régionaux de santé devraient en effet être publiés en avril 2011, les schémas sectoriels au mois de septembre 2011 et leurs programmes de mise en œuvre en décembre 2011. Ainsi, il se sera écoulé un délai de près de deux ans et demi entre le vote de la loi HPST et l’élaboration complète des instruments de planification régionale de la politique de santé qu’elle a créés.
Or, ce caractère très progressif de la montée en charge des ARS a pu nuire à la continuité de la mise en œuvre des politiques de santé.
Ainsi, par exemple, les représentants des médecins libéraux regrettent-ils que les dispositions du code de la sécurité sociale relatives aux contrats de bonne pratique et aux contrats de santé publique aient été supprimées, par coordination avec l’adoption de celles qui permettent aux ARS de proposer aux praticiens des « contrats ayant pour objet d’améliorer la qualité et la coordination des soins », ces contrats devant se substituer aux premiers. Toutefois, les ARS n’ont pas commencé à passer de tels contrats, alors que la base légale des anciens contrats est désormais supprimée, ce qui interdit aux caisses d’assurance maladie d’en conclure de nouveaux.
De même, le directeur général de la CNAMTS a indiqué aux rapporteurs que la mise en place des ARS avait interrompu la mise en œuvre de certains dispositifs de gestion du risque. Il a cité en exemple la procédure de mise sous entente préalable applicable aux établissements de santé dont le taux de recours à la chirurgie ambulatoire est insuffisant.
Pour vos rapporteurs, il importe que les ARS puissent se consacrer rapidement au travail de fond sur l’aménagement de l’offre de soins dans leur territoire.
B. LA RÉFORME DU PILOTAGE NATIONAL DU SYSTÈME DE SANTÉ
De façon cohérente avec la création des ARS, la loi HPST a réorganisé le pilotage national du système de santé dans le double but de :
– doter les ARS d’un correspondant national unique, afin de leur éviter un pilotage en double commande par l’État et l’assurance maladie ;
– laisser aux ARS suffisamment d’autonomie et de marges de manœuvre pour que leur politique soit adaptée aux spécificités et aux besoins régionaux.
À ces fins, les articles 117 et 118 ont unifié la gouvernance du système de santé au niveau national et organisé la tutelle des agences de façon à leur laisser un certain degré d’autonomie et de responsabilité.
1. La loi a réformé le pilotage national du système de santé de façon à doter les agences régionales de santé d’un correspondant national unique et d’une certaine autonomie
a) La loi prévoit des mécanismes de coordination du pilotage national du système de santé
Les articles 117 et 118 ont prévu deux mécanismes visant à assurer la cohérence des orientations données aux ARS :
– la mise en place d’un Conseil national de pilotage des ARS, instance de coordination ad hoc entre les différents services centraux et les caisses nationales, qui exercent des missions dans le champ de compétences des agences ;
– la conclusion entre l’État et l’assurance maladie d’un contrat d’objectifs de gestion du risque, garantissant la cohérence des actions menées par les ARS et les caisses dans ce domaine de compétences partagées.
● Le Conseil national de pilotage des agences régionales de santé
Les dispositions de l’article 118 codifiées aux articles L. 1433-1 à L. 1433-3 du code de la santé publique ont institué un Conseil national de pilotage des ARS qui réunit l’ensemble des administrations exerçant au niveau national des missions dans des domaines relevant, à l’échelon régional, du périmètre de compétences des ARS. Ainsi, l’article L. 1433-1 prévoit que ce conseil réunit des représentants de l’État et de ses établissements publics, dont la Caisse nationale de solidarité pour l’autonomie (CNSA), ainsi que des représentants des organismes nationaux d’assurance maladie membres de l’Union nationale des caisses d’assurance maladie (UNCAM), ainsi que les ministres chargés du budget et de la sécurité sociale, sous la présidence des ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées.
Les missions du Conseil national de pilotage sont les suivantes :
– donner aux ARS des directives pour la mise en œuvre de la politique nationale de santé sur le territoire ;
– veiller à la cohérence des politiques qu’elles sont chargées de mettre en œuvre et valider leurs objectifs ;
– conduire l’animation du réseau des agences ;
– évaluer périodiquement les résultats de l’action des agences et de leurs directeurs généraux.
Surtout, l’article L. 1433-1 dispose que le conseil « valide » toutes les instructions qui sont données aux agences. Il est ainsi le donneur d’ordres unique des ARS, ce qui tend à éviter un pilotage des agences en double commande entre l’État et l’assurance maladie.
● Le contrat d’objectifs pluriannuels de gestion du risque conclu entre l’État et l’Union nationale des caisses d’assurance maladie
L’article 117, dont les dispositions sont codifiées à l’article L 182-2-1-1 du code de la sécurité sociale, a prévu la conclusion entre l’État et l’assurance maladie d’un contrat d’objectifs pluriannuels de gestion du risque qui définit les actions de gestion du risque mises en œuvre par chacun des signataires.
Les programmes nationaux de gestion du risque doivent être conformes aux objectifs de ce contrat, conclu pour quatre ans au moins et révisé, le cas échéant, en fonction des lois de financement de la sécurité sociale.
Ce contrat doit assurer une certaine cohérence entre les actions de gestion du risque menées par les ARS et par les caisses d’assurance maladie. En effet, si l’article 118 a établi, à l’article L. 1431-2 du code de la santé publique, la compétence des ARS en matière de gestion du risque, cette compétence n’est pas exclusive, dans la mesure où les programmes de gestion du risque restent pour la plupart élaborés dans le cadre conventionnel par les caisses d’assurance maladie et mis en œuvre par les organismes locaux d’assurance maladie.
Ainsi, dans les domaines de compétences propres des ARS comme dans ceux où elles doivent articuler leur action avec celle des caisses, la loi a prévu des mécanismes de coordination entre l’État et l’assurance maladie.
b) La loi confère aux agences une certaine autonomie dans la définition et la mise en œuvre des politiques de santé
Afin que les politiques de santé soient adaptées aux spécificités régionales, l’article 118 a doté les ARS de marges de manœuvre à la fois organisationnelles et financières dans la définition et la conduite de ces politiques :
– en organisant l’exercice de la tutelle des agences dans un cadre négocié, formalisé par des contrats pluriannuels d’objectifs et de moyens (CPOM) ;
– en rendant fongibles certains crédits délégués aux ARS.
● Le contrat pluriannuel d’objectifs et de moyens
Les dispositions de l’article 118 codifiées à l’article L. 1433-2 du code de la santé publique chargent les ministres de tutelle des ARS de signer avec le directeur général de chaque agence un contrat pluriannuel d’objectifs et de moyens, conclu pour quatre ans et révisable chaque année.
Le recours aux contrats pluriannuels confère une certaine souplesse à l’exercice de la tutelle des ARS, en l’inscrivant dans une logique d’autonomie, d’évaluation et de responsabilisation des agences et de leurs directeurs généraux.
● Les mécanismes de fongibilité des crédits délégués
La plupart des crédits délégués aux ARS ou finançant des politiques qui entrent dans leur périmètre de compétences sont arrêtés au niveau national et « fléchés » vers un secteur spécifique du champ de la santé. Tel est notamment le cas des dépenses d’assurance maladie, réparties en sous-objectifs sectoriels au sein de l’ONDAM, et des dépenses de santé de l’État, dont la loi de finances précise à quelle mission budgétaire elles sont affectées.
Cette organisation des financements « en tuyaux d’orgue » risquait de limiter la portée du décloisonnement institutionnel opéré à l’échelon régional par la création des ARS
Toutefois, de façon cohérente avec le décloisonnement du pilotage régional du système de santé permis par la création des ARS, l’article 118 a prévu deux mécanismes de fongibilité des crédits visant à pallier cette organisation financière « en tuyaux d’orgue ». Il a ainsi notamment permis aux ARS d’abonder les fonds destinés à la prévention et au secteur médico-social par des crédits affectés aux activités de soins, mais pas l’inverse.
2. Le nouveau pilotage national des agences régionales de santé a été mis en place, mais les pratiques méritent d’évoluer pour que les agences disposent de l’autonomie et des marges de manœuvre nécessaires
La réorganisation du pilotage national du système de santé a été mise en œuvre rapidement après l’entrée en vigueur de la loi, mais les responsables locaux estiment que les ARS ne disposent pas encore de l’autonomie suffisante dans la définition et la conduite de leurs politiques.
a) Les dispositions de la loi relatives au pilotage national des agences ont été mises en application
● Le Conseil national de pilotage national des ARS
Le décret n° 2010-786 du 8 juillet 2010 relatif au pilotage national des ARS a précisé la composition (cf. tableau ci-après) et les modalités de fonctionnement du Conseil national de pilotage des ARS.
Composition du Conseil national de pilotage des ARS
Le Conseil national de pilotage des ARS est présidé par les ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées. Les ministres du budget et de la sécurité sociale en sont membres. Il comprend en outre :
– le secrétaire général des ministères chargés des affaires sociales et le secrétaire général adjoint ;
– le directeur de la sécurité sociale ;
– le directeur général de la santé et son adjoint ;
– le directeur général de l’offre de soins ;
– le directeur général de la cohésion sociale ;
– le directeur de la recherche, des études, de l’évaluation et des statistiques ;
– le directeur des affaires financières, juridiques et des services ;
– le directeur des ressources humaines ;
– le directeur du budget ;
– le chef de l’inspection générale des affaires sociales ;
– le directeur général de la Caisse nationale de l’assurance maladie des travailleurs salariés ;
– le directeur général de la Caisse nationale du régime social des indépendants ;
– le directeur général de la Caisse centrale de la mutualité sociale agricole ;
– le directeur de la Caisse nationale de solidarité pour l’autonomie.
Source : article D. 1433-1 du code de la santé publique
Ce décret prévoit la possibilité pour les ministres de se faire représenter, mais pas pour les directeurs d’administrations centrales. Aussi, comme l’a souligné devant vos rapporteurs Mme Annie Podeur, directrice générale de l’offre de soins, le conseil est constitué de responsables administratifs de haut niveau.
Ce décret a aussi précisé que les travaux du conseil sont préparés par un « comité permanent » présidé par le secrétaire général des ministères chargés des affaires sociales, qui réunit périodiquement les directeurs généraux des ARS. L’actuelle secrétaire générale, Mme Emmanuelle Wargon, a jugé devant vos rapporteurs que ces réunions permettaient aux directeurs généraux d’ARS de se forger une culture commune, au-delà de la diversité de leurs parcours professionnels antérieurs.
Il ressort des travaux de vos rapporteurs que la plupart des acteurs jugent que l’institution du Conseil national de pilotage des ARS a permis d’éviter aux agences d’être pilotées en double commande par l’État et l’assurance maladie, ce qui simplifie leur fonctionnement. Plus encore, selon Mme Emmanuelle Wargon, ces réunions permettent d’organiser une concertation des directeurs généraux en amont de l’élaboration des directives qui leur sont adressées, comme tel a été le cas, par exemple, pour la directive de 2010 relative à la permanence des soins.
Toutefois, il apparaît également que dans les premiers mois suivant le vote de la loi, le secrétariat général des ministères chargés des affaires sociales avait choisi de réunir les préfigurateurs et les directeurs généraux fréquemment, une fois toutes les trois semaines pour trois jours. Mme Emmanuelle Wargon, a indiqué aux rapporteurs que, depuis sa nomination au secrétariat général le 22 juillet 2010, elle a réduit la fréquence de ces réunions, qui ne retiennent plus qu’une fois par mois les directeurs généraux à Paris, et ce pour 24 heures, ce que la plupart des intéressés interrogés par vos rapporteurs jugent suffisant.
● Le contrat d’objectifs pluriannuels de gestion du risque
L’article 117 n’appelait aucun texte d’application et le contrat d’objectifs pluriannuels de gestion du risque qu’il charge d’État et l’UNCAM de conclure est en cours de négociation. Or, l’article 118 a prévu que le programme pluriannuel régional de gestion du risque établi par chaque ARS intègre les actions de gestion du risque définies par ce contrat. Aussi, pour permettre aux agences d’élaborer ces programmes sans attendre la conclusion de ce contrat, l’instruction CNP 2010-150 du 9 juillet 2010 du Conseil national de pilotage des ARS a défini les priorités nationales de gestion du risque pour l’année 2010.
● Les contrats pluriannuels d’objectifs et de moyens des ARS
Les dispositions de la loi relatives aux contrats pluriannuels d’objectifs et de moyens (CPOM) des ARS n’appelaient pas de disposition réglementaire d’application.
Néanmoins, alors que la loi a prévu que ce sont les ministres de tutelle des ARS – et non le Conseil national de pilotage – qui signent les contrats des agences, le décret précité du 8 juillet 2010 relatif au pilotage national des ARS a prévu que le conseil intervienne à trois titres dans l’élaboration et le suivi de ce contrat :
– il « examine » le contrat ainsi que ses avenants « avant sa signature » ;
– il « en suit l’exécution » et « évalue le résultat de l’action des agences » ;
– il « approuve les objectifs assignés à chaque agence » dans son contrat.
Selon les informations fournies à vos rapporteurs par la secrétaire générale des ministères chargés des affaires sociales, les contrats pluriannuels d’objectifs et de moyens des ARS sont en cours de négociation. Ils intègrent une trentaine d’indicateurs de résultat, parmi lesquels certains correspondent à des priorités nationales de santé, et d’autres à des priorités spécifiques à chaque région.
● Les mécanismes de responsabilisation des agents de direction des agences
Mme Emmanuelle Wargon a indiqué à vos rapporteurs que, dès 2010, une part de la rémunération des directeurs généraux d’ARS serait variable et fixée en fonction de l’atteinte d’objectifs concernant, d’une part, le résultat de l’action de l’ARS concernée et, d’autre part, la gestion interne de l’agence.
L’évaluation des résultats de l’action des directeurs généraux sera ainsi effectuée par le Conseil national de pilotage au regard d’une lettre de mission qui sera envoyée tous les ans aux directeurs généraux à partir de l’année 2011.
Dès 2009, les préfigurateurs des ARS avaient reçu une lettre de mission comportant des objectifs détaillés.
b) La pratique de la nouvelle gouvernance du système de santé mérite d’évoluer afin de laisser davantage d’autonomie aux agences
Lors des travaux de vos rapporteurs, une large part des directeurs généraux d’ARS ont plaidé en faveur d’une plus grande autonomie des agences dans la conduite des politiques de santé. Selon eux, l’action des ARS gagnerait en efficacité si les administrations centrales jouaient le jeu de l’autonomie conférée par la loi aux ARS et si les agences disposaient de marges de manœuvre financières supplémentaires.
● Les relations entre les agences et les administrations centrales
Plusieurs directeurs généraux d’ARS ont estimé devant vos rapporteurs que les administrations centrales de l’État ainsi que les caisses nationales d’assurance maladie n’avaient pas encore tiré toutes les conséquences de la création des ARS.
À titre d’exemple, M. Jacques Laisné, directeur général de l’ARS de la région Centre, a indiqué aux rapporteurs que les directeurs généraux des ARS devaient soumettre leurs projets de budgets aux administrations centrales avant même de les présenter au conseil de surveillance de leur agence. Selon lui, les mêmes administrations avaient déjà mis du temps à adapter leurs pratiques au statut d’autonomie des agences sanitaires lors de leur création.
Pour vos rapporteurs, la conduite des politiques de santé ne pourra pas être véritablement adaptée aux réalités régionales si les pratiques administratives ne permettent pas aux ARS d’agit avec toute l’autonomie que la loi leur a conférée. L’exercice de la tutelle des ARS doit reposer principalement sur des mécanismes d’évaluation de leur action au regard d’objectifs, ainsi que de responsabilisation des équipes dirigeantes.
● Les marges de manœuvre financières des agences
Les directeurs généraux d’ARS rencontrés par vos rapporteurs s’accordent à souligner la faiblesse des marges de manœuvre financières dont ils disposent.
En effet, les dotations de financement des missions d’intérêt général et d’aides à la contractualisation sont appelées à faire l’objet de mises en réserves, voire de gel, afin d’assurer le respect de l’ONDAM, ce qui privera les ARS d’une part des marges de manœuvres dont disposaient les anciennes ARH.
De plus, M. Claude Evin, directeur général de l’ARS d’Ile-de-France, a estimé devant vos rapporteurs que les conditions de mise en œuvre des procédures de fongibilité des crédits prévues par la loi étaient trop compliquées pour offrir une réelle souplesse de gestion aux ARS. Selon lui, les expérimentations de nouveaux modes de rémunération, dans les conditions prévues par la loi de financement de la sécurité sociale pour 2009, offrent des pistes de réflexion intéressantes, mais le nombre des expérimentations concernées est trop faible pour en faire un véritable outil d’aménagement de l’offre de soins à la main de l’ARS. Selon lui, une réflexion est nécessaire sur le mode de rémunération des praticiens libéraux, qui pourrait comprendre une part forfaitaire gérée par l’ARS.
Il est à noter que l’article 88 de la loi de financement de la sécurité sociale pour 2011 a établi un mécanisme de fongibilité entre les crédits du Fonds de modernisation des établissements de santé publics et privés (FMESPP) et ceux du Fonds d’intervention pour la qualité et la coordination des soins (FIQCS), et en a délégué la gestion aux ARS. Ainsi, ces sommes doivent constituer un commencement de fonds régional d’intervention à la main de l’ARS.
C. LA RÉFORME DE LA REPRÉSENTATION RÉGIONALE DES PROFESSIONNELS DE SANTÉ LIBÉRAUX
L’article 123 a réorganisé la représentation à l’échelon régional des professionnels de santé exerçant à titre libéral.
1. Avec la création des unions régionales des professionnels de santé, la loi a réorganisé la représentation des praticiens libéraux
La loi a réformé la représentation des professionnels de santé libéraux tant au niveau régional, en créant les unions régionales des professionnels de santé (URPS), qu’au niveau national, en modifiant les règles de représentativité syndicale afin de tenir compte des résultats des élections régionales.
a) Les unions régionales des professionnels de santé libéraux
Alors qu’avant la loi HPST, seuls les médecins disposaient d’une représentation institutionnelle à l’échelon régional avec les unions régionales des médecins libéraux (URML), l’article 123 a institué dans chaque région :
– une union régionale des professionnels de santé (URPS) qui rassemble pour chaque profession de santé les représentants des praticiens exerçant à titre libéral, à l’image des anciennes URML ;
– une fédération régionale des professionnels de santé libéraux, qui regroupe l’ensemble des URPS d’une même région.
Les professions concernées sont celles de médecin, de chirurgien-dentiste, de pharmacien, d’infirmier, de biologiste, de sage-femme, de pédicure-podologue, orthophoniste et d’orthoptiste.
Dans sa rédaction issue de l’article 123, l’article L. 4031-2 du code de la santé publique prévoit que, sauf exception motivée par un trop faible effectif de praticiens, les membres des URPS sont élus au scrutin proportionnel par les praticiens conventionnés sur des listes présentées par des organisations syndicales.
Alors que les anciennes URML comprenaient deux collèges – l’un pour les médecins généralistes, l’autre pour les spécialistes –, les électeurs des URPS représentant les médecins qui les ont remplacés sont répartis en trois collèges qui regroupent :
– les médecins généralistes ;
– les chirurgiens, anesthésistes et obstétriciens ;
– les autres spécialistes.
Aux termes de l’article L. 4031-3 du code de la santé publique, les URPS ont pour mission de contribuer « à l’organisation et à l’évolution de l’offre de santé au niveau régional », en lien avec les ARS, avec lesquelles il est prévu qu’elles puissent passer des contrats pour « assurer des missions particulières impliquant les professionnels de santé libéraux dans les domaines de compétence de l’agence ».
Enfin, le financement des URPS est assuré par une contribution versée à titre obligatoire par les praticiens conventionnés, et assise sur leur revenu.
b) La réforme des critères de représentativité au niveau national des syndicats de professionnels de santé libéraux
Dès lors que l’audience électorale n’est pas le principal critère de représentativité pris en compte pour apprécier la représentativité des syndicats au niveau national pour négocier les conventions organisant les rapports de la profession concernée avec l’assurance maladie, des situations de conflit de légitimité peuvent advenir, dans lesquelles un syndicat ayant recueilli une large part des voix lors des élections régionales ne serait pas reconnu représentatif au niveau national. Pour éviter ces situations, l’article 123 a :
– subordonné la possibilité pour un ou plusieurs syndicats de former opposition à l’encontre d’une convention à la condition qu’ils aient réuni la majorité absolue des suffrages lors des élections aux URPS ;
– soumis la validité des conventions professionnelles précitées à la signature d’un ou plusieurs syndicats représentatifs ayant recueilli au moins 30 % des suffrages exprimés au niveau national lors des élections aux URPS.
Dans sa rédaction issue de l’article 123, le I de l’article L. 162-14-1-2 précise que, dans le cas la convention médicale, les organisations syndicales représentatives doivent avoir obtenu 30 % des voix « dans chacun des trois collèges » électoraux.
2. Les unions régionales des professionnels de santé ont pu être mises en place à l’automne 2010
a) La quasi-totalité des textes réglementaires nécessaires à la mise en place des unions régionales a été publiée
La mise en application de l’article 123 nécessitait la publication de neuf décrets d’application, dont sept décrets en Conseil d’État.
Seul n’a pas été publié à ce jour le décret auquel l’article L. 4031-4 du code de la santé publique renvoie le soin de fixer le taux de la contribution mise à la charge des professionnels de santé pour financer les URPS. Toutes les autres mesures d’application de l’article 123 ont été publiées.
Ainsi, le décret n° 2010-585 du 2 juin 2010 relatif aux URPS a établi les statuts-types des unions et de leurs fédérations, et précisé leurs modalités d’organisation et de fonctionnement. À ce titre, il a notamment :
– précisé la définition des compétences des URPS ;
– fixé à cinq ans la durée du mandat des membres des unions ;
– fixé le seuil démographique en deçà duquel les membres des URPS ne sont pas élus, mais désignés, à 20 000 professionnels au niveau national. Ainsi, les représentants des médecins, chirurgiens-dentistes, pharmaciens, infirmiers et masseurs-kinésithérapeutes sont élus, tandis que les représentants des sages-femmes, pédicures-podologues, orthophonistes, orthoptistes et biologistes sont désignés par leurs organisations syndicales représentatives.
De plus, cinq arrêtés en date du 2 juin 2010 ont précisé :
– le volume d’activité en deçà duquel les chirurgiens, anesthésistes et obstétriciens relèvent du collège des autres spécialistes (cinquante actes par an) ;
– la répartition des sièges entre les trois collèges des URPS des médecins ;
– le régime indemnitaire des membres des URPS ;
– la liste des professions qui élisent leurs représentants ;
– la date des élections, fixée au 29 septembre 2010 pour les médecins et au 16 décembre 2010 pour les autres professions qui élisent leurs représentants.
On signalera aussi que le décret n° 2010-572 du 28 mai 2010 a précisé les conditions de reconnaissance de la représentativité des organisations syndicales habilitées à participer aux négociations conventionnelles. Il a prévu que les syndicats doivent avoir recueilli plus de 10 % des suffrages exprimés au niveau national lors des élections aux URPS pour être reconnus représentatifs. Ce seuil s’apprécie à partir des résultats du seul collège des généralistes pour les syndicats de médecins généralistes, et à partir des résultats des deux autres collèges s’agissant des syndicats de spécialistes.
b) L’organisation des élections
Devant vos rapporteurs, les représentants des médecins libéraux ont relevé des dysfonctionnements dans l’organisation des élections du 29 septembre 2010, dysfonctionnements qui ont conduit les juridictions compétentes à annuler les élections en Bretagne et en Aquitaine pour les trois collèges, et en Provence-Alpes-Côte d’Azur pour le collège des chirurgiens, anesthésistes et obstétriciens.
En outre, M. Michel Chassang a regretté, au nom de la Confédération des syndicats médicaux français (CSMF), que les URPS aient été installées trop tard pour participer à la première phase de l’élaboration des projets régionaux de santé par les ARS.
Enfin, M. Claude Leicher a estimé, au nom de MG-France, que les décrets d’application n’avaient pas tiré toutes les conséquences de la distinction des trois collèges dans le corps médical et souhaitent que chaque collège dispose de son propre bureau. Selon lui, une telle organisation permettrait aux URPS de mieux prendre en compte les spécificités de chaque collège.
D. LA PROCÉDURE D’APPEL À PROJET DANS LE SECTEUR MÉDICO-SOCIAL : UNE RÉVOLUTION COPERNICIENNE
On a vu plus haut que les principes de la planification sociale et médico-sociale avaient été redéfinis afin de tenir compte de la création des ARS. L’article 124 du titre III de la loi concerne également le secteur médico-social et contient un certain nombre de réformes très importantes pour le secteur, en particulier la refonte du système d’autorisation des établissements et services sociaux et médico-sociaux avec la mise en place des appels à projets.
Cette procédure d’appel à projets constitue une véritable rupture dans ce secteur puisque l’on passe d’une démarche ascendante dans laquelle les acteurs du terrain, détectant des besoins de population non satisfaits, se proposent d’y répondre et vont chercher des financements auprès des acteurs publics, à une démarche descendante, dans laquelle la puissance publique, ayant identifié les besoins des populations et ayant établi des schémas d’organisation, affiche ses priorités en matière de création d’équipements.
Cette « révolution copernicienne » a, légitimement, suscité de fortes inquiétudes au sein du secteur médico-social qui est très attentif à la mise en place de ce nouvel outil que constitue l’appel à projets. Il est bien sûr trop tôt pour dresser un quelconque bilan de cette nouvelle procédure puisque aucun appel à projet n’a encore abouti mais, tous les éléments du dispositif ayant été détaillés dans le décret n°2010-870 du 26 juillet 2010 puis dans la circulaire de la Direction générale de la cohésion sociale du 28 décembre 2010, il est possible de juger si les conditions d’une application juste, efficace et sereine sont, ou non, réunies.
1. Les commissions d’appel à projets
Conformément à l’article L. 313-1-1 du code de l'action sociale et des familles dans sa rédaction issue de la loi HPST, les projets de création, de transformation et d’extension d’établissements ou de services sociaux ou médico-sociaux sont autorisés par les autorités compétentes « après avis d’une commission de sélection d’appel à projet social ou médico-social qui associe des représentants des usagers ».
Le décret du 26 juillet 2010 est donc venu dans un premier temps préciser la composition de cette commission, qui varie en fonction du type d’établissement autorisé, ainsi que ses modalités de fonctionnement, respectivement aux articles R. 313-1 et R. 313-2 à R. 313-2-5 du code.
a) Une composition adaptée à chaque autorité compétente
La commission de sélection est placée auprès de chaque autorité compétente pour délivrer l’autorisation. En cas de compétence conjointe, elle est placée auprès de l’autorité qui a engagé la procédure. La composition de la commission varie avec l’autorité compétente (conseil général, agence régionale de santé, État…) mais un certain nombre de principes communs ont été retenus.
Chaque commission est composée de membres avec voix délibérative et de membres avec voix consultative. Les membres avec voix délibérative sont les représentants de l’autorité administrative (4 à 6 membres) et les représentants des usagers (4 à 6 membres également). Les membres avec voix consultative sont les gestionnaires d’établissements du secteur (2 membres), les personnalités qualifiées (2 membres), des usagers « experts » (1 à 2 membres) et les personnels techniques (1 à 4 membres). Le président de la commission est le premier représentant de l’autorité compétente : président de conseil général, directeur général de l’agence régionale de santé, préfet du département…
Chaque commission est donc composée d’un noyau stable de membres désignés pour un mandat de trois ans, qui sont les représentants des usagers et les gestionnaires d’établissement, quel que le soit le domaine de l’appel à projet concerné. Est ainsi garantie une certaine vision transversale des projets. Les autres membres sont désignés pour chaque appel à projet.
La commission est également une commission « ouverte », c'est-à-dire qu’elle offre, conformément à la loi, une place privilégiée aux représentants des usagers. Elle comprend en effet à titre permanent :
– des membres à voix délibérative siégeant à parité entre, d’une part, des représentants de l’autorité compétente et, d’autre part, des représentants des usagers ;
– des membres à voix consultative, en particulier un représentant des usagers particulièrement expert dans le domaine de l’appel à projet considéré.
Au-delà de ces principes communs, la composition des commissions placées auprès de chaque autorité est détaillée dans les tableaux ci-après :
Composition des commissions de sélection d’appel à projet
(circulaire DGCS/5B/2010/434 du 28 décembre 2010)
Commission « PCG » – Aide sociale à l'enfance, personnes âgées, personnes handicapées, (14 à 18 membres) | ||||
Composition |
Modalités de désignation | |||
Instances représentatives |
Acte | |||
Voix délibérative |
Autorité (4 membres) |
Le président du conseil général (Président) + 3 représentants du département |
– |
Désignation |
Usagers (4 membres) |
1 représentant d’associations de retraités et de personnes âgées |
Sur proposition du CODERPA |
Désignation | |
1 représentant d’associations de personnes handicapées |
Sur proposition du CDCPH |
|||
1 représentant d’association du secteur de la protection de l’enfance |
– |
Appel à candidature | ||
1 représentant d’associations de personnes ou familles en difficultés sociales |
– |
|||
Voix consultative |
Gestionnaires (2 membres) |
2 représentants |
Unions, fédérations ou groupements représentatifs |
Désignation |
Personnalités qualifiées (2 membres) |
2 personnes |
– |
Désignation | |
Usagers « experts » |
1 à 2 représentants |
|||
Personnel technique |
1 à 4 personnes |
|||
Commission « ARS » – Personnes âgées, personnes handicapées, addictologie (14 à 18 membres) | ||||
Composition |
Modalités de désignation | |||
Instances représentatives |
Acte | |||
Voix délibérative |
Autorité (4 membres) |
Le directeur général de l’ARS (Président) + 3 représentants de l’ARS |
– |
Désignation |
Usagers (4 membres) |
1 ou 2 représentants d’associations de retraités et de personnes âgées |
Sur proposition de la CRSA |
Désignation | |
1 ou 2 représentants d’associations de personnes handicapées |
||||
1 représentant d’associations de personnes confrontées à des difficultés spécifiques |
||||
Voix consultative |
Gestionnaires (2 membres) |
2 représentants |
Unions, fédérations ou groupements représentatifs |
Désignation |
Personnalités qualifiées (2 membres) |
2 personnes |
– |
Désignation | |
Usagers « experts » |
1 à 2 représentants |
|||
Personnel technique |
1 à 4 personnes |
|||
Commission « État » – Cada, CHRS, majeurs sous tutelle, PJJ (14 à 18 membres) | ||||
Composition |
Modalités de désignation | |||
Instances représentatives |
Acte | |||
Voix délibérative |
Autorité (4 membres) |
Le préfet de département (Président) + 3 personnels des services de l’État |
– |
Désignation |
Usagers (4 membres) |
1 ou 2 représentants d’associations participant au PAHI |
– |
Appel à candidature | |
1 ou 2 représentants d’associations de la protection judiciaire des majeurs | ||||
1 ou 2 représentants d’associations ou personnalité œuvrant dans le secteur de la protection judiciaire de l’enfance |
– |
Désignation | ||
Voix consultative |
Gestionnaires (2 membres) |
2 représentants |
Unions, fédérations ou groupements représentatifs |
Désignation |
Personnalités qualifiées (2 membres) |
2 personnes |
– |
Désignation | |
Usagers « experts » |
1 à 2 représentants | |||
Personnel technique |
1 à 4 personnes | |||
Commission « PCG/ARS » Personnes âgées, personnes handicapées (18 à 22 membres) | ||||
Composition |
Modalités de désignation | |||
Instances représentatives |
Acte | |||
Voix délibérative |
Autorité (6 membres) |
Le président du conseil général et le directeur général de l’ARS (coprésidents) + 2 représentants du département + 2 représentants de l’ARS |
– |
Désignation |
Usagers (6 membres) |
3 représentants d’associations de retraités et de personnes âgées |
Sur proposition du CODERPA |
Désignation | |
3 représentants d’associations de personnes handicapées |
Sur proposition du CDCPH | |||
Voix consultative |
Gestionnaires (2 membres) |
2 représentants |
Unions, fédérations ou groupements représentatifs |
Désignation |
Personnalités qualifiées (2 membres) |
2 personnes |
– |
Désignation | |
Usagers « experts » (1 à 2 membres) |
1 à 2 représentants | |||
Personnel technique (1 à 4 membres) |
1 à 4 personnes | |||
Commission « PCG/État » – Protection judiciaire de la jeunesse (18 à 22 membres) | ||||
Composition |
Modalités de désignation | |||
Instances représentatives |
Acte | |||
Voix délibérative |
Autorité (6 membres) |
Le président du conseil général et le représentant de l’État dans le département (coprésidents) + 2 représentants du département + 2 personnels des services de l’État |
– |
Désignation |
Usagers (6 membres) |
3 représentants d’associations participant au PAHI |
– |
Appel à candidature | |
3 représentants d’associations ou personnalités œuvrant dans le secteur de la protection administrative ou judiciaire de l’enfance |
Appel à candidature Désignation pour le secteur de la protection judiciaire de l’enfance | |||
Voix consultative |
Gestionnaires (2 membres) |
2 représentants |
Unions, fédérations ou groupements représentatifs |
Désignation |
Personnalités qualifiées (2 membres) |
2 personnes |
– |
Désignation | |
Usagers « experts » (1 à 2 membres) |
1 à 2 représentants |
|||
Personnel technique (1 à 4 membres) |
1 à 4 personnes |
|||
La commission de sélection d’appel à projet est garante des principes de loyauté, d’équité et de transparence de la nouvelle procédure d’autorisation rappelle la direction générale de la cohésion sociale dans la circulaire précitée.
En particulier, les membres de la commission sont tenus de remplir une déclaration générale d’absence de conflit d’intérêt qui doit être vérifiée à chaque séance. Et l’article R. 313-2-5 précise clairement que lorsqu’un membre a pris part à une délibération tout en ayant un intérêt personnel à une affaire inscrite à l’ordre du jour, cela entraîne la nullité de la décision prise à la suite de cette délibération lorsqu’il n’est pas établi que la participation de ce membre est resté sans influence sur la décision. C’est également une des raisons pour lesquelles il est fait obligation à l’autorité compétente de publier la liste des membres de la commission.
Vos rapporteurs appellent à la plus grande vigilance sur ce point qui, compte tenu du relativement faible nombre d’acteurs locaux dans ce secteur, risque de ne pas rester que théorique. Ce d’autant que les probabilités de recours contentieux du fait de candidats éconduits ne sont pas négligeables…
Concernant le fonctionnement même des commissions, on peut souligner que :
– le président ou les coprésidents ont voix prépondérante en cas de partage égal des voix (article R. 313-2-3) :
– si les réunions ne sont pas publiques, un procès-verbal est dressé et, ce qui correspondait à une demande expresse des associations, les candidats ou leurs représentants sont entendus par la commission de sélection (R. 313-2-4).
Le choix du lancement d’une procédure d’appel à projets appartient désormais aux détentrices du pouvoir d’autorisation et ne relève donc plus de l’initiative des porteurs de projet. Pour cela, il est indispensable pour ces autorités de se référer aux besoins et aux objectifs de développement de l’offre tels que hiérarchisés au préalable dans les schémas sociaux et médico-sociaux.
L’obligation d’élaborer un calendrier prévisionnel des appels à projet est inscrite à l’article R. 313-4 du code de l'action sociale et des familles. Il s’agit d’une étape décisive dans le cadre de la nouvelle procédure. Elle permet une information en amont des porteurs de projet sur les priorités de l’autorité ce qui doit leur permettre, d’une part de faire part de leur observation sur ce calendrier dans un délai de deux mois suivant sa publication, d’autre part, d’anticiper sur la procédure et d’être ainsi en mesure de répondre efficacement aux procédures initiées par la puissance publique.
Malgré son caractère indicatif, la publication du calendrier est une mesure de publicité obligatoire permettant notamment d’assurer l’égalité de traitement des candidats et la transparence de la procédure.
b) L’avis d’appel à projet et le cahier des charges
L’avis d’appel à projet comporte deux catégories d’informations : les informations relatives aux modalités pratiques de la procédure (autorité concernée, type d’établissement, délais…) et le cahier des charges. Cet avis doit être, a minima, publié au recueil des actes administratifs de chaque autorité compétente ; mais il est recommandé de procéder à une diffusion la plus large possible.
La rédaction du cahier des charges pour un appel à projet en particulier correspond à la détermination des « attendus » dans la réponse au besoin. Le contenu du cahier des charges est défini en référence aux objectifs à atteindre. L’article R. 313-3-1 liste ses rubriques obligatoires.
Le cahier des charges doit d’abord identifier « les besoins sociaux et médico-sociaux à satisfaire, notamment en termes d'accueil et d'accompagnement des personnes, conformément aux schémas d'organisation sociale ou médico-sociale ainsi qu'au programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie lorsqu'il en relève ». Il ne s’agit pas de définir ces besoins, missions relevant des schémas mais bien de rappeler ou de renvoyer aux besoins identifiés dans les outils de planification nationaux, régionaux ou départementaux.
Le cahier des charges doit ensuite indiquer « les exigences que doit respecter le projet pour attester des critères mentionnés à l'article L. 313-4. Il invite à cet effet les candidats à proposer les modalités de réponse qu'ils estiment les plus aptes à satisfaire aux objectifs et besoins qu'il décrit, afin notamment d'assurer la qualité de l'accueil et de l'accompagnement des personnes ou publics concernés ». Le cahier des charges doit comprendre un rappel des dispositions législatives ou réglementaires applicables au projet envisagé afin de faciliter la réponse des candidats.
Le cahier des charges doit également autoriser « les candidats à présenter des variantes aux exigences et critères qu'il pose, sous réserve du respect d'exigences minimales qu'il fixe ». Ces variantes doivent permettre aux candidats d’être forces de proposition par rapport aux éléments techniques définis, voire de proposer une solution différente constituant un meilleur projet, éventuellement à un meilleur coût. Par variantes, il faut entendre « offres équivalentes et alternatives » à la solution de base proposée, indique la DGCS dans sa circulaire. Ces variantes peuvent consister en une modification de certaines conditions techniques ou en une dérogation aux exigences et critères que l’autorité publique a posés dans le cahier des charges. Les exigences minimales, autres que celles relevant de dispositions obligatoires, doivent donc être impérativement précisées par l’autorité.
Au-delà de ces « principes de rédaction » des cahiers des charges, plusieurs rubriques doivent obligatoirement y figurer :
« 1° La capacité en lits, places ou bénéficiaires à satisfaire ;
2° La zone d'implantation et les dessertes retenues ou existantes ;
3° L'état descriptif des principales caractéristiques auxquelles le projet doit satisfaire ainsi que les critères de qualité que doivent présenter les prestations
4° Les exigences architecturales et environnementales ;
5° Les coûts ou fourchettes de coûts de fonctionnement prévisionnels attendus ;
6° Les modalités de financement ;
7° Le montant prévisionnel des dépenses restant à la charge des personnes accueillies ;
8° Le cas échéant, l'habilitation demandée au titre de l'aide sociale ou de l'article L. 313-10. »
Les appels à projets expérimentaux ou innovants
Lors de l’examen de la loi, le Parlement a tenu à ce qu’il prévu des dispositions particulières pour les projets expérimentaux et innovants, ce afin de respecter et de préserver cette dynamique ascendante qui est caractéristique du secteur médico-social.
C’est pourquoi la loi prévoit qu’ « une partie des appels à projets doit être réservée à la présentation de projets expérimentaux ou innovants répondant à un cahier des charges allégé ».
Au niveau réglementaire, il est donc indiqué que dans le calendrier prévisionnel des appels à projets, sur lequel nous reviendrons, doit obligatoirement figurer un appel à projet réservé partiellement ou exclusivement aux projets innovants ou expérimentaux.
La DGCS définit les projets expérimentaux comme des projets relatifs à des établissements ou des services ne relevant pas des catégories existantes. Ils sont « hors norme ». Juridiquement, ils sont rattachés au 12° de l’article L.312-1 du code de l'action sociale et des familles.
Les projets innovants sont des projets relatifs à des établissements ou des services relevant d’une catégorie existante mais qui proposent un accompagnement ou une prise en charge novateurs par rapport à l’existant.
Ces deux types de projet font l’objet d’un cahier des charges allégé. Pour les projets expérimentaux, le cahier des charges peut ne comporter qu’une description sommaire des besoins à satisfaire et ne pas faire état d’exigences techniques particulières. Pour les projets innovants, il peut ne pas comporter de description des modalités de réponse attendue par rapport au besoin défini ou ne pas fixer de coût de fonctionnement prévisionnel.
Autre spécificité, la durée de l’autorisation est réduite pour les projets expérimentaux puisqu’elle est comprise entre deux et cinq ans contre 15 ans pour les autorisations de « droit commun ».
c) L’instruction et la décision des commissions
Les dossiers de réponse aux appels à projets sont ensuite instruits pas les services de la ou des autorités compétentes. Le rôle de l’instructeur est d’abord de vérifier la régularité administrative et la complétude du dossier de candidature. Il peut, le cas échéant, demander au candidat de compléter le dossier.
Dans un second temps, l’instructeur procède à l’analyse au fond des projets afin d’en faire la présentation à la commission de sélection. À l’issue de cette phase, il fait part au président de la commission des dossiers qu’il considère comme pouvant être écartés a priori sans être soumis à la commission car « manifestement étrangers à l’objet de l’appel à projet » (article R. 313-6 du code de l'action sociale et des familles).
Les instructeurs sont entendus par la commission de sélection sur chacun des projets. Ils assurent également le secrétariat des commissions et en établissent le procès-verbal. Mais ils ne prennent pas part aux délibérations.
Après examen des projets, l’avis de la commission est rendu sous la forme d’un classement (article R. 313-6-2). La liste des projets par ordre de classement vaut donc avis de la commission. Lorsque aucun des projets ne répond au cahier des charges ou, en cas d’autorisation conjointe, en l’absence d’accord des autorités compétentes sur le choix à opérer à partir du classement réalisé par la commission de sélection, il peut être procédé à un nouvel appel à projet.
Le classement rendu par la commission est un avis obligatoire. Il ne lie néanmoins pas l’autorité qui n’est pas tenue de suivre le classement de la commission de sélection. Par contre, lorsqu’elle décide de ne pas suivre ce classement, elle doit informer sans délai les membres de la commission des motifs de sa décision.
V.- CONTRIBUTION DE M. CHRISTIAN PAUL, CO-RAPPORTEUR
Lors de l’adoption du projet de loi Hôpital, patients, santé et territoires à l’Assemblée nationale, le groupe socialiste, radical, citoyen et divers gauche s’était prononcé contre pour plusieurs raisons : l’absence de mesures efficaces pour remédier aux inégalités, sociales et territoriales d’accès aux soins, une réforme de la gouvernance de l'hôpital calquée sur le privé au détriment du service public morcelé en 14 missions, un volet sur la santé publique totalement indigente se bornant à définir l'éducation thérapeutique sans lui donner de garanties suffisantes et des mesures répressives en direction des jeunes, et enfin, des agences régionales de santé (ARS) conçues de manière technocratique et sans réelle amélioration pour la démocratie sanitaire et le rapprochement du sanitaire et du médico-social.
Au moment où l’on dresse un premier bilan de l’application de cette loi, il est nécessaire de rappeler les raisons de notre opposition à ce texte, mais aussi les conditions dans lesquelles s’était déroulé son examen. En effet, le Gouvernement avait décidé de passer en force cette réforme afin de répondre à l'impérieuse volonté du Président de la République de légiférer au plus vite. Il y a eu peu de concertation en dehors des États généraux de l’offre de soins qui, à l’arrivée, se sont révélés être plus une opération de communication, et concernant les hôpitaux, les CHU avaient été purement et simplement « oubliés ». La procédure d'examen accélérée imposée par le Gouvernement a tronqué et appauvri le débat, malgré les protestations de l’opposition, des professionnels de santé mais aussi d’une partie de la majorité. Enfin, les quelques amendements que les députés du groupe SRC avaient réussi à faire adopter ont été balayés en fin d'examen par une deuxième délibération.
Ce texte, présenté comme une réforme majeure par la majorité, est au final un rendez-vous manqué avec les attentes des Français en matière d'amélioration de l'accès aux soins, et celles des professionnels en matière d'amélioration des conditions de formation, d'exercice et d'organisation du système.
C’est pourquoi il nous a semblé indispensable d’apporter une contribution à ce rapport. En effet, il n’est pas possible de se contenter d’une photographie, certes très complète, de l’application de la réforme sans apporter un éclairage lucide sur les effets des mesures appliquées, de celles qui ne le sont pas encore, ou de celles qui ne le seront jamais, puisque le Gouvernement a délibérément choisi de ne pas produire certaines réglementations nécessaires à l’application de dispositions pourtant votées par le Parlement.
C’est donc sur le fond, maintenant, que votre rapporteur souhaite exposer une lecture critique sur l’application de cette loi dite HPST, qui porte si mal son nom.
1. L’absence d’outils nécessaires pour lutter efficacement contre les inégalités territoriales et sociales dans l’accès aux soins
Le premier point que votre rapporteur souhaite développer concerne les inégalités d’accès aux soins et plus particulièrement la lutte contre les déserts médicaux.
Le titre II de la loi HPST pourtant intitulé « accès de tous à des soins de qualité » n'a manifestement pas rempli ses objectifs. Les députés du groupe SRC avaient souligné l'insuffisance des mesures prévues et proposé plusieurs amendements pour véritablement lutter contre les inégalités sociales et territoriales dans l’accès aux soins.
S'agissant des inégalités sociales dans l'accès aux soins et la lutte contre les renoncements aux soins des plus démunis, rappelons que la Ministre avait reculé lors de la discussion de la loi sur l’encadrement des dépassements d'honoraires, et sur la lutte contre les refus de soins (en faisant marche arrière sur la reconnaissance dans la loi des pratiques de « testing », et en refusant nos amendements pour plafonner ces dépassements).
Ces inégalités sociales se sont accrues depuis la réforme de 2004 de l’assurance maladie, avec l’instauration des franchises et le transfert de charges vers les complémentaires, remettant ainsi en cause progressivement les principes fondateurs de la sécurité sociale.
À cela s’ajoute l’absence de toute prise de réelle mesure de régulation de la démographie des professions de santé. C’est peut-être l’échec le plus grave de cette loi, car les déserts médicaux continuent de progresser et viennent aggraver les inégalités d’accès aux soins dans notre pays.
En octobre 2008, le rapport de la mission consacrée à l’offre de soins sur l’ensemble du territoire dressait un diagnostic partagé et faisait 30 propositions pour faire face aux déserts médicaux. Il avait été adopté à l’unanimité de la mission d’information présidée par votre rapporteur, et dont Marc Bernier était alors rapporteur.
Ces propositions, à l’époque saluées par tous comme courageuses et nécessaires, sont toujours d’actualité. Quelques exemples suffiront :
« Proposition n° 6 : Encadrer, par la convention médicale, les dépassements d’honoraires des professionnels de santé, pour corriger les inégalités financières dans l’accès aux soins. »
« Proposition n° 7. Sans remettre en cause le principe de la liberté d’installation des médecins libéraux, mettre des freins à l’installation de professionnels de santé dans les zones déjà sur-dotées en offre de soins, dans un premier temps par des mesures « désincitatives » comme, par exemple, une modulation de la prise en charge de leurs cotisations sociales par l’assurance maladie. »
« Proposition n° 8. Établir une définition législative des soins de premier recours tenant compte de leur dimension pluridisciplinaire et de la place de la santé publique en leur sein, afin de promouvoir une logique de prise en charge globale de la santé d’une population plutôt qu’une logique de distribution de soins. »
« Proposition n° 9. Confier aux professionnels de santé de premier recours, aux maisons de santé ou aux centres de santé des « mandats de santé publique » ouvrant droit à des rémunérations forfaitaires, plus adaptées que le paiement à l’acte pour valoriser leurs actions de santé publique et le suivi des malades chroniques. »
« Proposition n° 11. Sous l’égide des ARS, mutualiser dans un cadre contractuel les dispositifs existants de permanence des soins, et garantir l’effectivité du service rendu à la population en faisant de cette permanence un volet obligatoire des projets médicaux de territoire. »
Où en est-on aujourd’hui sur tous ces dossiers ? Nulle part. La loi HPST n’a quasiment pas fait avancer la problématique et, pis, la proposition de loi Fourcade s’apprête à revenir sur ses très maigres avancées.
Certes, l’article 36 de la loi a défini à la fois les soins de premier recours et les missions du médecin généraliste de premier recours, mais la portée normative de ces dispositions est quasi inexistante. D’autant qu’a clairement manqué derrière la volonté politique de mettre en place une véritable organisation des soins de premier secours dans notre pays.
Quant aux contrats santé-solidarité, issus d’un amendement adopté par l’Assemblée nationale à l’initiative de notre commission, la ministre n’a pas jugé utile de les mettre en œuvre et n’a pas pris les mesures réglementaires nécessaires, de même pour l’obligation faite aux médecins de déclarer au conseil départemental de l’Ordre leurs absences programmées. La proposition de loi Fourcade propose tout simplement de supprimer cette obligation de déclaration d’absences et la sanction financière prévue pour les médecins refusant les contrats santé-solidarité, ce qui rendra le dispositif bien sûr totalement inopérant.
Au-delà de la forme et du peu de respect pour le travail du législateur que ces pratiques traduisent, le véritable problème réside dans le renoncement du Gouvernement à toute tentative de réduire, même a minima, les inégalités d’accès aux soins. Pire encore, ils les aggravent en multipliant les obstacles financiers et en pratiquant une refonte de la carte hospitalière qui ne tient aucun compte de la réalité de l’offre médicale de ville.
La loi HPST avait également pour ambition de réformer la formation continue des médecins, mais les projets de décret relatifs au développement professionnel continu (DPC), ont été « retenus » par le nouveau ministre de la santé parce qu'ils nécessiteraient des ajustements, notamment sur la gouvernance. En dehors des critiques que l’on a pu formuler sur le dispositif prévu qui ne permet pas notamment de garantir l’indépendance du financement, force est de constater que sur des points aussi majeurs pour l’évolution des pratiques, il manque la volonté politique face à certains corporatismes.
2. Un hôpital public morcelé et une gouvernance calquée sur le privé
Concernant l’hôpital public, cette loi était annoncée comme un véritable « big bang » en matière d’organisation et d’efficience médico-économique. Manifestement il n’a pas eu lieu. Mais si les nouveaux outils de gouvernance se sont mis en place, sans difficulté apparente, les réorganisations continuent de déstabiliser les professionnels médicaux et paramédicaux, nourrissant un malaise profond et une inquiétude pour le maintien de la qualité des soins à l’avenir.
Les directeurs, promus « managers », devaient gérer l’hôpital public comme une entreprise mais pour l’instant, ils gèrent essentiellement la pénurie, les difficultés de recrutement et l’application brutale de la T2A. Les conseils de surveillance sont, comme pour les anciens conseils d’administration, toujours présidés par un élu local, ce qui est une bonne chose. Certes, la participation renforcée des médecins au directoire a réduit les craintes d’un pouvoir administratif tout puissant, mais la réduction des pouvoirs de la commission médicale d’établissement se traduit par une désaffection préoccupante des médecins. S’agissant de la coopération hospitalière qui était présentée comme la solution miracle en matière d’organisation territoriale : les difficultés rencontrées confirment nos critiques concernant ces outils offerts par la loi HPST qui sont très contestés sur le terrain. Ni la communauté hospitalière de territoire, ni le groupement de coopération sanitaire « nouvelle formule » ne semblent correspondre à des demandes réelles et les projets concrets sont très limités. Ce qui explique certainement pourquoi, lors de l’examen de la proposition de loi Fourcade, la commission des affaires sociales du Sénat a supprimé les dispositions relatives aux groupements de coopération sanitaire (GCS) érigés en établissements de santé.
3. La mise en place technocratique des agences régionales de santé
Les ARS ont été mises en place depuis le 1er avril 2010. Une phase préparatoire a permis de créer les conditions pour réunir sous un même toit et une même autorité des administrations qui travaillaient ensemble, tout en étant très différentes dans leur culture et très cloisonnées dans leur fonctionnement.
Le groupe SRC a toujours défendu la création d’ARS, car pour être efficace, une politique nationale de santé doit pouvoir se décliner à l’échelon régional pour mieux s’adapter aux besoins des populations. C’est également à cet échelon qu’il convient de travailler pour mettre en commun le sanitaire et le médico-social.
Mais l’architecture organisationnelle de ces ARS, telle que proposée par la loi HPST, même après avoir fait l’objet de plusieurs amendements, semble une machine bureaucratique très lourde, et ses défauts de conception d’origine nous portent à rester vigilants pour juger de leur mise en place encore trop récente.
La répartition des compétences entre les ARS et l’assurance-maladie doit également être affinée et la circulation des informations nécessaires doit être pleinement assurée.
Le premier risque est que les ARS ne deviennent des machines technocratiques trop éloignées des réalités du terrain et incapables de mener à bien les missions qui leur sont confiées. Accaparés par les contraintes administratives et de gestion du personnel, les directeurs d’ARS risquent de ne pas pouvoir conduire leurs missions de régulation de l’offre, de décloisonnement entre médecine de ville, hôpital et médico-social et de réduction des inégalités d’accès aux soins. Les agences risquent également de ne pas être en mesure d’organiser une véritable démocratie sanitaire, qui permettrait de mieux adapter les politiques à mener aux besoins des usagers et acteurs de la santé et du médico-social. S’agissant de la mise en place du Conseil national de pilotage des ARS, le fonctionnement de ce Conseil n’est pas toujours très simple et les circuits de transmission des directives du niveau national vers le niveau local sont parfois complexes. Les directeurs d’ARS que nous avons entendus se sont plaints de la difficulté des administrations centrales et de l’assurance maladie à laisser les agences toute l’autonomie que leur a pourtant confiée la loi.
Les directeurs généraux d’ARS s’accordent en particulier à souligner la faiblesse des marges de manœuvre financières dont ils disposent. En effet, les dotations de financement des missions d’intérêt général et d’aides à la contractualisation sont appelées à faire l’objet de mises en réserves. Le Ministre a d’ores et déjà annoncé un gel des dotations afin d’assurer le respect de l’ONDAM. De plus, les conditions de mise en œuvre des procédures de fongibilité des crédits prévues par la loi sont trop compliquées pour offrir une réelle souplesse de gestion aux ARS.
Enfin, les contrats pluriannuels d’objectifs et de moyens qui viennent d’être signés avec chaque ARS intègrent une trentaine d’indicateurs de résultat, parmi lesquels certains correspondent à des priorités nationales de santé, et d’autres à des priorités spécifiques à chaque région. On ne peut que regretter l’absence du Parlement dans ce dispositif et l’absence de loi de santé publique qui puisse guider l’élaboration de ces contrats, en insistant en particulier sur la stratégie de prévention qui doit, à nos yeux, irriguer l’ensemble de notre politique de santé.
Par ailleurs, il nous a été indiqué qu’une part de la rémunération des directeurs généraux des Agences était variable et fixée en fonction de l’atteinte d’objectifs concernant, d’une part, le résultat de l’action de l’ARS concernée et, d’autre part, la gestion interne de l’agence. Cette politique de gestion des rémunérations est particulièrement inquiétante, surtout si les critères retenus sont d’ordre purement comptable. Le Ministre doit rendre publics ces critères et fixer des priorités en terme d’amélioration de l’accès et de la qualité des soins. À défaut, les ARS seront vouées à l’échec.
La tâche principale des ARS va être la mise en place des schémas régionaux d’organisation des soins, et plus particulièrement en matière de permanence des soins.
4. Les principes d’une politique de santé solidaire
Les inégalités face à la santé sont particulièrement insupportables, car elles touchent à ce qu’il y a de plus intime, et s’apparentent à une condamnation à mort anticipée des personnes les plus fragiles socialement. Ainsi, si les Français restent dans leur majorité satisfaits de la qualité de leur système de santé, ils s’inquiètent légitimement des honoraires de plus en plus élevés, de la baisse continue des remboursements, de l’apparition de déserts médicaux en dans les territoires ruraux mais aussi urbains, de l’allongement des listes d’attentes chez de nombreux spécialistes, et de la difficulté à trouver un médecin le soir ou le week-end.
La lutte contre ces inégalités inacceptables doit être le premier objectif d’une politique de santé digne de ce nom. L’ambition doit être de garantir l’universalité de l’accès aux soins et d’améliorer durablement l’état de santé de l’ensemble de la population.
a) Faire de la prévention la priorité
Chacun sait que le développement de la prévention est la condition de progrès durables sur le front de la santé, et se révèle nettement moins coûteux à terme que la réparation. Le principe de précaution/prévention doit s’appliquer aux politiques de santé publique.
Le médecin généraliste doit être reconnu comme le pivot de l'offre de soins de proximité et doit avoir un rôle central en la matière.
Au-delà, nous devons faire des progrès décisifs pour la prévention en promouvant la santé au travail, dans l’environnement, dans l’alimentation et dans la prise en charge de l’enfance. Nous devons concentrer les efforts en direction des publics les plus fragiles et les plus exposés aux risques sanitaires et au développement de certaines pathologies. Les campagnes de prévention devront être adaptées pour ne pas creuser davantage les inégalités sociales de santé.
b) Un nouvel âge de l’organisation des soins
Notre organisation des soins de proximité est à bout de souffle. La médecine libérale, dans son fonctionnement traditionnel (exercice solitaire, paiement à l’acte, faiblesse des coopérations avec les autres praticiens, avec l’hôpital et avec les autres professions de santé telles que les infirmiers ou les kinésithérapeutes) est mise en cause : elle est désertée par les jeunes médecins, qui sont moins de 10 % à s’installer en libéral à la sortie de leurs études.
Dans le système actuel, dont les ressources sont pourtant socialisées pour l’essentiel, la puissance publique manque de leviers d’action sur des soins de proximité assurés très majoritairement par le secteur libéral et ne peut que déplorer son incapacité à agir. Les replâtrages ne sont plus de mise, il est temps de refonder l’organisation des soins de premier recours, afin de permettre l’accès de tous les Français à des soins de proximité de qualité. Les départs massifs en retraite dans les dix années à venir risquent d’aggraver les difficultés des territoires, mais peuvent aussi faciliter l’entrée dans un nouvel âge de l’organisation des soins.
Cette capacité d’agir passe d’abord par une mutation profonde des modes de rémunération des médecins généralistes, par l’introduction du paiement au forfait (le paiement à l’acte ayant vocation à devenir à terme résiduel) afin notamment de permettre aux professionnels de consacrer plus de temps à la prévention, à l’éducation à la santé et à la prise en charge de patients socialement défavorisés. Le forfait pourra être différencié en fonction du profil du patient (âge, affections chroniques…) et d’indicateurs sanitaires et sociaux du territoire. Une telle réforme permettra également de « démarchandiser » la relation patient-soignant.
La liberté totale d’installation a de nombreux effets pervers et constitue la principale cause de l’accentuation des inégalités territoriales : il y a 50 % de médecins par habitant de plus en Île-de-France ou en PACA qu’en Picardie ou en Normandie. Les quartiers en difficulté ont trois fois moins de médecins que la moyenne de la France urbaine. Sans réaction rapide et ambitieuse de la puissance publique face à la création de déserts médicaux, de nombreux patients n’auront bientôt plus aucun accès aux soins, ou devront les différer. En outre, la combinaison de la liberté d’installation et de la rémunération à l’acte est un facteur inflationniste sur les dépenses de santé dans les zones denses.
Dans cette perspective, des systèmes de régulation de l’installation de tous les professionnels de santé, pour répondre prioritairement aux besoins de la population, devront être recherchés, d’abord par la négociation, comme cela a été fait pour les infirmiers libéraux. Il convient de fixer des règles pour concilier la liberté d’installation et les impératifs de lutte contre les inégalités de santé, en plafonnant l’installation des praticiens dans les zones sur dotées. Il faut également demander, au moins pendant une période transitoire, aux jeunes médecins d’exercer dans une zone de santé prioritaire pendant quelques années à la sortie des études. Il est par ailleurs indispensable de renforcer les centres de santé dans lesquels les médecins sont salariés, qu’ils soient publics, associatifs ou mutualistes, dont une récente étude a montré le rôle essentiel dans les zones défavorisées.
L’accès aux soins le soir ou le week-end est souvent difficile. L’hôpital est le service public ouvert en permanence et pratiquant le tiers payant, il subit donc un afflux important : depuis 1990, le nombre de visites aux urgences a doublé. Ce transfert sur l’hôpital est coûteux et inefficace. Il aggrave les difficultés de l’hôpital public déjà soumis à la concurrence déloyale des cliniques privées.
L’organisation des soins doit profondément évoluer pour parvenir à une répartition plus harmonieuse entre soins de ville et hôpital. La puissance publique doit en particulier se redonner une capacité à agir sur les soins de proximité.
Il est nécessaire de généraliser la mise en place de véritables équipes de soins professionnelles en mesure d’organiser un parcours coordonné du patient et travaillant à partir de protocoles validés par la Haute autorité de santé. Les maisons de santé pluridisciplinaires doivent être multipliées, pour regrouper des équipes composées de médecins, d’infirmiers et d’autres professionnels de santé (masseurs-kinésithérapeutes, sages-femmes, diététiciens, orthophonistes, psychologues, etc.). L’exercice regroupé permettra de mettre enfin en place une véritable permanence des soins et de faciliter la formation continue des professionnels de santé.
La méthode de réforme doit reposer sur la conclusion d’un nouveau pacte avec les professionnels de santé. L’objectif n’est pas d’organiser la pénurie à leur détriment, mais de mieux utiliser l’argent de l’assurance-maladie pour financer une organisation plus efficace pour la santé publique. Les professionnels y trouveront leur compte par des conditions d’exercice améliorées et un travail d'un intérêt accru. L’État sera aux côtés des collectivités locales pour financer, dans ces territoires devenant des déserts médicaux, les maisons de santé qui accueilleront ces praticiens.
La nouvelle organisation des soins de proximité permettra de développer de nouveaux modes de coordination ville-hôpital, ce qui générera des gains d’efficacité importants tout en favorisant la qualité des soins. L’hôpital sera mieux inscrit dans le parcours de soins, des coopérations structurées seront instaurées avec les équipes de médecine de proximité, par exemple pour assurer le suivi du patient après une hospitalisation. Le développement des alternatives à l’hospitalisation sera encouragé. La rationalisation des structures hospitalières se fera dans une logique de santé publique, et pas dans une stricte logique comptable, comme c’est le cas actuellement avec le plan social en cours au sein des hôpitaux publics (20 000 suppressions d’emploi), afin de trouver un équilibre entre la qualité et la sécurité des soins d’une part, la proximité et des délais d’accès normés d’autre part. Le mode de financement de l’hôpital sera revu pour remédier aux effets pervers de la T2A et des mesures seront également prises pour limiter les dépassements d’honoraires des cliniques privées.
c) Reconquérir une prise en charge solidaire des dépenses de santé
Depuis des années, le gouvernement pratique une politique de rationnement des soins visant à « responsabiliser » financièrement les patients (franchises médicales, hausse du forfait hospitalier, déremboursements), au lieu de responsabiliser les prescripteurs et d’améliorer la prévention des maladies. Année après année, les Français constatent la diminution de leurs remboursements : l’assurance-maladie prend aujourd’hui en charge à peine plus de la moitié du coût des soins courants, et certaines dépenses importantes, tels les frais dentaires ou optiques, ne sont quasiment plus remboursées.
Cette politique est complètement inefficace pour limiter les dépenses, car elle n’agit pas sur la cause réelle de leur augmentation. Elle est en outre injuste et contre-productive : 9 millions de nos concitoyens doivent renoncer chaque année à se soigner pour des raisons financières, soit 20 % de plus qu’il y a quatre ans. Le renoncement aux soins ou leur report n’est pas marginal, et se traduit par l’aggravation de pathologies dont la prise en charge retardée coûte in fine plus cher à la collectivité.
Cette politique conduite depuis des années, qui consiste en réalité à transférer des dépenses de l’assurance-maladie aux assureurs complémentaires, doit être interrompue. Sous prétexte de ne pas augmenter les prélèvements, cette politique entame le pouvoir d’achat des ménages en augmentant les cotisations complémentaires, qui ont crû de 50 % en sept ans. Le transfert aux complémentaires, c’est en fait au total un impôt réparti de manière injuste puisqu’à la différence de la Sécurité sociale, les cotisations de la plupart des complémentaires ne sont pas calculées en fonction des revenus.
Il est plus juste et plus efficace de socialiser la prise en charge des dépenses de santé. L’objectif est clair : l’assurance maladie doit à nouveau rembourser une part essentielle des soins réellement nécessaires, principe durement mis à mal par la multiplication des franchises médicales et autres forfaits sur les consultations. Les soins dentaires et optiques, qui sont des soins essentiels et qui n’ont pas de raison d’être abandonnés au marché, seront enfin pris en charge normalement par la solidarité nationale. Il est indispensable d’encadrer strictement les dépassements d’honoraires, qui n’ont cessé de progresser au cours des dernières années.
S’agissant du financement, il faut d’abord poser correctement le débat. Le thème récurrent du « trou de la Sécurité sociale » enferme la santé dans une litanie anxiogène et dont la vision est à court terme, qui vise à justifier chaque année un nouveau lot de déremboursements et ainsi ouvrir un marché aux assureurs. Le défi financier – après la crise, le déficit de l’assurance-maladie représente près de 10 % de son budget – doit être traité de manière responsable. En ne le faisant pas le gouvernement organise le recul des prestations. Sa stratégie est calculée, elle organise le recul de la solidarité collective, en matière de santé comme de retraite.
La réforme de l’organisation des soins permettra de limiter les dépenses, en réduisant la course aux actes médicaux et les prescriptions inutiles. L’équilibre des comptes de l’assurance-maladie sera durablement rétabli, par une politique active d’amélioration de la pertinence des soins et par une mise à contribution raisonnable de l’ensemble des revenus de la nation. Des marges de manœuvre seront également dégagées en luttant contre les rentes qui permettent à certains professionnels de santé de jouir de rémunérations excessives financées par la collectivité. Une vraie politique du médicament y contribuera également, alors que les Français sont aujourd’hui parmi les plus gros consommateurs de médicaments au monde et que les génériques ne représentent que 13 % des prescriptions en valeur. Les firmes pharmaceutiques qui réalisent des profits très confortables et dont la rémunération représente les deux tiers du prix d’un médicament, alors même que 90 % de la demande de médicament est solvabilisée par la collectivité et qu’elles bénéficient d’aides publiques directes ou indirectes importantes (comme le crédit d’impôt recherche), devront être mises à contribution.
VI.- CONTRIBUTION DE M. JEAN-MARIE ROLLAND,
CO-RAPPORTEUR
Préparer, étudier, négocier sans relâche avec les acteurs du système de santé, examiner en Commission et en séance publique, puis voter le projet de loi HPST a constitué un exercice d’une ampleur exceptionnelle. Il suffit pour s’en convaincre de se rappeler que ce projet de loi comportait 33 articles lorsqu’il a été déposé sur le bureau de notre Assemblée, et que la loi promulguée en compte 135 ; que pas moins de 2 140 d’amendements ont été déposés sur ce texte en vue de son examen en séance publique, et qu’il ne s’agissait pas d’amendements d’obstruction ; que notre Assemblée en a adopté 523, provenant de tous les bancs de notre hémicycle ; que nous avons consacré vingt-neuf séances à l’examen de ce texte en séance publique, débuté le 10 février et achevé le 18 mars.
Au moins autant que par leur ampleur, c’est par leur qualité et par leur complexité que nos débats avaient alors marqué les observateurs. La représentation nationale ne peut d’ailleurs que s’honorer d’avoir su travailler à l’indispensable réforme de notre système de santé non pas sans confronter des points de vue opposés, mais en le faisant de façon constructive, au-delà des clivages partisans.
Dans ces conditions, il n’est donc pas surprenant que la mise en application de cette loi ait constitué une entreprise tout aussi considérable pour les administrations concernées, et ce à deux points de vue :
– du fait du nombre de textes réglementaires auxquels la loi renvoie ou que le Gouvernement a jugé nécessaires à son application ;
– du fait de l’ampleur des restructurations administratives prévues par la loi, notamment avec la création des agences régionales de santé.
Certes, d’aucuns peuvent regretter que la loi HPST, telle que nous l’avons votée et telle qu’elle est mise en application, n’ait pas tout réglé des difficultés que connaît notre système de santé.
Mais est-ce à la loi de les régler toutes ? On peut en douter.
Et quand bien même ces difficultés seraient toutes solubles par un acte législatif, une loi peut-elle prétendre les résoudre toutes, d’emblée, par un acte définitif ? On peut également en douter.
Aussi, pour ne pas ajouter de longs développements à ceux qui précèdent, votre rapporteur apportera quelques appréciations personnelles sur trois enjeux particuliers de la loi, tenant à la formation des médecins généralistes, à la démographie médicale, et au statut des établissements de santé.
1. La contribution de la loi HPST à la revalorisation de la médecine générale et à l’essor de sa filière universitaire
Crise des vocations, identité professionnelle hier très forte et aujourd’hui en mutation, difficulté à trouver des remplaçants, « burn-out » des praticiens, relations complexes avec les caisses d’assurance maladie, etc. : les signes d’une véritable crise de la médecine générale ne manquaient pas, lorsque l’examen du projet de loi HPST nous a donné l’occasion de nous saisir de ce problème.
Bien entendu, il n’existe pas de solution « miracle » à cette crise profonde, liée non seulement à l’évolution des pratiques professionnelles et de la démographie médicale, mais aussi à des changements sociaux profonds qui modifient la place du médecin dans notre société.
Pour autant, le législateur n’a pas renoncé à apporter une contribution importante au traitement des difficultés de la profession. Elle comporte à ce titre trois mesures principales, dont la mise en œuvre marque une nouvelle étape dans la revalorisation de la médecine générale :
– elle a d’abord établi une définition légale claire et positive de ce qu’est la médecine générale dite « de premier recours », pour la distinguer des modes d’exercice particuliers dont la loi ne la distinguait pas jusqu’alors ;
– elle a aussi ouvert la voie à une recomposition profonde des structures d’exercice de la médecine générale, en établissant pour la première fois un cadre légal favorisant le développement des maisons de santé et des pôles de santé, et en confiant aux ARS la mission d’organiser leur déploiement, en lien avec les collectivités territoriales ;
– elle a enfin apporté une contribution que l’on pourrait qualifier de volontariste à l’essor de la filière universitaire de médecine générale, en fixant des objectifs quantifiés de créations de postes d’enseignants de médecine générale.
Les deux premières mesures ne produiront des effets visibles qu’à moyen ou long terme, lorsque les ARS auront pu mettre en œuvre des politiques territorialisées d’aménagement de l’offre de soins et que nous disposerons du recul nécessaire pour en apprécier le bilan. En tout état de cause, il apparaît dès aujourd’hui que la structuration et la consolidation de l’offre de soins en médecine générale sont bien identifiées comme une priorité par les agences.
Quant à la médecine générale, si elle a été reconnue comme une spécialité à part entière dès 2002 et que son internat a été créé en 2004, il a fallu attendre 2008 pour qu’un corps d’enseignants titulaires, indispensable au fonctionnement de la filière, soit institué. Avec la loi HPST, les pouvoirs publics se sont donné les moyens de développer ce corps à la mesure de l’enjeu que constitue, pour notre système de santé, la formation des médecins généralistes de demain.
Les travaux de vos rapporteurs ont permis de montrer que la mise en application des dispositions de la loi en la matière est satisfaisante, et que la loi a ainsi donné une véritable impulsion au développement de la filière universitaire de médecine générale.
2. La question de la démographie médicale
La situation de la démographie médicale en France présente un paradoxe : la France n’a jamais eu autant de médecins que ces dernières années, mais c’est précisément au même moment que se sont développés des « déserts médicaux ».
Les difficultés actuelles paraissent donc tenir davantage à la répartition des médecins qu’à leur nombre, et la baisse prochaine de leurs effectifs – conséquence d’une mauvaise gestion du numerus clausus des études médicales dans les années 1990 – ne peut que les aggraver si aucune mesure corrective n’est prise.
Dans ces conditions, trois catégories de mesures sont envisageables pour agir sur la répartition de l’offre de soins :
– des mesures strictement incitatives, respectant le principe de la liberté d’installation des praticiens libéraux ;
– des mesures « désincitatives », consistant à mettre à contribution les médecins des zones très denses en offre de soins pour aider à répondre aux besoins de santé des zones moins favorisées en la matière ;
– des règles contraignantes d’installation pour les médecins, à l’image de ce qui existe pour les pharmaciens.
La stratégie sous-tendant la loi HPST privilégie clairement le premier type de mesures : la loi a ainsi institué un système de bourses d’études assorties d’obligation de service en zone déficitaire, elle a régionalisé l’internat de médecins pour former les futurs médecins au plus près des territoires qui ont le plus besoin d’eux, et elle a fait de la régulation de la démographie médicale une priorité assignée aux ARS.
Elle avait également diversifié les outils à la main de ces agences, en prévoyant qu’à partir de 2013 et seulement en cas d’échec des mesures incitatives, celles-ci pourraient, dans le cadre de « contrats santé-solidarité » et à partir d’une évaluation concertée des besoins de chaque territoire, proposer aux médecins des zones sur-dotées de prêter main-forte à leurs confrères des zones déficitaires en offre de soins médicaux, ou de verser une contribution s’ils refusent de le faire.
Le Gouvernement a fait le choix de ne pas mettre en application cette disposition. Il faut souhaiter que les autres mesures prévues par la loi HPST suffisent à résoudre les difficultés actuelles. Si tel n’était pas le cas, il est à craindre que les pouvoirs publics n’aient d’autre choix, pour garantir à nos concitoyens la protection de la santé que la Constitution leur garantit, que d’en venir à des mesures contraignantes, qui seront bien plus difficiles à accepter pour la profession.
3. Le statut des établissements de santé, et la prise en compte de la spécificité des établissements à but non-lucratif
La loi HPST a profondément modifié le statut, la gouvernance et les missions des établissements de santé.
Notamment, le projet de loi déposé sur le bureau de l’Assemblée nationale prévoyait de ne plus distinguer que deux catégories d’établissements de santé, selon qu’ils sont publics ou privés. Cette mesure serait revenue à assimiler, dans une même catégorie légale, les cliniques à but lucratif et les établissements à but non lucratif, qui constituaient auparavant une catégorie d’établissements à part entière : les établissements privés participant au service public hospitalier (PSPH).
À l’initiative des députés, la loi a rétabli une catégorie légale spécifique pour ces établissements, désormais désignés comme « établissements de santé privés d’intérêt collectif » (ESPIC).
Or, selon les représentants de ces établissements entendus par vos rapporteurs, la spécificité de la catégorie des ESPIC n’a pas toujours été suffisamment prise en compte dans l’élaboration des décrets d’application de la loi, notamment ceux concernant l’organisation financière et l’investissement immobilier des établissements de santé, les possibilités de détachement de praticiens hospitaliers, et les groupements de coopération sanitaire.
La Commission procède à l’audition de M. Xavier Bertrand, ministre du travail, de l’emploi et de la santé, sur la mise en œuvre de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires au cours de ses séances du mardi 29 mars 2011.
M. Jean-Luc Préel. Monsieur le président, j’aimerais que vous nous apportiez quelques précisions concernant l’ordre du jour. Notre commission examinera ce soir la proposition de loi de Jean-Pierre Fourcade, qui n’a d’autre objet que de modifier certaines dispositions de la loi « Hôpital, patients, santé et territoires » et, jeudi, nous débattrons en séance publique de l’application de ladite loi. La discussion que nous abordons cet après-midi ne peut-elle être considérée comme la discussion générale de l’examen de la proposition de loi Fourcade ? La séance publique de jeudi vient-elle à point nommé, le jour même de l’élection des présidents de conseillers généraux ?
M. le président Pierre Méhaignerie. Notre commission se réunit en effet ce soir et demain pour débattre de la proposition de loi de Jean-Pierre Fourcade portant réforme de l’hôpital, qui sera examinée le mardi 12 avril en séance publique.
Quant au débat sur l’application de la loi HPST, il aura bien lieu jeudi après-midi, et je crains, moi aussi, que les parlementaires ne soient peu nombreux. Le président du groupe socialiste, radical, citoyen et divers gauche en a convenu, d’autant que Jean-Marie Rolland ne pourra être parmi nous. Pour satisfaire le groupe SRC, qui tenait beaucoup à ce débat, j’ai proposé de le prévoir mercredi soir, mais c’est alors Christian Paul qui n’aurait pas été présent.
M. Christian Paul. Nous avions tous à cœur de présenter en Commission et dans l’hémicycle le bilan de la loi « Hôpital, patients, santé et territoires » en présence d’un grand nombre de députés et du ministre Xavier Bertrand. Il m’aurait en effet été impossible d’assister au débat s’il avait eu lieu mercredi et Jean-Marie Rolland ne pourra être présent jeudi. En revanche, nous aurions été tous deux présents s’il avait eu lieu la semaine prochaine.
M. le président Pierre Méhaignerie. Il aurait été plus cohérent en effet de regrouper la semaine prochaine l’examen du rapport d’information et celui de la proposition de loi de Jean-Pierre Fourcade.
M. Christian Paul. Sur ce point, le groupe SRC est en désaccord avec le président de la Commission. Nous pensons en effet qu’avant de « délégiférer » – c’est en partie l’objet de la proposition de loi de Jean-Pierre Fourcade – nous devons prendre le temps de juger de l’application de la loi HPST.
M. le président Pierre Méhaignerie. Nous accueillons M. Xavier Bertrand, ministre du travail, de l’emploi et de la santé, sur la mise en œuvre de la loi Hôpital, patients, santé et territoires. Je rappelle que nos deux collègues Christian Paul et Jean-Marie Rolland ont été chargés d’un rapport, en application de l’article 145-7, alinéa 1, du Règlement.
M. Jean-Marie Rolland, corapporteur. Nous sommes réunis aujourd’hui pour dresser un premier bilan de l’application de la loi dite HPST, qui a occupé notre commission pendant de longues semaines au cours du premier trimestre 2009. Il ne s’agit pas d’un bilan qualitatif de la loi : celui-ci serait très prématuré puisque les agences régionales de santé ne sont mises en place que depuis à peine un an et que les structures de la nouvelle gouvernance de l’hôpital public viennent seulement d’être constituées.
L’objectif de ce rapport, plus modeste, est de vérifier que les mesures réglementaires nécessaires pour l’application de la loi votée par le Parlement ont bien été prises – ce qui ne nous empêche pas d’émettre des jugements sur les choix qui ont présidé à tel ou tel dispositif réglementaire. Conformément à l’article 145-7 du Règlement, notre rapport fait état de la publication des textes réglementaires et des circulaires nécessaires à la mise en œuvre de ladite loi ainsi que des dispositions qui n’auraient pas fait l’objet des textes d’application nécessaires. Une partie de notre bilan a donc un caractère notarial.
Initialement composé de 33 articles, le projet de loi HPST s’est considérablement enrichi puisque, à la fin de la longue discussion parlementaire qui a conduit à son adoption, il était constitué de 135 articles.
Un important travail réglementaire était nécessaire pour mettre en œuvre les nombreuses dispositions du texte : sur les 161 décrets en Conseil d’État attendus, 112 ont été publiés, et 42 décrets simples sur les 79 attendus.
Le taux de publication de l’ensemble des mesures réglementaires d’application, hors ordonnances et arrêtés, est de 64 %, mais il cache de grandes disparités. Si les titres Ier et IV, relatifs à la modernisation des établissements de santé et à l’organisation territoriale du système de santé, connaissent des taux de publication supérieurs à 80 %, les titres II « Accès de tous à des soins de qualité » et III « Prévention et santé publique » ont des taux de publication plus faibles, respectivement de 40 et 54 %.
Le jugement technique que nous portons sur l’application de la loi est donc partagé. S’il est positif sur les titres Ier et IV, il est beaucoup plus réservé s’agissant du titre III et, surtout, du titre II. J’espère que le Gouvernement nous apportera des explications sur ces retards et pourra nous indiquer les dates de publication prévues.
Au-delà de ce bilan statistique, je souhaite vous livrer quelques appréciations personnelles sur trois enjeux particuliers de la loi que sont la formation des médecins généralistes, la démographie médicale et le statut des établissements de santé.
Je commencerai par saluer la contribution de la loi HPST à la revalorisation de la médecine générale et à l’essor de la filière universitaire. Crise des vocations, identité professionnelle en mutation, difficultés à trouver des remplaçants, burn out des praticiens, relations complexes avec les caisses d’assurance maladie : les signes d’une véritable crise de la médecine générale ne manquaient pas lorsque nous avons abordé l’examen du projet de loi HPST. Il n’existe pas de solution miracle à cette crise profonde, liée à l’évolution des pratiques professionnelles, à la démographie médicale et à des changements sociaux importants qui modifient la place du médecin dans notre société.
Le législateur a apporté une large contribution au traitement des difficultés de la profession à travers trois mesures principales, dont la mise en œuvre marque une nouvelle étape dans la revalorisation de la médecine générale.
Il a tout d’abord défini de façon légale, claire et positive la médecine générale, dite de premier recours, pour la distinguer des modes d’exercice particuliers ; il a également ouvert la voie à une recomposition profonde des structures d’exercice de la médecine générale en établissant un cadre légal favorisant le développement des maisons de santé et des pôles de santé et en confiant aux agences régionales de santé (ARS) la mission d’en organiser le déploiement, en lien avec les collectivités territoriales ; il a enfin apporté une contribution que l’on pourrait qualifier de volontariste à l’essor de la filière universitaire de médecine générale en fixant des objectifs quantifiés en matière de créations de postes d’enseignant de médecine générale.
Les deux premières mesures ne produiront des effets visibles qu’à moyen ou à long terme, lorsque les ARS auront mis en œuvre des politiques territorialisées d’aménagement de l’offre de soins et que nous disposerons du recul nécessaire pour en apprécier le bilan. Il apparaît que la structuration et la consolidation de l’offre de soins en médecine générale sont bien identifiées par les agences comme une priorité.
La médecine générale a été reconnue comme une spécialité à part entière en 2002 et l’internat a été créé en 2004, mais il a fallu attendre 2008 pour que soit institué un corps d’enseignants titulaires, indispensables au fonctionnement de la filière. Avec la loi HPST, les pouvoirs publics se sont donné les moyens de développer ce corps à la mesure de l’enjeu que constitue pour notre système de santé la formation des médecins généralistes de demain. Il ressort de nos travaux que la mise en application des dispositions correspondantes de la loi est satisfaisante et que celles-ci ont donné une véritable impulsion au développement de la filière universitaire de médecine générale.
En ce qui concerne la démographie médicale, la situation est assez paradoxale. La France n’a jamais eu autant de médecins que depuis quelques années mais, parallèlement, les déserts médicaux n’ont cessé de se développer. Les difficultés actuelles tiennent plus à la répartition des médecins sur le territoire qu’à leur nombre, et la baisse prochaine de leurs effectifs, conséquence d’une mauvaise gestion du numerus clausus des études médicales dans les années 1990, ne pourra que les aggraver si aucune mesure corrective n’est prise.
Pour agir sur la répartition de l’offre de soins, trois catégories de mesures sont envisageables : des mesures strictement incitatives, respectant le principe de la liberté d’installation des praticiens libéraux ; des mesures « désincitatives », consistant à mettre à contribution les médecins des zones très denses en matière d’offre de soins, pour répondre aux besoins de santé des zones moins favorisées ; enfin, des règles contraignantes d’installation pour les médecins, à l’image de celles mises en place pour les pharmaciens.
La stratégie qui sous-tend la loi HPST privilégie clairement le premier type de mesures. Elle a ainsi mis en place un dispositif de bourses d’études assorti de l’obligation de s’installer dans une zone déficitaire ; elle a également régionalisé l’internat pour former les futurs médecins au plus près des territoires qui ont le plus besoin d’eux ; enfin, elle a fait de la régulation de la démographie médicale une priorité assignée aux agences régionales de santé.
La loi a également diversifié les outils mis à la disposition des agences. Ainsi, à partir de 2013 – et seulement en cas d’échec des mesures incitatives –, les agences pourront, dans le cadre de « contrats santé solidarité » et à partir d’une évaluation concertée des besoins de chaque territoire, proposer aux médecins des zones « sur-dotées » de prêter main-forte à leurs confrères des zones déficitaires ou, s’ils refusent, de verser une contribution, destinée à abonder les fonds destinés à financer la pratique professionnelle des médecins installés en zones déficitaires.
Le Gouvernement a fait le choix de ne pas mettre en application les contrats santé solidarité. Il faut souhaiter que les autres mesures prévues par la loi HPST suffiront à résoudre les difficultés actuelles. Si tel n’est pas le cas, il est à craindre que les pouvoirs publics n’auront d’autre choix, pour garantir à nos concitoyens la protection de la santé que la Constitution leur garantit, que celui de recourir à des mesures contraignantes, qui seront bien plus difficiles à accepter par la profession.
La loi HPST a profondément modifié le statut, la gouvernance et les missions des établissements de santé – c’est l’objet du titre Ier. Le projet déposé sur le bureau de l’Assemblée prévoyait de ne plus distinguer que deux catégories d’établissements de santé selon qu’ils étaient publics ou privés, ce qui plaçait dans la même catégorie légale les cliniques à but lucratif et les établissements à but non lucratif, qui constituaient auparavant la catégorie des établissements privés participant au service public hospitalier (hôpitaux PSPH). L’Assemblée a souhaité rétablir une catégorie légale spécifique pour ces établissements, désormais désignés sous le nom d’établissements de santé privés d’intérêt collectif (ESPIC).
Il ressort des auditions que nous avons conduites, Christian Paul et moi-même, que la spécificité des ESPIC n’a pas toujours été suffisamment prise en compte dans l’élaboration des décrets d’application, notamment en ce qui concerne l’organisation financière et l’investissement immobilier des établissements de santé, les possibilités de détachement de praticiens hospitaliers et les groupements de coopération sanitaire. J’aimerais, monsieur le ministre, que vous nous rassuriez sur ce point.
M. Christian Paul, corapporteur. Pendant plusieurs mois, Jean-Marie Rolland et moi-même nous sommes livrés à un travail d’un nouveau type qui nous a conduits à surveiller scrupuleusement la mise en œuvre d’une loi – en l’occurrence la loi HPST.
S’il avait suffi de faire un inventaire notarial des travaux réglementaires, notamment des décrets d’application, nous serions sans doute parvenus à des conclusions identiques. Mais, conformément à l’objectif de la mission de contrôle qui est désormais confiée au Parlement, nous ne nous sommes pas contentés de dresser un bilan quantitatif.
Le problème doit être envisagé plus globalement – et avec une certaine gravité. Le groupe socialiste s’était en son temps exprimé contre le projet de loi HPST, et ce n’est pas parce que nous minimisions les problèmes : nous sommes très conscients de leur gravité, qu’il s’agisse de l’égalité d’accès aux soins, des déserts médicaux, de la gouvernance de l’hôpital ou de la mise en place des agences régionales de santé. Mais il ne s’agit pas de réécrire la loi. Nous aurions pu trouver un accord sur les objectifs, mais nous désapprouvons totalement la très faible concertation qui a entouré la préparation de ce texte et, surtout, son manque d’ambition. En effectuant notre travail d’évaluation sur le terrain, il est apparu que nos inquiétudes étaient parfaitement justifiées.
Faire le bilan de la loi HPST en avril 2011, c’est en quelque sorte faire le bilan de cette législature en matière de politique de santé et d’organisation de l’offre de soins. C’est à ce travail que nous nous sommes livrés.
Si la loi HPST contient quelques outils qui produiront des effets à long terme et auxquels nous pourrions souscrire, ils ne sont pas en mesure d’enrayer la très profonde dégradation, dans nos territoires, de l’offre de soins et du système hospitalier.
En matière de lutte contre les inégalités d’accès aux soins, la loi HPST n’apporte pas de réponse satisfaisante, en dépit de son titre II : « Accès de tous à des soins de qualité ». Cet objectif n’est pas atteint et nous observons une dégradation profonde de la situation.
Je ne reviendrai pas sur les reculades des dernières années en matière d’encadrement des dépassements d’honoraires ou de lutte contre les refus de soins, ni sur la volonté de « délégiférer ». Avant même que la loi HPST soit appliquée, la majorité propose – elle l’a fait au Sénat et le fera peut-être ici même ce soir – de revenir en arrière en supprimant des outils efficaces pour répondre à diverses pressions.
L’échec le plus grave de la loi HPST est qu’elle n’a pas réussi à freiner la progression des déserts médicaux.
En 2008, notre commission avait adopté à l’unanimité le rapport d’information de notre collègue Marc Bernier, député de la majorité. Ce rapport contenait un certain nombre de propositions, qui ne sont que très peu reprises dans la loi HPST. Si l’article 36 de la loi définit les soins de premier recours et les missions du médecin généraliste, la portée de ses dispositions est quasiment inexistante. Nous avons appris au cours de nos auditions que 50 % seulement des contrats d’engagement de service public – il s’agit de bourses d’études assorties d’une obligation d’exercice en zone déficitaire – sont pourvus. Quant au contrat santé solidarité issu d’un amendement de notre collègue M. Rolland et que vous allez nous proposer dans quelques heures d’abroger, il n’a jamais été mis en œuvre. Je le regrette, tout en sachant que ce n’est pas une mesure miracle. Il aurait été courageux d’aller au bout de la démarche consistant à ce que les médecins installés en zone dense puissent exercer quelques années dans les zones « sous-dotées ». Cette mesure non plus, qui n’est pourtant pas révolutionnaire, n’a pas été appliquée.
Je donne toutefois acte au Gouvernement – dans un débat de ce type, il est important de faire preuve de la plus grande objectivité – que les dispositions relatives à la filière universitaire de médecine générale représentent un réel progrès et auront sans aucun doute des effets positifs dans une dizaine d’années.
En auditionnant les professionnels, nous avons eu le sentiment que cette législature n’a rien apporté – je le regrette car je suis confronté quotidiennement à des problèmes liés à la mauvaise répartition des médecins sur le territoire. Notre pays a perdu cinq années, dans un domaine dont tout le monde – la majorité comme l’opposition – reconnaît qu’il nécessite des mesures d’urgence.
Le groupe SRC a fait des propositions très claires sur le sujet. Pour nous, la liberté d’installation n’est plus un tabou. Nous ne défendons pas des mesures coercitives, mais des mesures de régulation. La loi HPST ne prévoyait pas le plafonnement des installations dans les zones denses – ce qui pourrait être confié aux ARS, par le biais des schémas régionaux d’organisation des soins ambulatoires – et n’allait pas assez loin dans la mise en place des maisons de santé pluridisciplinaires et des centres de santé. Nous sommes en désaccord avec la majorité sur le fond, et le bilan de l’application de la loi nous conforte dans l’idée qu’aujourd’hui, et plus encore qu’en 2007, il est indispensable d’agir.
En ce qui concerne l’hôpital public, la loi HPST avait été annoncée comme un véritable big bang en matière d’organisation et d’efficience médico-économique. Manifestement, le big bang n’a pas eu lieu : le système hospitalier se trouve toujours dans une situation de crise aiguë. Et, si les nouveaux outils de gouvernance sont mis en place sur le papier sans difficultés apparentes, leur mise en œuvre sur le terrain déstabilise toujours les professionnels médicaux et paramédicaux et nourrit le malaise profond du système hospitalier. On peut difficilement demander aux professionnels de réfléchir à une évolution qualitative de leur profession et leur proposer essentiellement des mesures de gestion de pénurie budgétaire ! Les directeurs d’hôpital ont été promus managers et, depuis plusieurs semaines, ils sont soumis à des indicateurs de performance fondés essentiellement sur leur capacité à réaliser des économies budgétaires. Après l’application brutale de la tarification à l’activité (T2A), qui avait profondément transformé l’hôpital public, ils ressentent cela comme une double peine.
En ce qui concerne l’hôpital public et sa gouvernance, de plus en plus calquée sur celle du secteur privé, des évolutions essentielles comme la coopération hospitalière, présentée comme une solution miracle, semblent marquer le pas ; quant à la démocratie sanitaire, très attendue par les associations, locales et nationales, nous avons le sentiment que la loi HPST ne l’a pas fait progresser.
Enfin, nous ne contestons pas le bien-fondé des agences régionales de santé, mais leur première année de fonctionnement a donné lieu à un interminable meccano administratif, ce qui a nui à la mise en place des politiques publiques. Les équipes qui forment les agences régionales de santé ont établi leurs feuilles de route en matière de prévention, de politique d’éducation thérapeutique ou de SROS ambulatoire, mais les résultats ne sont pas mesurables.
Les directeurs des agences sont désormais soumis à des indicateurs de résultats, et nous souhaitons vous entendre sur ce point, monsieur le ministre. Les performances quantitatives que vous voulez appliquer aux directeurs généraux des agences et aux directeurs des hôpitaux sont-elles la meilleure manière de piloter la transformation du système hospitalier ? Le groupe SRC ne le pense pas.
Nous avons procédé à l’évaluation du travail réglementaire avec la plus grande précision, mais il était de mon devoir d’alerter notre commission sur la situation réelle sur le terrain. L’application de la loi HPST est très en retard. L’absence d’ambition initiale se retrouve dans ce faux-plat interminable qui affecte l’ensemble des dossiers, notamment la lutte contre les déserts médicaux.
Vous l’aurez compris, je porte sur la mise en œuvre de la loi HPST une appréciation extrêmement critique.
M. le président Pierre Méhaignerie. Dans un pays drogué au pessimisme, il convient de rappeler que notre système de santé est l’un des plus efficaces et des plus solidaires du monde, et il est préférable à celui de nombreux pays européens. Veillons à ne pas tomber dans le pessimisme ambiant, très démobilisateur !
S’agissant de la médecine de premier recours, l’expérience montre que les mesures « négatives », compte tenu de l’évolution des professions vers le salariat, ne produiront que peu d’effets. En revanche, les maisons pluridisciplinaires de santé ont des effets très positifs, mais nous attendons des réponses claires quant à leur mode de financement.
Enfin, les agences régionales de santé sont un très bon produit, à condition qu’elles ne se traduisent pas par une couche supplémentaire de bureaucratie. Elles doivent pouvoir disposer de marges de manœuvre suffisantes pour être des acteurs de terrain et empêcher les administrations centrales de reprendre le pouvoir.
M. Xavier Bertrand, ministre du travail, de l’emploi et de la santé. La loi HPST, réforme majeure, a modifié l’organisation territoriale de notre système de santé, en même temps qu’elle visait à le moderniser. Son adoption a été précédée d’une longue concertation : commission Larcher, états généraux de l’organisation de la santé, rapport Ritter sur la création des ARS, rapport Flajolet sur les disparités territoriales des politiques de prévention sanitaire, entre autres. Et les débats, tant en commission qu’en séance publique, devant les deux assemblées, ont été longs et approfondis.
Le texte était d’ampleur avec quatre titres et 135 articles. Les huit ordonnances nécessaires à son application ont été prises. Sur les 154 décrets prévus, 112 ont été publiés. Une vingtaine sont en cours d’élaboration et devraient être publiés d’ici mai. Les autres font encore l’objet d’une concertation, dont pas moins de dix concernant la biologie, dans l’attente de l’examen par le Sénat du projet de loi relatif à la bioéthique, qui aura lieu la semaine prochaine. Enfin, quelques dispositions du texte, notamment celles relatives aux contrats santé solidarité, demeurent en suspens dans l’attente de l’adoption de la proposition de loi de M. Jean-Pierre Fourcade. La proposition de loi déposée par le sénateur Fourcade, adoptée par le Sénat et que l’Assemblée va examiner, permettra d’avancer.
Le travail accompli par les services du ministère de la santé, dont je salue le professionnalisme des personnels, a donc été considérable. Pouvions-nous aller plus vite ? L’un des plus sûrs moyens de parvenir à publier tous les textes réglementaires en temps utile est, comme je l’avais fait lors de la réforme de l’assurance maladie en 2004, alors que j’étais secrétaire d’État à la santé, de les préparer et de les soumettre à la concertation en même temps que le projet de loi – sachant qu’en moyenne à peine 5 % d’un texte est modifié par voie d’amendement. On gagne ainsi un temps considérable. Je m’étais engagé en juin 2004, lors du vote de la loi, à ce que 80 % des décrets soient publiés à la fin de l’année : à l’échéance, 92 % l’avaient été !
Venons-en au fond.
La loi HPST a modifié en profondeur l’organisation interne de l’hôpital, lequel s’inscrit désormais clairement dans une offre de soins territoriale, et décloisonné notre système de santé. Le changement est en marche : l’hôpital prend sa place dans les filières de soins, en relation avec l’ensemble des acteurs de santé. Le plus important aujourd’hui pour les établissements est de s’adapter à leur environnement pour être au plus près des besoins sanitaires de la population et y répondre au mieux. La réforme de la gouvernance des établissements de santé a également été menée à bien.
Nous allons prochainement célébrer le premier anniversaire des ARS, ce qui nous donnera l’occasion de dresser un premier bilan. J’ai des réunions de travail mensuelles avec leurs directeurs généraux. Depuis le début, je ne cesse d’appeler leur attention sur l’importance pour les ARS de n’être pas perçues comme des structures administratives repliées sur elles-mêmes – sur ce point, je partage tout à fait l’avis du président Méhaignerie. Établissements publics placés sous la tutelle des ministres chargés de la santé, de l’assurance maladie, des personnes âgées et des personnes handicapées, les ARS se sont, dans chaque région, substituées à sept structures : l’agence régionale de l’hospitalisation (ARH), les directions régionale et départementale des affaires sanitaires et sociales (DRASS et DDASS), le groupement régional de santé publique (GRSP), l’union régionale des caisses d’assurance maladie (URCAM), la mission régionale de santé (MRS) et les caisses régionales d’assurance maladie (CRAM). Elles se sont au début concentrées sur leur mission qui était de faire se fondre toutes ces structures en une seule entité. Des questions légitimes se sont fait jour, tant de la part des élus que des professionnels de santé. Ceux-ci notamment s’interrogeaient : ces nouvelles structures seraient-elles un animateur du système de santé en région, ou un ennemi ?
Le périmètre de compétences des ARS intègre tous les secteurs du champ de la santé. En un mot, il recouvre tout le parcours de soins, très diversifié, des patients. Un patient qui consulte un jour dans une clinique privée peut fort bien se rendre plus tard à l’hôpital public. Dans le même temps, il voit divers professionnels de santé en ville et quand, plus âgé, il entre en maison de retraite, établissement médico-social, ses soins y sont pris en charge par l’assurance maladie. Les ARS, qui ont compétence en tous ces domaines, ont un rôle d’animateur et contribuent ainsi au décloisonnement de notre système de santé. Loin de se refermer sur elles-mêmes, elles ont vocation à se tourner vers l’ensemble des acteurs de la santé.
La proposition de loi du sénateur Fourcade permettra de revenir sur certaines incompréhensions sur lesquelles j’aurai d’ailleurs l’occasion de m’exprimer lors du débat parlementaire des 12 et 13 avril. Elle comporte notamment des mesures issues de la concertation sur la médecine de proximité que Nora Berra et moi-même avons engagée avec l’ensemble des professionnels. L’enjeu est bien de renforcer l’attractivité de la médecine de premier recours et de revaloriser la médecine générale. En la matière, après la période 2004-2007 et l’institution du médecin traitant, nous avons franchi une étape supplémentaire. Il y a maintenant une véritable reconnaissance de la spécificité de la médecine générale, laquelle était attendue depuis longtemps. Les différents acteurs ne se plaignent évidemment pas de ce point qui est essentiel pour l’avenir de notre système de santé.
Pour que la loi HPST soit efficace, il convient en effet qu’elle soit simple et que l’ensemble des outils qu’elle préconise soit mis en place. C’est précisément ce à quoi vise la création de la société interprofessionnelle de soins ambulatoires (SISA), une adaptation du droit de la société civile de moyens (SCM) ou de la société civile professionnelle (SCP) étant fiscalement problématique : nous ne savions pas, en effet, comment prendre en compte et reverser l’ensemble des rémunérations. Quoi qu’il en soit, si le nom diffère, l’esprit n’en demeure pas moins identique.
Les maisons de santé sont quant à elles désormais dotées de la personnalité juridique et peuvent accueillir différents professionnels de santé – le Gouvernement et le rapporteur vous proposeront d’y inclure également les pharmaciens.
S’agissant du contrat santé solidarité, j’assume pleinement la volonté d’en retirer la partie coercitive et d’en conserver la partie incitative, seule garante d’efficacité. Je crains que, si l’on commence à toucher à la liberté d’installation, les professionnels de santé ne s’interrogent sur un encadrement à venir de la liberté de prescription ou sur la mise en place de nouvelles modalités de rémunération. Ébranler l’un des piliers de la médecine libérale, c’est la déstabiliser avant de la détruire, et ce n’est ni mon intention, ni mon ambition. Tant que j’occuperai mes fonctions, je demeurerai dans cette logique.
Par ailleurs, notre système de santé a besoin de confiance et ceux qui prétendent le réformer sans les professionnels de santé font fausse route : il est fallacieux de croire que nous saurions mieux faire qu’eux, sans eux, et c’est pourquoi nous avons besoin d’outils nouveaux.
Je précise également que je tiens à supprimer l’obligation de déclaration des absences programmées.
S’agissant du développement personnel continu (DPC) – pour lequel je souhaite l’organisation d’une gestion paritaire –, les textes sont prêts, mais j’ai d’autant moins l’intention de les publier pendant que se déroulent les assises du médicament que nous pouvons nous permettre d’attendre le mois de juin.
Monsieur Christian Paul, il n’est pas question d’entrer dans la logique des objectifs quantifiés de l’offre de soins (OQOS) telle qu’imaginée par certains services : je ne crois ni au rationnement des soins ni à l’application de mesures coercitives. Aucun hôpital n’a fermé le 30 octobre faute d’argent et cela ne se produira pas. Je préfère proposer une progression de l’ONDAM à hauteur de 2,8 % – ce qui demande des efforts, j’en ai conscience – plutôt que d’être contraint d’imposer un jour des sacrifices avec un ONDAM qui serait en baisse d’autant, comme tel est d’ailleurs le cas dans certains pays.
En outre, le nombre de personnels médicaux a augmenté dans les hôpitaux ces dernières années. Leurs postes seront préservés et les effectifs garantis. Le non-remplacement d’un fonctionnaire sur deux ne s’y applique pas et il serait pure folie qu’il en aille autrement quand les besoins de santé de la population évoluent, notamment en raison de son vieillissement.
En ce qui concerne les contrats de bourses d’études, je tiens à mettre fin à plusieurs aberrations. Nos services doivent être plus rapides afin de les débloquer, de les valoriser et de garantir qu’un étudiant signant un contrat et souhaitant par exemple exercer en Picardie pourra le faire. Cela n’étant pas le cas aujourd’hui, il ne faut pas s’étonner que les jeunes soient peu nombreux à s’y précipiter.
Quelques mois après la mise en œuvre de la loi, il est possible d’en pointer les imperfections. J’assume ce travail d’évaluation et de correction, lequel doit d’ailleurs être permanent.
S’agissant des indicateurs de performance, aucun directeur d’hôpital ou d’ARS ne se métamorphose en costkiller ou n’ambitionne d’être bien noté parce qu’il réduirait l’accès aux soins. Aucun responsable politique, quel que soit son camp, ne saurait raisonner de la sorte.
En ce qui concerne les ARS, j’ai veillé à ce que, dans le cadre de la campagne tarifaire des établissements de santé, des garanties soient prises quant aux dotations affectées aux missions d’intérêt général et à l’aide à la contractualisation (MIGAC). D’aucuns assurent, dont les fédérations nationales des établissements de santé, que cela ne s’est jamais vu. D’ordinaire, la visibilité des MIGAC – qui offrent pourtant sur le terrain de véritables moyens de négociation et de restructuration – est nulle du début à la fin de l’année. Désormais, compte tenu de l’évolution de l’activité et des tarifs, les budgets augmenteront, mais les directeurs d’ARS disposeront des moyens qui leur sont nécessaires afin de promouvoir la contractualisation. Notre seule logique est de faciliter un développement harmonieux et décloisonné de l’ensemble du système.
Par ailleurs, j’ai l’intention de travailler au problème des incidences des prescriptions hospitalières sur la médecine de ville, la question de la pertinence des actes ne constituant en rien un tabou à mes yeux, bien au contraire.
Je répète ce point essentiel : la loi HPST contribue à moderniser, à optimiser et à réorganiser notre système de soins, tout en le décloisonnant.
M. Jean-Pierre Door. Le comité d’évaluation de l’application de la loi HPST créé par un amendement parlementaire à son article 35 rendra un rapport au Parlement au mois de juin. Présidé par Jean-Pierre Fourcade et installé à la fin de 2009, il a permis d’auditionner plus de 120 personnes – représentants des administrations, des établissements de santé, des conférences de territoire, des syndicats de professionnels de santé. Il a de surcroît procédé à une enquête nationale auprès des présidents de conseils de surveillance, de commissions médicales d’établissement (CME) et d’hôpitaux publics de six régions, y compris ultramarines. En tant que membre de ce comité, je puis témoigner du sérieux de ses travaux et je regrette que notre débat se déroule avant la remise de son rapport, lequel proposera un certain nombre d’amendements utiles à de futures discussions parlementaires.
Le comité a constaté que l’esprit de la loi est globalement salué par les personnes auditionnées, même si certaines critiques se sont fait jour. Outre que les nouvelles institutions de la gouvernance hospitalière ont été mises en place dans les délais prévus sans aucun blocage ni conflit, les acteurs de l’hôpital en ont souvent assimilé l’esprit. L’enquête menée par la conférence des présidents de CME montre également que les hôpitaux sont désormais dirigés par un binôme : le directeur et le président de la CME.
Les ARS, quant à elles, se bureaucratisent et les enjeux de management y sont importants puisque les effectifs y sont nombreux. Nous savons que le processus sera long et difficile, en particulier pour les agences les plus importantes.
Outre que le comité continuera ses travaux afin d’approfondir et de valider ces différents constats, il vous fera part prochainement, monsieur le ministre, des nombreux amendements qui pourront être discutés avec vos services afin de modifier éventuellement la loi HPST pendant l’été.
Enfin, le comité Fourcade et les services du ministère de la santé travaillent beaucoup ensemble, mais je note parfois quelques difficultés ou contradictions selon que nos débats se déroulent en interne ou à l’extérieur.
Mme Catherine Lemorton. La proposition de loi de M. Jean-Pierre Fourcade aura au moins le mérite de nous montrer ce que signifie « délégiférer ». Si nous n’avions pas bien compris les propos du Président de la République au lendemain des élections régionales, nous savons aujourd’hui les traduire : faire ou défaire, c’est toujours travailler.
Je ferai quelques remarques sur le seul titre III, « Prévention et santé publique », dont nous avions d’ailleurs eu l’occasion de dénoncer le peu de substance. S’il est passé de 4 à 35 articles, un certain nombre de décrets d’application ne sont en effet pas parus.
L’article 82 dispose qu’un rapport sera remis avant le 31 décembre 2010 sur le nombre de malades souffrant de pathologies dues à l’alcool, au tabac et à la drogue. Or il n’en a rien été alors que la mission commune à l’Assemblée nationale et au Sénat sur la toxicomanie, à laquelle j’appartiens, a auditionné des représentants d’institutions et d’associations qui lui ont déjà communiqué les chiffres. Si nous en avions disposé plus tôt, notre travail aurait été facilité.
L’article 83 concerne la pharmacovigilance et le signalement d’effets indésirables de certains médicaments par des patients ou leurs associations. Le décret d’application de cet article, voté au mois de juillet 2009, n’est toujours pas paru alors que, pendant la pandémie de grippe A, les malades ont pu déclarer directement les effets secondaires dont ils étaient victimes sur les sites des centres de pharmacovigilance.
Nous pouvons en revanche nous féliciter que le décret d’application concernant l’article 84 ne soit pas publié puisque nous présenterons des amendements à la proposition de loi de M. Fourcade concernant l’éducation thérapeutique – nous constatons en effet depuis l’été dernier un certain nombre de dérives dont l’industrie pharmaceutique est responsable.
Comment expliquer que le décret concernant l’article 87 n’ait pas été publié alors qu’il concerne la contraception d’urgence et que l’on déplore plus de 200 000 avortements chaque année ?
L’article 107 est quant à lui relatif aux conditions d’application des règles en matière de lutte contre la propagation internationale des maladies. Alors que nous avons eu l’occasion de réaliser, si j’ose dire, des travaux pratiques quelques mois après le vote de la loi, comment expliquer une fois encore que le décret n’ait pas été publié ?
Enfin, le constat est identique s’agissant du décret concernant l’article 112 dédié à la prévention de l’obésité et du surpoids. La discussion de ce dernier avait été l’occasion de formuler un certain nombre de remarques que nous partagions d’ailleurs avec Mme Valérie Boyer qui, à la suite de son remarquable rapport, avait déposé plusieurs amendements. Tout est, hélas, tombé à l’eau au motif qu’une charte éthique sur la publicité télévisuelle avait été signée avec l’industrie agro-alimentaire afin de favoriser les changements de comportement alimentaire. Pourtant, je n’ai pas constaté de changement dans l’information diffusée aux enfants entre les dessins animés !
M. Jean-Luc Préel. Je félicite MM. Christian Paul et Jean-Marie Rolland pour le bon travail qu’ils ont accompli. Je sais, par ailleurs, que M. Jean-Pierre Door remettra un autre rapport, mais je crains que les élections présidentielles ne surviennent avant que nous puissions légiférer de nouveau.
L’importante loi HPST était très attendue et si l’on peut se féliciter que 154 décrets d’application sur 240 aient été publiés, il n’en reste pas moins qu’elle a été votée au mois de juin 2009. Son objectif, même s’il n’est hélas pas encore atteint, était d’assurer un excellent système de santé pour tous sur l’ensemble du territoire. Ambitieuse, elle comportait également un grand nombre d’articles. Enfin, elle doit être revisitée dans le cadre de la proposition de loi de M. Fourcade, votée au Sénat en première lecture, laquelle revient sur un certain nombre de dispositions, ce qui n’est pas sans soulever un problème législatif puisque des articles, comme celui qui concerne le contrat santé solidarité, ont été votés mais n’ont pas été appliqués.
Par ailleurs, cette loi n’a pas résolu le problème majeur de l’équilibre financier cher à Yves Bur. Or, en prolongeant l’existence de la CADES de quatre années supplémentaires, nous avons confié à cette dernière le soin d’absorber les déficits de 2011. Ne pensez-vous pas, monsieur le ministre, qu’il est donc impératif de voter une loi de financement pour 2012 en équilibre si nous ne tenons pas à en créer de nouveaux ?
Je reviendrai sur trois points essentiels, non sans avoir préalablement mentionné la question des dépassements d’honoraires : une chose est d’évoquer une médecine d’excellente qualité pour tous, une autre est qu’elle le soit à des tarifs remboursables. Que comptez-vous donc faire en la matière ?
Tout d’abord, les ARS, service unique de la santé sur le plan régional, sont désormais installées – même si cela n’a pas été pas simple –, les décrets d’application ayant été publiés. Défenseur d’un tel concept depuis longtemps, d’abord à l’UDF puis au Nouveau Centre, je ne peux que m’en réjouir car il convenait de remédier à ce défaut majeur qu’était la séparation entre la médecine de ville et la médecine hospitalière, les secteurs sanitaire et médico-social, les domaines de la prévention et du soin. À cela s’ajoute que l’échelon régional me semble pertinent. En revanche, pourquoi continuons-nous à voter un ONDAM avec des sous-objectifs qui constituent autant de cloisonnements alors que nous avons voulu supprimer ces derniers en mettant en place un responsable unique de la santé sur le plan régional ? Je rappelle que le président Méhaignerie est lui-même également très attaché aux objectifs régionaux pour les dépenses de santé (ORDAM).
Il conviendrait, de surcroît, de clarifier les relations entre la CNAM et les ARS. La première est une agence atypique qui ambitionne de s’occuper de l’ensemble du secteur de la santé et son directeur, M. Van Roekeghem, que je connais bien, s’intéresse beaucoup au secteur hospitalier auquel la Caisse impose parfois des sanctions financières disproportionnées.
Les conférences régionales de santé devraient être quant à elles plus autonomes de manière qu’elles puissent jouer un véritable rôle.
Ensuite, si la loi HPST a défini la médecine de premier recours, les mesures relatives au contrat santé solidarité qui ont été votées présentent un certain nombre de lacunes. La proposition de loi de M. Fourcade doit y remédier, mais les problèmes demeurent et ils sont loin d’être réglés : démographie des professionnels de santé, répartition territoriale, permanence des soins, dépassements d’honoraires. S’agissant du premier point, il convient de redonner du temps médical en diminuant les tâches administratives et en favorisant un transfert de certaines d’entre elles grâce à la création d’un corps d’infirmières cliniciennes. Les évolutions, sur ce plan-là, sont très timides.
Comme la loi le prévoit, nous devons également mettre en place un numerus clausus régional par spécialité en tenant compte des besoins dans les dix prochaines années. Qu’en est-il exactement ?
Afin de promouvoir une meilleure répartition des professionnels de santé, il convient aussi de développer des mesures incitatives et de les faire connaître, d’installer le guichet unique – également très attendu par les étudiants – et de faire en sorte que les maisons de santé disposent d’un véritable projet médical.
Que comptez-vous faire s’agissant du secteur optionnel, dont la mise en place était prévue depuis plusieurs mois, un accord ayant été signé entre la CNAM et les assurances complémentaires ?
Enfin, l’installation d’un « patron de l’hôpital » constitue, semble-t-il, un progrès, mais celui-ci est placé sous la dépendance directe des ARS, lesquelles le contrôlent de manière assez stricte – ce qui n’est peut-être pas un mal – sans que les médecins aient leur mot à dire. Un malaise semble d’ailleurs se faire jour parmi eux. Ne serait-il pas opportun de redonner un peu de pouvoir aux CME afin qu’elles soient à même de voter le projet médical ?
La loi HPST ne prend pas en compte les problèmes spécifiques des hôpitaux psychiatriques, dont ceux de l’hospitalisation sous contrainte et de la sectorisation. En sera-t-il bientôt différemment ?
La proposition de loi de M. Fourcade concerne principalement la médecine ambulatoire. Or des réformes sont sans doute nécessaires dans le domaine hospitalier ainsi que dans les autres secteurs de la santé. Quand sera-t-il donc possible de toiletter la loi HPST sur ces plans-là ?
M. le ministre. J’ai tenu à être personnellement présent lors de cette audition comme MM. les corapporteurs et M. le président me l’ont demandé. Plusieurs d’entre vous souhaitent légitimement m’interroger mais, compte tenu de mon emploi du temps, je suis contraint de partir et je ne veux absolument pas bâcler mes réponses. Si vous le souhaitez, je peux annuler mes rendez-vous prévus en début de soirée pour revenir devant vous à vingt et une heures.
M. Bernard Perrut, président. Mes chers collègues, je vous propose donc de nous retrouver à vingt et une heures, pour une séance dont la première partie sera consacrée à la poursuite de l’audition de M. le ministre, que je remercie en votre nom pour sa disponibilité.
M. Paul Jeanneteau. Dans sa contribution, notre corapporteur Jean-Marie Rolland indique que « la situation démographique médicale en France présente un paradoxe : la France n’a jamais eu autant de médecins que ces dernières années, mais c’est précisément au même moment que se sont développés les déserts médicaux ». En effet, le problème n’est pas de démographie à proprement parler, mais de densité médicale.
Quoi qu’en dise M. Christian Paul, la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires – HPST – comporte des mesures en faveur de l’accès aux soins, qui est d’abord l’accès à la médecine libérale de premier recours. Elle a permis le développement des maisons et des pôles de santé, l’essor de la filière universitaire de médecine générale – avec la création d’un corps enseignant titulaire –, et l’adoption de mesures incitatives dans le respect du principe de la liberté d’installation des praticiens libéraux. Ces dernières seront-elles suffisantes ? Jean-Marie Rolland craint que la profession n’ait du mal à accepter des dispositions contraignantes mais les pharmaciens d’officine, par exemple, ne vivent-ils pas bien, depuis fort longtemps, avec un double numerus clausus, à l’entrée en première année d’études, puis pour l’installation, ce qui assure un service à la fois de qualité et de proximité sur l’ensemble du territoire ? Ne conviendrait-il pas d’étudier un dispositif similaire en concertation avec les médecins ? Il me semble que le double numerus clausus pourrait être accepté s’il s’intégrait dans une réforme à moyen terme de la profession, offrant des perspectives claires aux futurs médecins.
M. Bernard Perrut. M. Christian Paul a parlé de « crise aiguë » et de « déstabilisation ». Je ne partage pas cette analyse. Dans les hôpitaux, notamment dans celui dont je préside le conseil de surveillance, je constate des évolutions positives et une adaptation aux territoires et aux besoins de santé.
Alors que, comme plusieurs collègues et comme la Fédération hospitalière de France, je nourrissais des inquiétudes quant au fonctionnement des agences régionales de santé, j’observe que celle de la région Rhône-Alpes est présente sur le terrain et qu’elle remplit sa mission d’animation et de décloisonnement, dans un esprit fédérateur.
La loi HPST procède à une réforme en profondeur de la gouvernance hospitalière. Certes, l’équilibre des pouvoirs a été modifié, mais je constate que le conseil de surveillance et, donc, les élus ont toute leur place dans cette gouvernance.
La rationalisation de l’offre de soins passe aussi par les structures de coopération interhospitalière. Selon les rapporteurs, on ne compterait qu’une seule communauté hospitalière de territoire à ce jour. C’est une petite inexactitude puisque j’ai signé la création, le 31 décembre 2010, d’une deuxième, qui réunit le secteur de Villefranche-sur-Saône et celui de Tarare et qui a été constituée rapidement et dans de bonnes conditions. La formule retenue dans la loi est celle d’une coopération conventionnelle souple dans une communauté hospitalière fédérative. Sans doute serons-nous amenés à la faire évoluer vers celle de communautés hospitalières intégrées – ce que le Sénat avait exclu lors de l’examen du projet de loi.
Autre point fort de la loi, l’équipement du territoire en maisons de santé. Cependant, comme l’ont souligné les rapporteurs, le développement pourrait en être accéléré si on levait certaines incertitudes. Les modalités de financement sont actuellement très complexes et insuffisamment pérennes. Un statut juridique mieux adapté serait également souhaitable. On utilise aujourd'hui les structures de l’association, de la société civile de moyens (SCM), de la société civile immobilière (SCI), de la société d’exercice libéral (SEL). Seriez-vous favorable, monsieur le ministre, à la création d’un nouveau type de groupement de coopération sanitaire (GCS), voire à l’instauration d’un statut propre aux maisons de santé ?
Au total, même si ces premiers mois d’application nous donnent peu de recul, mon avis sur la mise en œuvre de la loi HPST est plutôt positif.
M. Xavier Bertrand, ministre du travail, des relations sociales, de la famille et de la solidarité. Faites-vous allusion à des GCS sans établissement de santé ?
M. Bernard Perrut. Oui.
M. le ministre. L’idée a été avancée par des membres de l’union régionale des praticiens de santé (URPS) de Basse-Normandie. On pourrait envisager de l’inclure dans la proposition de loi de M. Fourcade, mais j’aimerais savoir si vous y tenez et, si oui, pour quelles raisons.
M. Bernard Perrut. Les médecins qui m’en ont parlé estiment que cela faciliterait la gestion financière.
M. le président Pierre Méhaignerie. Ce statut permettrait aux personnes morales d’être parties prenantes et il apporterait des garanties en matière financière et en matière d’indépendance. Si l’on veut attirer les professions médicales et paramédicales dans ces structures, elles doivent s’y sentir en liberté.
Mme Valérie Boyer. Je défendrai en ce sens des amendements à l’article 1er de la proposition de loi que nous examinerons tout à l’heure. Cet article tend à créer un nouveau type de société civile, la SISA – société interprofessionnelle de soins ambulatoires –, en vue de développer les nouveaux modes de rémunération et d’encourager l’exercice regroupé. Il s’agit de combler le vide juridique dénoncé par l’ensemble des professionnels, en particulier par les paramédicaux, qui craignent de ne pouvoir exercer correctement dans les maisons de santé. Nos amendements visent à préciser le régime de responsabilité applicable aux SISA, tant en matière de secret médical partagé qu’en matière fiscale.
M. le président Pierre Méhaignerie. Ce dispositif serait un élément de sécurité important en même temps que de souplesse. Cependant, il conviendrait que les subventions des collectivités ne soient pas fiscalisées.
Mme Valérie Boyer. Il faut distinguer deux aspects : d’une part, les dispositions favorisant la continuité des soins et le respect du secret médical ; d’autre part, celles qui facilitent l’existence économique de la société en permettant aux professionnels – médecins et paramédicaux – d’exercer leur activité libérale au sein de la structure.
M. le ministre. L’idée m’a été soumise par le président de l’URPS de Basse-Normandie, M. Antoine Leveneur, qui a organisé dans le Calvados un système de permanence des soins tout à fait remarquable et qui suggère de dépasser le cadre de la maison de santé pluridisciplinaire pour mettre en place une véritable coopération territoriale. Ce que craignent les services, c’est que l’on ne fasse que créer une nouvelle structure et que l’on ne doive modifier l’ensemble des textes sans rien simplifier, alors que la SISA a été conçue dans une optique de simplification. L’idée de faire collaborer différentes maisons de santé au sein d’une structure souple mérite en tout cas examen.
M. Fernand Siré. Les médecins sont en nombre suffisant en France, dit-on. Mais beaucoup n’exercent pas. Il faut se demander pourquoi : sans doute trouvent-ils les conditions d’exercice défavorables et se tournent-ils vers d’autres métiers.
Le temps me semble venu, en outre, de passer du système du médecin traitant à un système de groupement de médecins traitants.
Enfin, la plupart des médecins de renom exercent aujourd'hui à l’hôpital. Il conviendrait de les inciter à orienter une partie de leur activité vers le privé, où ils combleraient des lacunes, tandis que de bons médecins du privé pourraient alors exercer à l’hôpital. La scission entre l’hôpital et l’exercice libéral n’est pas une bonne chose.
M. le président Pierre Méhaignerie. Le ministre ne disait pas autre chose lorsqu’il parlait de décloisonnement des services.
M. Jean Leonetti. La loi HPST, qui émane du rapport Larcher, vise en effet à décloisonner. Sous cet angle, sa mise en œuvre se déroule de façon satisfaisante.
Concernant la pertinence et la qualité des actes, le Sénat propose une disposition que l’Assemblée, je l’espère, maintiendra, car le système actuel est inflationniste. Lorsque l’on s’aperçoit, par exemple, que l’on réalise 38 % de césariennes dans une clinique proche de Paris alors que la moyenne nationale est de 19 % dans les hôpitaux et de 21 % dans les cliniques, il est impossible de ne pas se poser de questions. Il ne s’agit pas d’instituer des contrôles individuels, mais d’inviter certaines équipes médicales à une remise en cause collective.
Les sanctions financières sont aujourd'hui disproportionnées par rapport aux infractions constatées et, dans certains cas, mettent en péril l’équilibre financier de certains hôpitaux...
M. le ministre. Comme à Dijon ?
M. Jean Leonetti. Par exemple. Je sais que vous vous occupez de ces questions, monsieur le ministre, et j’espère que les dispositions prises permettront au moins la procédure contradictoire qui s’impose en démocratie.
En matière de transfert de tâches, la loi HPST devrait permettre une évolution plus rapide. Moyennant différents protocoles et l’accord du corps médical, on devrait pouvoir transférer un certain nombre de responsabilités et de tâches au personnel infirmier, qui est désormais intégré au cadre A.
Enfin, je rappelle à M. le ministre que les missions d’intérêt général ne sauraient faire l’objet d’appels d’offres ouverts. Dans l’esprit de la loi, elles demeurent des missions dévolues au service public ; c’est en cas de carence qu’elles peuvent être assumées par le secteur privé, après appel d’offres. Mais un appel d’offres ouvert pour les missions de service public entraînerait une segmentation de celles-ci et, à terme, une dégradation.
Enfin, il me semble difficile de gérer les hôpitaux en appuyant à la fois sur le frein et sur l’accélérateur. Comment, pour un directeur d’hôpital, expliquer au corps médical qu’il faut faire plus de volume pour que les moyens soient maintenus, alors que l’intérêt de chacun, au regard de la pertinence et de la qualité des actes, est parfois de faire moins de volume ? Il arrive que les seuils aient un effet inflationniste : sachant que, s’il descend au-dessous d’un certain nombre d’actes, il ne pourra plus poursuivre sa pratique, le médecin fera tout pour atteindre le seuil. Je demande donc à M. le ministre d’examiner ces questions avec une attention particulière. La qualité des actes doit primer sur la quantité. Une course inflationniste serait néfaste à la fois aux malades et aux comptes sociaux.
S’agissant de la proposition de loi, je défendrai avec Yves Bur des amendements techniques concernant le regroupement de l’imagerie médicale et l’assouplissement du statut des GCS. Mais cela ne remet en aucun cas en cause une loi déjà largement utilisée, au bout d’un an seulement, par la plupart des services publics hospitaliers.
M. Yves Bur. En matière de démographie médicale, il importe de poursuivre l’effort pour garantir l’accès à des soins de qualité, notamment en médecine de premier recours. À défaut de dispositif susceptible de répondre tout à la fois aux attentes, voire aux exigences, des usagers et des territoires et aux craintes des professions médicales, nous devrons continuer d’agir par petites touches successives dont personne ne peut affirmer qu’elles sont à la mesure du défi, à savoir une désertification médicale qui risque de nous gagner de vitesse. En Bourgogne, par exemple, 30 % de l’offre médicale pourrait avoir disparu à l’horizon 2013-2015. Si nous ne trouvons pas de solution, nous serons confrontés à un problème majeur de santé publique qui justifiera, le temps venu, des mesures d’urgence et une mobilisation générale, chacun devant assumer ses responsabilités.
En ce qui concerne les ARS, il faut se garder d’être trop critique envers des structures qui n’ont eu qu’un an pour devenir opérationnelles. Les projets régionaux de santé sont actuellement en discussion. Nous verrons ce qu’il en résultera. Nous aurions néanmoins souhaité que les ARS disposent de plus d’autonomie et de plus de marges de manœuvre financières. Si l’autonomie est encadrée par les contrats d’objectifs, si les directeurs d’agence sont responsables, j’ai le sentiment que l’on n’a pas mis un terme à la grande méfiance des administrations centrales à l’égard de ces nouvelles structures. Il nous faudra être très vigilants pour éviter que ne se renouvelle le même phénomène qu’avec les ARH, c'est-à-dire un lent grignotage.
Après la petite avancée que constitue la fongibilité des fonds autorisée par la loi de financement de la sécurité sociale pour 2010, le Gouvernement envisage-t-il d’aller plus loin en autorisant une fongibilité des enveloppes à l’initiative des ARS ? Si nous voulons mettre fin aux inégalités de prise en charge et de coûts entre territoires, nous devons réunir les conditions d’une véritable convergence interrégionale, à la fois dans la pratique médicale – la pertinence des actes est une exigence valable à l’hôpital, mais aussi en médecine de ville – et dans le montant de la dépense par assuré, actuellement très inégal dans le pays sans qu’il y ait à cela de réelle justification sanitaire.
Enfin, l’effectif d’agents des ARS et des différentes autres agences a-t-il pu être optimisé au regard de l’efficience recherchée ?
M. Jean Mallot. Tout en remerciant le ministre d’être revenu devant la Commission ce soir, je souhaite faire quelques remarques sur son intervention de cet après-midi.
Tout le monde s’est plaint de l’insuffisance de la concertation préalable à l’élaboration de la loi HPST. On ne peut dire maintenant que cette concertation a eu lieu ! Chacun se souvient également des conditions déplorables dans lesquelles la discussion parlementaire s’est déroulée : l’adoption de la procédure accélérée a empêché l’Assemblée d’examiner plusieurs dispositions introduites par amendements au Sénat.
Il est bien que le ministre se félicite de la mise en place de la spécialité de médecine générale, d’autant que l’on doit cette mesure à la gauche,...
M. le ministre. Pas du tout ! C’est moi qui en suis à l’origine.
M. Jean Mallot. …mais il serait temps de la doter des moyens nécessaires à son plein développement.
Enfin, si l’on fait tant de cas des crédits MIGAC – missions d’intérêt général et d’aide à la contractualisation –, pourquoi ont-ils été gelés cette année encore ?
J’en viens au rapport d’information de MM. Christian Paul et Jean-Marie Rolland. Les rapports sur l’hôpital sont nombreux. Citons, parmi les plus récents, celui du comité Fourcade et celui de la MECSS sur l’hôpital public, dont j’ai été le corapporteur. Le document actuel est un rapport sur l’application de la loi : il recense, article par article, les décrets qui ont été pris et ceux qui restent à prendre. Une véritable évaluation, mettant en regard les objectifs initiaux et les résultats sur le terrain, reste à faire.
Or la déception est déjà grande. Loin du rétablissement d’un véritable service public hospitalier répondant aux besoins d’un territoire et fonctionnant en réseau avec les autres acteurs de santé, on assiste à l’institutionnalisation de l’hôpital-entreprise. Il y aura également beaucoup de travail à faire pour retisser les liens entre l’administration hospitalière et la communauté médicale, liens que la loi HPST a largement contribué à distendre.
En matière de démographie médicale et de présence médicale sur le territoire, l’échec est total. Vous en êtes à défaire le peu que la loi HPST comportait en la matière, notamment au sujet des zones surdenses, et vous vous en remettez aux collectivités locales qui, moyennant des bourses et le financement de maisons de santé pluridisciplinaires, devraient pallier les manques de l’État. Mais, comme l’a souligné Yves Bur, la situation s’aggrave terriblement et les perspectives sont très sombres. Il est regrettable non seulement que vous n’ayez pas pris les mesures nécessaires à l’époque, mais aussi que vous éliminiez le peu qu’apportait la loi. De façon peu courageuse, vous nous laissez le travail à faire après les élections de l’an prochain !
Aucune réforme ne saurait se faire sans les professionnels de santé, avez-vous dit à juste titre. Pour autant, il n’est ni utile ni nécessaire de céder à la frange la plus conservatrice de ces professions.
Je ne vous apprendrai rien en relevant que la mise en place des ARS est très inégale sur le territoire. Les directeurs ont des pratiques très variables d’une agence à l’autre. Certains n’ont pas quitté leur casquette de préfet, d’autres sont restés directeurs d’ARH et ont conservé une approche très budgétaire, d’autres enfin s’efforcent d’animer le système sur les territoires, avec des succès inégaux. Nous regrettons que les ARS ne jouent pas encore le rôle d’interfaces entre les producteurs de soins en général et les tutelles – ainsi que la nébuleuse d’agences censées s’occuper d’amélioration de la performance, d’informatique, etc., mais dont l’action ne produit pas d’effet perceptible sur le territoire.
Nous souhaiterions également que les agences prennent en compte la qualité et changent, à cet effet, leur approche et leurs critères d’évaluation.
Pour ce qui est de la pertinence des actes, nous attendons toujours des mesures contre la dérive inflationniste engendrée par la T2A.
Enfin, les personnels hospitaliers ont été les grands absents tant de la réflexion préalable à la loi HPST que de la discussion du texte puis de son application. Lorsqu’on les évoque, c’est pour dire qu’ils représentent 70 % de la charge des établissements et que, pour rééquilibrer les comptes, il faut tailler dans la masse. Grave erreur ! Les personnels sont la richesse des établissements hospitaliers. La règle du non-remplacement d’un fonctionnaire partant en retraite sur deux ne s’applique pas aux hôpitaux, affirmez-vous. C’est vrai en droit, pas dans les faits. Les services sont amputés, ce qui entraîne une forte dégradation des conditions de travail.
M. le ministre. Prouvez-le !
M. Jean Mallot. Vous n’avez qu’à rencontrer les personnels, ils vous le diront ! Nous regrettons que cette question ne soit jamais traitée.
M. Dominique Dord. Dans leur rapport, MM. Rolland et Paul portent un jugement pessimiste sur une des innovations majeures de la loi, les communautés hospitalières de territoire suggérées par le rapport Larcher. Nos collègues estiment qu’elles ne joueront pas le rôle escompté. Je pense au contraire que c’est un outil très intéressant pour l’aménagement du territoire, notamment dans des villes moyennes situées à distance raisonnable de villes plus importantes. Pour éviter d’en arriver à des extrêmes – fermetures ou fusions, toutes choses qui sont très mal perçues par la population –, l’idée d’un partage, d’une communauté entre hôpitaux me paraît très féconde. Du reste, le rapport recense tout de même 26 projets en une année.
Partagez-vous le pessimisme des rapporteurs, monsieur le ministre ? Envisagez-vous de revenir à l’idée de communautés plus intégrées, entraînant des fusions d’établissements ?
M. Gérard Bapt. Je partage les inquiétudes de Christian Paul et d’Yves Bur en ce qui concerne la démographie médicale, notamment dans les cantons ruraux. Mais une autre limitation de l’accès aux soins tient aux dépassements d’honoraires. Mme Bachelot avait reconnu que, dans certaines zones et pour certaines spécialités, on n’avait plus accès au tarif opposable en médecine de ville. Or l’article 53 de la loi HPST a donné compétence au ministre chargé de la santé et de la sécurité sociale d’instituer par arrêté un secteur optionnel. Un tel dispositif n’est pas idéal mais il a le mérite d’imposer à ceux qui y adhèrent de réaliser un minimum d’actes au tarif opposable – M. Door, auteur de l’amendement, avait suggéré une proportion de 30 %, je crois. La date butoir, fixée au 15 octobre 2009, est dépassée depuis longtemps. Certes, un protocole d’accord est intervenu entre les caisses d’assurance maladie et certains syndicats de médecins pour commencer à étudier la question, mais le problème reste entier et il est très grave. Doit-on s’attendre à des initiatives de votre part, monsieur le ministre ?
M. Élie Aboud. Je persiste à penser que la T2A est un système juste et responsabilisant. Mais, comme tout système, elle présente des inconvénients. Mon impression est que l’on est aujourd'hui dans une course à l’acte et que certains services, comme ceux de médecine interne ou de préventologie, se trouvent dès lors menacés.
L’idée des ARS procède d’une vision « globaliste » tendant à optimiser le service rendu tant par l’hôpital public que par l’hôpital privé et par la médecine de ville. Pourtant, alors que les collectivités locales jouent un rôle croissant dans l’organisation des services territoriaux et des réseaux de santé, il n’existe pas de passerelles entre elles et les agences.
J’ai remis il y a quelques mois à Mme Bachelot un rapport sur le « clinicien hospitalier » qui préconisait un statut plus flexible susceptible d’attirer les jeunes assistants et les jeunes chefs de clinique dans les hôpitaux publics. Le décret a été pris mais j’ai l’impression qu’on est maintenant au point mort…
Mme Valérie Rosso-Debord. La faculté ouverte aux ARS de mettre en œuvre de véritables programmes de santé publique et de prévention suppose une organisation du financement au niveau régional. À quand des objectifs régionaux des dépenses d’assurance maladie, des ORDAM ?
Mme Martine Carrillon-Couvreur. Je voudrais revenir sur la situation inquiétante des hôpitaux. Les mesures prises ne sont pas à la hauteur de leurs difficultés, liées en particulier au manque de personnel. Les départs ne sont pas compensés, les remplacements sont impossibles et il faut régulièrement rappeler des agents pour que les services continuent à tourner. Comment comptez-vous remédier à ce qu’on doit bien appeler une crise ?
Dispose-t-on d’un premier bilan de l’action des ARS ? Ont-elles permis de réduire les disparités territoriales et d’améliorer la situation dans le secteur médico-social, comme elles étaient censées le faire ? Les difficultés rencontrées dans ce domaine pour les appels à projet semblent indiquer que des modifications sont nécessaires.
M. Jean Mallot. Pour conclure notre échange de tout à l’heure, monsieur le ministre, je préciserai que c’est bien la loi de modernisation sociale du 17 janvier 2002 qui a, par son article 60, créé le diplôme d’études spécialisées de médecine générale, même si les mesures réglementaires ont été prises sous la législature suivante… et si beaucoup reste à faire !
M. le ministre. En somme, vous en avez rêvé, nous l’avons fait !
M. le président Pierre Méhaignerie. La plupart des chefs de service que je suis amené à rencontrer attribuent aux 35 heures les difficultés qu’ils rencontrent pour la gestion des personnels. Il est vrai que dans aucun autre pays les hôpitaux n’ont à gérer une quarantaine de jours de RTT et les lourdes conséquences que cela a sur le fonctionnement quotidien de l’établissement !
M. Christian Paul, co-rapporteur. Sans prétendre apporter ce soir une réponse définitive au problème des déserts médicaux, je ne pense pas que la répartition inégale des médecins sur le territoire soit due aux RTT. La question est d’abord politique : c’est celle du choix entre la régulation de l’installation et le laisser-faire. Face à ce problème d’une inégalité devant l’accès aux soins qui s’aggrave aussi bien dans les territoires ruraux que dans certains quartiers, vous ne pourrez pas tenir longtemps sur la ligne que vous avez choisie.
Plusieurs députés UMP. Que proposez-vous ?
M. Christian Paul, co-rapporteur. Je vous renvoie à ma contribution, jointe à notre rapport, mes chers collègues. Il reste d’abord beaucoup à faire dès le stade de la formation universitaire, ne serait-ce qu’en sensibilisant les doyens des facultés de médecine à ces problèmes de démographie médicale. Il y a le contrat santé-solidarité, introduit dans la loi HPST via un amendement de M. Rolland, et que vous vous apprêtez à supprimer. À cela s’ajoutent les mesures qui ont été votées mais qui sont insuffisamment appliquées, comme celle soumettant la délivrance de bourses à une obligation d’exercice en zone déficitaire – sur 400 bourses prévues, la moitié seulement ont été attribuées. Au-delà, notre position est extrêmement claire, et ce sera aux Français de trancher : étant donné l’extrême gravité de ce problème des déserts médicaux, le principe de la liberté d’installation ne doit plus être un tabou. Il est absolument indispensable de plafonner le nombre d’installations dans les zones denses, voire d’instituer une obligation de service dans les zones déficitaires.
J’ai besoin, monsieur le ministre, d’éclaircissements sur les mécanismes de responsabilisation des directeurs généraux des ARS, vos services n’ayant apporté à nos questions que les réponses les plus vagues – selon la secrétaire générale du ministère, leur rémunération variera en fonction des objectifs atteints, s’agissant de la gestion interne de l’agence et de son action ! Nous aimerions savoir plus précisément selon quels critères leur performance sera évaluée.
Je déplore par ailleurs le gel des crédits MIGAC auquel vous procédez année après année, gel qui contribue à tendre la situation financière des ARS et qui serait pourtant reconduit...
M. le ministre. Quelle agence vous a dit cela ? La seule mise en réserve est celle qui a fait suite au rapport Briet ; ce que vous venez de dire est en contradiction avec la circulaire tarifaire que j’ai adressée aux agences.
M. Christian Paul, co-rapporteur. Je prends acte de vos assurances pour 2011, mais vérifiez quand même l’application de vos instructions sur le terrain. En tout état de cause, le gel des MIGAC s’apparentait à une restructuration dissimulée, les hôpitaux n’étant plus en mesure d’assurer certaines fonctions.
M. Jean-Marie Rolland, co-rapporteur. Pouvez-vous, monsieur le ministre, nous donner le calendrier de publication des décrets d’application des dispositions du titre III, consacré à la prévention et à la santé publique ? De même en ce qui concerne les décrets nécessaires à la mise en place des établissements de santé privés d’intérêt collectif, les ESPIC, en particulier sur des sujets aussi importants pour ces établissements que l’organisation financière, l’investissement immobilier, le détachement des praticiens hospitaliers et les groupements de coopération sanitaire.
M. le ministre. Comme il leur sera précisé dans une prochaine lettre de mission, les directeurs généraux des ARS seront d’abord évalués, comme tous les directeurs d’établissements publics, en fonction de la mise en œuvre du contrat pluriannuel d’objectifs et de moyens. Ils le seront ensuite en fonction d’indicateurs de santé publique tels que le dépistage, l’offre de soins, la mise en place et le fonctionnement des maisons de santé, la gestion du risque. Si leur efficience en matière budgétaire sera également mesurée, cet élément ne viendra pas en première ligne : ce ne sont pas eux qui gèrent les établissements au quotidien ! Sera évaluée, enfin, leur capacité à gérer leurs équipes et à nouer des partenariats locaux, ainsi qu’à définir et mener à bien des projets régionaux prioritaires.
S’agissant du secteur optionnel, je me réjouis de la volonté qui semble naître dans l’opposition d’accompagner cette initiative, qui vise à garantir l’accès aux soins en développant les tarifs opposables dans certaines spécialités, sans remettre en cause le secteur 2. Il s’agit maintenant de sortir de l’ambiguïté s’agissant des accords signés en août 2004, de la convention de 2005 et du protocole d’accord tripartite de 2009. Mon but est de favoriser les expérimentations qui existent déjà dans certaines zones géographiques pour certaines spécialités. Je compte demander à l’Union nationale des organismes d’assurance maladie complémentaire, l’UNOCAM, qu’elle me fasse savoir quelles mutuelles prennent d’ores et déjà en charge une partie des dépassements d’honoraires dans l’intérêt des patients. Un premier bilan de ces expérimentations doit nous permettre d’avancer sur ce dossier.
L’innovation que constitue la communauté hospitalière de territoire est à mes yeux une initiative prometteuse, monsieur Perrut, et qui a du sens : en atteste la dizaine de projets qui devraient voir le jour avant cet été.
L’intervention de Paul Jeanneteau montre que les interrogations à propos de la liberté d’installation transcendent aujourd’hui les clivages politiques. Il est légitime de chercher des solutions aux problèmes de démographie médicale qui se posent dans certains territoires. Pour ma part, je suis favorable à un système fondé sur l’incitation et sur le volontariat, la remise en cause du principe de liberté posant un problème de solidarité intergénérationnelle puisque cela reviendrait à faire payer aux plus jeunes la liberté de choix des plus âgés. Sur cette question, monsieur Paul, nous avons avantage à assumer nos différences dans le cadre du débat citoyen. J’ai cependant la conviction que, si l’on décide de prendre des mesures coercitives, on n’a pas le droit de les appliquer à ceux qui sont déjà engagés dans des études médicales car ce serait changer les règles en cours de jeu.
M. Gérard Bapt. Il n’y a pas de règles !
M. Christian Paul, co-rapporteur. Pensez-vous aux malades ?
M. le ministre. Si vous changez ainsi les règles, ne vous étonnez pas de voir des jeunes changer de voie. Vous le constaterez dans dix ans, mais il sera alors trop tard pour faire marche arrière. Et si on attend dix ans pour appliquer ces règles, comment faire entre-temps ? Je revendique d’avoir en 2005, contre la volonté des universitaires, significativement relevé le numerus clausus, mettant ainsi fin au malthusianisme stupide par lequel la droite et la gauche avaient cru pouvoir réduire les dépenses de santé. Disposer de davantage de médecins donne des marges pour s’organiser.
Aujourd’hui, nous nous retrouvons à gérer la pénurie dans certains territoires alors que nous n’avons jamais eu autant de médecins – ils sont 210 000, contre 65 000 en 1970. Mais cela ne suffit pas à mes yeux à justifier une remise en cause de la liberté d’installation qui risquerait de mettre à mal la confiance des médecins. Quant à la solution du zonage, elle s’est révélée complètement inopportune dans certains endroits faute d’avoir été négociée. Il faut que l’assurance maladie et les ARS abandonnent cette logique purement administrative au bénéfice de la concertation avec les élus locaux et avec les instances représentatives des médecins au niveau régional. Si cette démarche échoue, libre aux thuriféraires de la coercition de se déchaîner. Mais donnons d’abord à l’incitation et au volontariat la chance qui ne leur a jamais été donnée et j’espère qu’une majorité acceptera de me suivre sur cette voie, même si tous ne sont pas également convaincus. Certes, cela coûte de l’argent, mais moins que de faire venir des médecins pour remplacer ceux que nous n’aurons pas demain. Et puis il faut arrêter de raisonner à partir de données qui ne sont pas avérées, telle l’idée reçue selon laquelle les jeunes médecins répugneraient à s’installer en libéral.
Madame Lemorton, le décret sur la pharmacovigilance a été examiné par le Conseil d’État le 17 novembre 2010, il est en cours de signature et sa publication est imminente. Cette diligence se justifie au vu des préoccupations de nos concitoyens, quitte à ce que nous revoyions ces dispositions après les Assises du médicament. Le décret relatif à la délivrance de contraceptifs dans les universités est soumis pour contreseing au ministre de l’enseignement supérieur. Quant au décret relatif aux campagnes de prévention de l’obésité, il est, selon le Conseil d’État, dépourvu de base légale et sera réécrit dans le cadre de la mission de pilotage confiée au professeur Basdevant.
À ce propos, mesdames, messieurs les députés, je vous invite à me faire savoir quels sont les décrets dont la publication vous semble prioritaire, mon ministère ne pouvant pas épuiser d’un coup l’important volume de travail dont il a la charge. Il faut savoir que l’écriture d’une loi et de ses décrets d’application par une administration repose parfois sur une ou deux personnes. Ce travail est encore ralenti par la quantité considérable des rapports que mon ministère a à rédiger, souvent à la demande des députés eux-mêmes.
Traiter la question de la pertinence et de la qualité des actes, monsieur Leonetti, est une demande insistante de la Fédération hospitalière de France, et c’est pourquoi je compte m’engager sur ce thème, qui relève normalement de la compétence de la Haute Autorité de santé. Je souhaite que nous puissions échanger à ce propos avec les grandes fédérations, voire avec les ARS. Plus généralement, je compte favoriser le décloisonnement entre l’hospitalisation publique, l’hospitalisation privée et les directeurs généraux d’ARS, un tel dialogue étant source de transparence et d’amélioration de la qualité, et donc d’économies à terme.
Garantir à la permanence des soins le caractère de mission de service public ne traduit pas une volonté de mise en concurrence de l’hôpital public et du secteur privé : il s’agit simplement de pouvoir faire appel au privé en cas de carence du secteur public. C’est d’ailleurs déjà le cas dans la pratique.
Je suis en train, monsieur Préel, de reprendre le dossier de la sécurisation des soins psychiatriques. Je m’apprête à signer un protocole avec les ministères de la justice et de l’intérieur et à rencontrer le conseil national de l’Ordre et l’ensemble des syndicats de médecins, en attendant de faire de même avec les représentants des autres professionnels de santé. Un commissaire principal, Mme Fabienne Guerriéri, a été détaché auprès du ministère pour s’occuper spécifiquement de ce dossier. Enfin, je recevrai, au début du mois d’avril, tous les directeurs d’établissement pour parler de ce sujet, sur lequel le dialogue est particulièrement nécessaire.
Il y a des degrés dans la coopération interhospitalière, monsieur Dord, les établissements ayant désormais le choix entre le groupement de coopération sanitaire, ou GCS, qui consiste essentiellement en une mutualisation des moyens, la communauté hospitalière de territoire, la CHT, réservée aux établissements publics, qui permet un partage du projet médical tout en préservant l’autonomie des établissements, et la fusion pure et simple. Je ne suis pas persuadé que les élus soient informés des enjeux et de toutes les conséquences de ces formes de coopération.
Les personnels de la fonction publique hospitalière sont en constante augmentation, puisqu’ils étaient 1 102 257 en 1995, 1 135 000 en 2000 et 1 250 000 en 2008, la progression ayant continué depuis.
Le statut de clinicien hospitalier, monsieur Aboud, est une solution extrêmement intéressante qui fait actuellement l’objet de discussions entre les ARS, les établissements de santé et la direction générale de l’offre de soins. Mais, à ce jour, aucun contrat n’a été signé. Il faut maintenant dresser un bilan des difficultés qui freinent l’avancée de ce dossier, afin de savoir s’il faut en modifier certains éléments ou simplement faire un effort de pédagogie.
Quant à la proposition de régionalisation de la maîtrise des dépenses de santé, il faut, comme pour les ARS en 2004, lever toute ambiguïté : s’agit-il d’assurer une meilleure prise en compte des enjeux de santé publique ou d’assurer une meilleure évaluation de l’efficience, au risque d’aggraver encore les disparités régionales ? Devra-t-on fixer des ORDAM différenciés suivant les régions ? Selon quels critères ? Quelle entité régionale devrait définir cet objectif ? Loin de moi la volonté de refuser ce débat, mais ce sont là des questions légitimes.
La question de la fongibilité des crédits est plus simple, monsieur Bur. La loi de financement de sécurité sociale pour 2011 a permis un premier pas vers la fongibilité des crédits du fonds d’intervention pour la qualité et la coordination des soins, le FIQCS, et du fonds de modernisation des établissements de santé publics et privés, le FMESPP. Dans le cadre de l’élaboration du PLFSS pour 2012, et conformément à une demande unanime des ARS, je travaille à la mise en place de fonds d’intervention régionaux fusionnant les différentes parts régionales des fonds existants et dont les ARS pourraient user plus librement. Aux yeux des agences, la fongibilité leur permettrait de consacrer davantage de moyens au décloisonnement. Plus généralement, la mesure est inscrite dans la logique des ARS. C’est l’avenir, même si cela ne va pas aussi loin que l’ORDAM souhaitée par Valérie Rosso-Debord ou Jean-Luc Préel.
Conformément à l’article 145 du Règlement, la Commission autorise le dépôt du rapport d’information en vue de sa publication.
M. le président Pierre Méhaignerie. Je félicite MM. Christian Paul et Jean-Michel Rolland pour leur travail. Sans doute serait-il bon d’adresser ce rapport aux ARS, de manière à recueillir leurs réactions.
ANNEXE
LISTE DES PERSONNES AUDITIONNÉES
(par ordre chronologique)
Ø Comité de suivi de la loi HPST – M. Jean-Pierre Fourcade, sénateur des Hauts-de-Seine, président
Ø Ministère du travail, de l’emploi et de la santé – M. Didier Houssin, directeur général de la santé
Ø Agence régionale de santé de Bourgogne – Mme Cécile Courrèges, directrice générale
Ø Confédération des syndicats médicaux de France (CSMF) – Dr Michel Chassang, président, Dr Michel Combier, président de l’Union nationale des omnipraticiens français (UNOF), et Dr Jean-François Rey, président de l’Union nationale des médecins spécialistes confédérés (UMESPE)
Ø MG France – M. Claude Leicher, président et M. Jacques Battistoni, vice-président
Ø Direction générale de l’offre de soins (DGOS) – Mme Annie Podeur, directrice générale, accompagnée de M. Yannick Le Guen, sous-directeur du pilotage de la performance des acteurs de l’offre de soins
Ø Professeur Pierre-Louis Fagniez, conseiller auprès de Mme Valérie Pecresse, ministre de l’Enseignement supérieur et de la Recherche, accompagné de Mme Anne-Claire Tyssandier, attachée parlementaire
Ø M. Emmanuel Vigneron, professeur d’aménagement sanitaire à l’Université de Montpellier, M. Dominique Maigne, délégué général de la FNCLCC, et M. Benoît Péricard, directeur des activités santé de KPMG
Ø Fédération des médecins de France (FMF) – M. Jean-Claude Régi, président
Ø Syndicat des médecins libéraux (SML) – M. Christian Jeambrun, président, et Dr Roger Rua, secrétaire général
Ø Agence régionale de santé de Bretagne (ARS) – M. Alain Gautron, directeur général
Ø Secrétariat général des ministères chargés des affaires sociales –Mme Emmanuelle Wargon, secrétaire générale, Monsieur Nicolas Grivel, et M. Gilles de Lacaussade
Ø Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS) – M. Frédéric Van Roekeghem, directeur général
Ø Fédération hospitalière de France (FHF) – M. Gérard Vincent, délégué général, et M. Jérémie Secher, directeur de cabinet
Ø Fédération hospitalière privée (FHP) – M. Jean-Loup Durousset, président, et Mme Elsa Ptakhine, responsable des affaires juridiques
Ø Fédération des établissements hospitaliers et d'aide à la personne (FEHAP) – M. Antoine Dubout, président
Ø Agence régionale de santé de Poitou-Charentes – M. François-Emmanuel Blanc, directeur général
Ø Agence régionale de santé d’Île-de-France – M. Claude Evin, directeur général
À Orléans, le mardi 7 décembre 2010 :
Ø Agence régionale de santé du Centre – M. Jacques Laisné, directeur général
Ø CPAM d'Orléans – M. Rouyer, directeur par intérim, et coordinateur régional de la gestion du risque
Ø Service médical – M. Limido directeur régional
Ø Caisse d’assurance retraite et de la santé au travail (CARSAT) – M. Émile, directeur
Ø Centre hospitalier universitaire (CHU) de Tours – M. Roehrich, directeur général
Ø Centre hospitalier régional (CHR) d'Orléans – M. Boyer, directeur général
Ø Fédération hospitalière privée (FHP) – M. Alphandari, représentant, directeur de la clinique St Gatien
Ø Fédération hospitalière de France (FHF) – M. Pignard, représentant
Ø Fédération des établissements hospitaliers et d’aide à la personne (FEHAP) –M. de Courcel, représentant
Ø Conférence des présidents des Commissions médicales d'établissements (CME) de la région – M. Michel, président
Ø Commission spécialisée prévention – M. le Professeur Rusch, président
Ø Comité départemental d'éducation pour la santé (CODES) 18 – M. Verdier, président
Ø Commission des usagers – Mme Desclerc Dulac, présidente
Ø Union nationale interfédérale des œuvres et organismes privés sanitaires et sociaux (URIOPSS) – M. Priou, directeur, président de la commission spécialisée dans les questions médico-sociales
Ø PEP Loiret – M. Rambert, président
Ø Syndicat national des établissements et résidences prives pour personnes âgées (SYNERPA) – M. Rémy, délégué régional
Ø Association nationale de prévention en alcoologie et addictologie (ANPAA) –Mme Quesney-Ponvert, coordinatrice régionale
1 () Ce dispositif a été repris dans une proposition de loi déposée par MM. Jean-Pierre Door, Pierre Morange et Dominique Tian, adoptée par l’Assemblée nationale en première lecture le 23 mars 2010.
2 () « Le bilan des maisons et des pôles de santé et les propositions pour leur déploiement », rapport remis par M. Jean-Marc Juilhard, Mme Bérengère Crochemore, Mme Annick Touba et M. Guy Vallancien à Mme Roselyne Bachelot-Narquin, ministre de la santé et des sports, Mme Fadela Amara, secrétaire d’Etat à la politique de la ville, et M. Hubert Falco, secrétaire d’Etat à l’aménagement du territoire, janvier 2010.
3 () Cf. discours d’ouverture de la 4ème édition du congrès national de médecine générale, 25 juin 2010.
4 () Rapport d’information n° 1132 présenté par M. Marc Bernier au nom de la mission d’information sur l’offre de soins sur l’ensemble du territoire, présidée par M. Christian Paul, déposé par la commission des affaires culturelles, familiales et sociales, octobre 2008.
© Assemblée nationale
