 N° 3784 -- ASSEMBLÉE NATIONALE CONSTITUTION DU 4 OCTOBRE 1958 ONZIÈME LÉGISLATURE Enregistré à la Présidence de l'Assemblée nationale le 20 mars 2007. RAPPORT D'INFORMATION DÉPOSÉ en application de l'article 146 du Règlement PAR LA COMMISSION DES FINANCES, DE L'ÉCONOMIE GÉNÉRALE ET DU PLAN sur la pertinence du modèle de santé nordique : ET PRÉSENTÉ PAR M. Gérard Bapt, Député. -- INTRODUCTION 5 I.- LE MODÈLE SOCIAL NORDIQUE 7 A.- UN SYSTÈME DE SANTÉ DÉCENTRALISÉ 7 B.- LE FINANCEMENT DE LA PROTECTION SOCIALE PAR L'IMPÔT 8 C.- LA POLITIQUE DE PRÉVENTION ET DE PROMOTION DE LA SANTÉ 9 II.- LE SYSTÈME DE SANTÉ AU DANEMARK 11 A.- LES SPÉCIFICITÉS DU MODÈLE SOCIAL DANOIS 11 B.- LA RÉFORME DU SYSTÈME DE SANTÉ DANOIS : LA RÉORGANISATION D'UN MODÈLE DÉCENTRALISÉ 11 1.- L'organisation générale du dispositif 12 2.- Un exemple du rôle médico-social des communes : le centre de traitement du cancer de Copenhague 13 C.- LA POLITIQUE DANOISE DE PRÉVENTION ET DE PROMOTION DE LA SANTÉ 13 III.- LE SYSTÈME DE SANTÉ EN SUÈDE 17 A.- LE MODÈLE SOCIAL SUÉDOIS 17 B.- L'ORGANISATION TERRITORIALE DU SYSTÈME DE SANTÉ 17 1.- L'application du principe de subsidiarité 18 2.- L'exemple du Conseil général de Stockholm 19 C.- PRÉVENTION ET PROMOTION DE LA SANTÉ EN SUÈDE 21 1.- La lutte contre le tabac 21 2.- La prévention de l'alcoolisme 22 EXAMEN EN COMMISSION 23 LISTE DES PERSONNES RENCONTRÉES 25 Les systèmes de santé danois et suédois reposent sur des principes fondateurs communs : une couverture et un accès universels aux soins, un financement essentiellement assuré par l'impôt, une très forte prédominance du secteur public, - tant en ce qui concerne le financement que la fourniture des soins -, et une structure très décentralisée. Quels sont les spécificités et les mérites de ce « modèle social » nordique ? Quels enseignements la France peut-elle en tirer pour l'organisation et le financement de son système de santé ? C'est pour contribuer à éclairer ces questions que votre Rapporteur spécial de la mission Santé a effectué deux déplacements au Danemark en novembre 2006 et en Suède en février 2007. Le présent rapport en dégage les principales constatations. En effet, le mode de gestion décentralisée de l'offre de soins au plan régional dans ces deux pays illustre l'efficacité de l'application du principe de subsidiarité en matière de santé. Par ailleurs, la structure de financement de leurs systèmes de santé, qui font appel à des prélèvements essentiellement assis sur le revenu, ainsi que leur politique très active de prévention et de promotion de la santé, constituent à l'évidence des domaines qui peuvent utilement guider la réflexion sur l'avenir du système français de santé. La Suède et le Danemark sont les pays de l'Union européenne où les dépenses publiques sont les plus élevées, respectivement à 57,2 et 56,3 % de leur PIB en 2005, ce qui les rapproche de la France (53,8 % du PIB). La pression fiscale y est corollairement très forte, puisqu'elle atteint plus de 50 % du PIB en Suède, contre 43,8 % du PIB en France. Les dépenses totales de protection sociale de ces deux pays se situent à des niveaux très proches de ceux de la France, autour de 31 % du PIB, avec toutefois une dépense par habitant singulièrement plus élevée, à plus de 11.000 euros par habitant au Danemark, contre 8.300 euros par habitant en France. Leurs systèmes de santé se caractérisent principalement par : - une organisation largement décentralisée ; - un mode de financement spécifique, qui repose essentiellement sur l'impôt. A.- UN SYSTÈME DE SANTÉ DÉCENTRALISÉ Au-delà de quelques particularités nationales, les systèmes de santé suédois et danois présentent de nombreux points communs en termes d'organisation territoriale. Ils reposent ainsi sur trois niveaux : les municipalités, les comtés et l'État. Il s'agit de modèles fonctionnant selon le principe de subsidiarité. Les comtés constituent en matière de santé publique le niveau pivot : ils sont responsables de la planification générale et du financement de l'offre de soins, tant dans le secteur hospitalier que dans le secteur des soins de ville. Les dépenses de santé représentent ainsi 75 % du total des dépenses des régions en Suède, et 90 % au Danemark, où les comtés sont propriétaires des structures hospitalières et autorisent l'installation des médecins généralistes. Quant aux municipalités, elles sont chargées des soins aux personnes âgées et handicapées, et prennent également une grande part dans la politique de prévention au Danemark. L'État se contente dans les deux cas de définir les lignes directrices de la politique de santé publique, qui est mise en œuvre concrètement par des agences nationales, même si la réforme engagée en 2004 au Danemark, et qui entre en vigueur cette année, opère une certaine recentralisation, notamment en matière de pilotage de l'offre de soins. Le système des soins est également organisé en trois niveaux : en Suède, les soins hospitaliers sont gérés au niveau du comté, et sont complétés par des hôpitaux spécialisés régionaux, ainsi que localement, par des centres de soins primaires. Les compétences étendues dont sont ainsi dotées les régions et les communes expliquent que ces collectivités lèvent directement l'impôt : - en Suède, elles bénéficient de 40 % de l'impôt sur le revenu ; - au Danemark, jusqu'à la réforme lancée en 2004 et qui entre en vigueur cette année, les comtés et les communes levaient un impôt local sur le revenu. Cette faculté est désormais retirée aux comtés, dont les dépenses de santé seront désormais financées par une dotation de l'État. B.- LE FINANCEMENT DE LA PROTECTION SOCIALE PAR L'IMPÔT La pression fiscale est élevée dans les pays nordiques : le taux de la TVA correspond au plafond communautaire, soit 25 % au Danemark comme en Suède. L'impôt sur le revenu représente plus de la moitié de l'ensemble des prélèvements obligatoires au Danemark : c'est la raison pour laquelle le régime de protection sociale est financé à 63,5 % par des contributions publiques, contre 30,4 % en France. La part des cotisations sociales dans ce financement y est donc bien moins élevée que dans notre pays, un peu de plus de 20 % au Danemark, contre près de 66 %. Ce financement par l'impôt est au fondement du système de protection sociale universelle, propre aux pays nordiques : ainsi, en Suède, tous les résidents ont droit à des soins médicaux subventionnés. L'indemnisation des soins médicaux tend à financer par l'impôt une part maximale des dépenses de santé individuelles et à limiter les frais à la charge du patient en cas de maladie. Les personnes ayant recours à un service de santé suédois paient un ticket modérateur allant de 6,50 euros à 32 euros environ, jusqu'à un plafond d'un peu moins de 100 euros par période de douze mois. Il faut toutefois noter que certains frais ne sont pas pris en compte dans cette « franchise », comme par exemple les vaccinations et certains soins préventifs, comme les mammographies ou les certificats médicaux. Lorsque le patient a atteint ce plafond de frais médicaux à sa charge au cours d'une même année, il obtient une « carte libre » (frikort) pour le reste de l'année. De même, les patients ont à payer les médicaments prescrits à hauteur de 100 euros sur une période de douze mois ; au-delà de cette somme, les frais pharmaceutiques sont subventionnés, et au-delà de 194 euros par an, le principe de la « carte libre » s'applique. La redevance perçue en Suède pour une hospitalisation de longue durée ne peut excéder 80 couronnes par jour (8,60 euros). Notons que depuis le 1er janvier 2007, le forfait hospitalier s'élève à 16 euros en France. Le montant de ces plafonds est décidé par le Parlement et valable pour l'ensemble de la Suède ; cependant, le prix des consultations peut varier d'un conseil général à l'autre. Enfin, les soins médicaux et dentaires sont gratuits pour les moins de 20 ans. Au Danemark, les médecins généralistes exercent dans un cadre libéral (avec un paiement à l'acte), mais n'en sont pas moins rémunérés par le service national de santé. La participation des usagers est relativement marginale et concerne uniquement les soins dentaires et les médicaments. Les consultations médicales et l'hospitalisation sont entièrement financées par le service national de santé. C.- LA POLITIQUE DE PRÉVENTION ET DE PROMOTION DE LA SANTÉ Enfin, les pays nordiques disposent d'un point fort : une politique de prévention et de promotion de la santé relativement avancée par rapport à la France, qui n'a pris conscience que très récemment de l'importance de cette dimension dans le domaine de la santé publique. Des plans d'action sont ainsi menés dans chacun des deux pays, avec une déclinaison en priorités de santé publique, parmi lesquelles figurent notamment la prévention en matière de tabagisme, d'alcoolisme, et de toxicomanie, ainsi que la promotion d'une alimentation saine et d'une activité physique régulière. LES MODÈLES NORDIQUES : ÉLÉMENTS COMPARATIFS
1 Données 2003 (Eurostat) Sources : Mission économique, Ambassade de France au Danemark, Eurostat : « Structures of the taxation systems in the European Union, 1995-2003. II.- LE SYSTÈME DE SANTÉ AU DANEMARK A.- LES SPÉCIFICITÉS DU MODÈLE SOCIAL DANOIS Le système social danois se caractérise par un niveau élevé de dépenses publiques, à hauteur de 56,3 % du PIB en 2004, avec une forte pression fiscale, où l'on relève en particulier la part élevée de l'impôt sur le revenu : 26 % du PIB en 2005, à comparer aux 8,1 % en France. Cela allège d'autant les cotisations sociales, qui ne représentent que 1,7 % du PIB contre près de 17 % en France. La situation des finances publiques est par ailleurs beaucoup plus soutenable : la dette publique danoise se situe autour de 43 % contre 66 % en France. C'est en matière d'emploi que le « modèle danois » apparaît particulièrement efficace : avec un taux d'emploi des 15-64 ans qui atteint 75,9 % en 2005 (63 % seulement en France), le taux de chômage s'établit autour de 4,8 % au Danemark, contre plus de 9 % en France. En matière de protection sociale, la dépense totale par habitant au Danemark avoisine les 11.200 euros, contre environ 8.300 euros en France (données de 2004). Les recettes de protection sociale proviennent à 63,5 % des contributions publiques au Danemark, au lieu de 30 % en France. A contrario, en 2004, les cotisations sociales à la charge des employeurs contribuent à 45,5 % aux recettes de protection sociale française, pour 10,2 % seulement au Danemark. B.- LA RÉFORME DU SYSTÈME DE SANTÉ DANOIS : LA RÉORGANISATION D'UN MODÈLE DÉCENTRALISÉ Le Danemark, pays de 5,3 millions d'habitants environ, connaît une densité de population de 120 habitants par km², élevée par rapport à ses voisins nordiques. Il s'agit d'un pays décentralisé, notamment en matière de santé. Les dépenses de santé représentent environ 10,5 milliards d'euros, soit 9 % du PIB danois. 70 % des dépenses de santé sont consacrées au secteur hospitalier. Le système de santé danois présente des caractéristiques qui l'apparentent au système britannique : c'est un système public et gratuit, sauf pour les médicaments et les soins dentaires. C'est également un système décentralisé. Votre Rapporteur spécial, reçu par l'Association des conseils généraux ainsi que par l'Association des communes, a ainsi eu l'occasion d'observer les modalités d'organisation territoriale du système de santé danois, qui repose sur trois niveaux : les municipalités, les comtés et l'État, depuis une réforme initiée dès 1970. Du fait du développement de la spécialisation des actes hospitaliers et des problèmes de financement et d'accès rencontrés ces dernières années, le gouvernement libéral-conservateur a décidé après son accession au pouvoir de revoir le fonctionnement du système de santé. Un comité gouvernemental pour les services de soins a remis en 2003 un rapport qui concluait à la nécessité de réformes concernant l'accessibilité, la qualité et l'organisation des responsabilités. Sur la base d'un rapport remis en 2004 par une Commission des structures administratives, une réforme est entrée en vigueur au 1er janvier 2007 : elle prévoit la réduction du nombre des communes (de 271 à 98) et des comtés (de 14 à 5), ce qui doit permettre d'accroître les compétences sanitaires communales et devrait avoir un impact positif notamment dans le domaine de la prévention sanitaire. 1.- L'organisation générale du dispositif L'administration du service national de santé est essentiellement fondée sur les structures locales - comtés et municipalités - gouvernées par des conseils élus. Toutes les propositions faites au niveau central sont appliquées librement par les autorités locales. Les comtés, actuellement chargés de la politique hospitalière comme de la médecine de ville, de la sécurité sociale et des soins de santé primaire, conservent leur prérogative dans le domaine sanitaire, mais n'auront plus de compétence en matière de recouvrement de l'impôt, alors que les dépenses de santé représentent près de 90 % de leur budget. En effet, les comtés sont propriétaires des structures hospitalières et autorisent l'installation des médecins généralistes. Les municipalités danoises, qui détiennent, à l'heure actuelle, l'essentiel des responsabilités en matière de promotion de la santé, de santé scolaire et de traitements dentaires pour les enfants, sont également chargées du service social et de la prise en charge des personnes âgées, et sont les acteurs principaux dans le domaine de la prévention. Elles voient leur rôle renforcé par la réforme, qui leur confie la gestion du secteur médico-social, notamment en matière de prévention, de continuité des soins, mais également dans les domaines de la lutte contre l'alcoolisme et la toxicomanie. Enfin, en matière de santé publique, le ministère prépare la législation et fixe les objectifs généraux, mais ce sont les agences nationales qui assurent le pilotage du dispositif. L'Agence Nationale de la Santé (Sundhedsstyrelsen - National Board of Health) a ainsi pour missions la surveillance de la santé et la veille sanitaire. Elle conseille le ministère de la santé et les autres autorités publiques, notamment les comtés et les municipalités, et elle supervise les professionnels de santé. Elle sort renforcée de la réforme initiée dès 2004, notamment en matière de pilotage de l'offre de soins ; elle est également chargée de l'approbation des accords de santé conclus entre les comtés et les municipalités, dans le but d'assurer la continuité des soins entre le secteur sanitaire et le secteur médico-social. LE FINANCEMENT DU SYSTÈME DE SANTÉ DANOIS AVANT ET APRÈS LA RÉFORME DE 2007 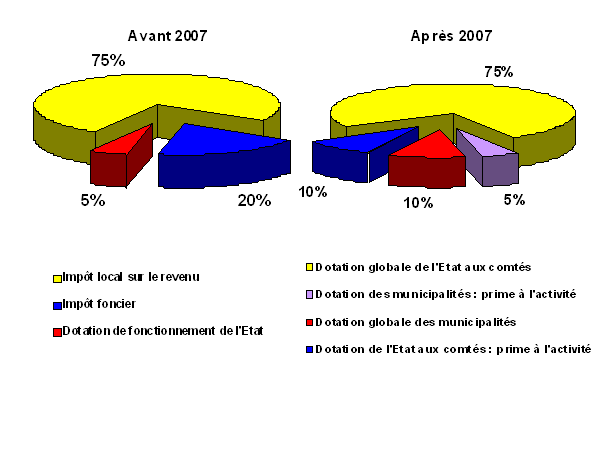 2.- Un exemple du rôle médico-social des communes : le centre de traitement du cancer de Copenhague Votre Rapporteur spécial a été reçu au centre de traitement du cancer de Copenhague, qui est une unité de réhabilitation municipale, chargée de l'accueil des patients atteints de cancer à l'issue de leur traitement ou en attente de celui-ci. Le centre, qui ouvrira ses portes au 1er janvier 2007, sera composé de deux divisions, l'une chargée du conseil aux anciens malades assuré par des psychologues et assistants sociaux, et l'autre plus particulièrement de la réhabilitation menée par un personnel médical. Cette dernière sera plus spécifiquement tournée dans un premier temps vers les patients atteints de cancers du sein, des poumons ou du côlon. La mise en place de ce centre témoigne de la nouvelle compétence médico-sociale des municipalités, et de la solution apportée par le Danemark au problème de la continuité des soins. C.- LA POLITIQUE DANOISE DE PRÉVENTION ET DE PROMOTION DE LA SANTÉ À la suite d'un diagnostic très négatif porté sur l'état de santé au Danemark, le gouvernement avait lancé en 1999 un programme national d'action sur 10 ans, très complet, et inspiré de la stratégie par objectifs de l'OMS pour le 21ème siècle. 17 cibles ont été retenues (des facteurs de risque tels que l'alcool, le tabac, la nutrition, des groupes cibles, des sites d'action comme les écoles, le lieu de travail) et les éléments d'action intersectorielle définis. La réforme de l'organisation territoriale du système de santé, entrée en vigueur au 1er janvier 2007, transfère l'essentiel des compétences en matière de prévention, de promotion de la santé, mais aussi de vaccination, des comtés vers les municipalités. Ainsi, votre Rapporteur spécial, reçu au département de santé publique de la ville de Copenhague, a pu prendre connaissance des actions nouvelles initiées par la municipalité, en termes de prévention, de réhabilitation post-hospitalisation, mais également en matière de lutte contre la toxicomanie et l'alcoolisme. La ville consacre 530.000 euros par an sur la période 2006-2009 à des initiatives dans le domaine de la promotion de l'activité physique, ciblées vers des populations spécifiques : les enfants et adolescents, les adultes, les personnes âgées, et les minorités ethniques. Votre Rapporteur spécial a ainsi pu visiter un centre d'activité physique, situé dans un quartier défavorisé de la ville. Plus généralement, la politique de prévention est facilitée par le système de paiement des médecins généralistes sur la base d'une part de leur activité, mais aussi pour un tiers en fonction du nombre de patients inscrits chez eux, ce qui est donc déconnecté de leur activité et est considéré comme un paiement pour les missions telles que la prévention et la promotion de la santé. De plus, la rémunération du généraliste est plus élevée pour toutes les consultations de prévention, comme les visites prénatales, les examens de prévention et les vaccinations des enfants, et, depuis 1999, pour les consultations de prévention des maladies cardiaques. Il existe aussi des visites de prévention pour les personnes âgées, qui combinent le sanitaire et le social : toute personne âgée de plus de 75 ans doit, aux termes de la loi et sauf si elle s'y oppose, faire l'objet d'une visite de prévention à domicile deux fois par an, quel que soit son état. LA STRATÉGIE EUROPÉENNE CONTRE LES MALADIES NON TRANSMISSIBLES : PRÉVENTION ET LUTTE Votre Rapporteur spécial a eu l'opportunité de se rendre au Bureau européen de l'Organisation Mondiale de la Santé (OMS), dont il a rencontré le directeur général, M. Marc Danzon, ainsi que le directeur du Département des programmes de santé, M. Gudjon Magnusson, qui a présenté les principaux enjeux de santé européens dans le domaine des maladies non transmissibles et des comportements, qui sont responsables de 86 % des décès en Europe. À eux seuls, le cancer et les maladies cardiovasculaires sont à l'origine de 71 % de la mortalité enregistrée en Europe, et contribuent fortement à l'écart de presque 20 ans de l'espérance de vie entre l'ouest et l'est de l'Europe. La stratégie de l'OMS repose sur : - l'identification des principales causes de mortalité (tension artérielle, tabac, alcool, cholestérol, surpoids, inactivité physique et faible consommation de fruits et légumes) ; - la détermination des principaux enjeux de santé en Europe (des inégalités de santé grandissantes entre les États membres et à l'intérieur de ceux-ci, le poids croissant de cette mortalité « évitable » sur les systèmes de santé, un potentiel significatif de gain sanitaire) ; - la prise en compte d'un facteur essentiel, le vieillissement de la population, qui conduira à ce qu'en 2050, plus d'un quart de la population sera âgée de 65 ans et plus. La stratégie européenne contre les maladies transmissibles de l'OMS consiste à : - favoriser des programmes de promotion de la santé et de prévention des maladies au niveau de la population ; - cibler activement les groupes et les individus à risque ; - maximiser la couverture de la population en matière de traitement et de soins efficaces, tout en intégrant systématiquement des politiques et des mesures visant à réduire les inégalités de santé. M. Magnusson a mis l'accent sur l'importance de la prévention au sein de cette stratégie : il a rappelé que seuls 3 % des dépenses de santé de l'OCDE étaient destinés à la prévention et aux programmes de santé publique. L'OMS s'attache ainsi clairement à promouvoir les politiques de prévention des États, estimant qu'une meilleure prévention serait très efficace dans la lutte contre une mortalité évitable et largement liée aux comportements. Il a ainsi rappelé le succès rencontré par la Conférence ministérielle européenne de l'OMS sur la lutte contre l'obésité, qui s'est tenue à Istanbul du 15 au 17 novembre 2006, et a réuni plus de 500 participants et 33 ministres. La Charte européenne adoptée conclut en effet à la nécessité de la promotion de l'activité physique et d'une alimentation plus favorable à la santé. III.- LE SYSTÈME DE SANTÉ EN SUÈDE La Suède se distingue par un niveau élevé de dépenses publiques, à hauteur de 57,2 % du PIB en 2004, corollaire de la pression fiscale la plus forte en Europe, qui atteint près de 51 % du PIB, pour 43,8 % en France. Les dépenses de protection sociale représentaient 32,9 % du PIB en 2004, une proportion égale à la France (31,2 % du PIB), avec toutefois une dépense par habitant singulièrement plus élevée en Suède : 10.315 euros contre 8.314 euros en France. Mais c'est le mode de financement, par l'impôt, du système social et de santé qui distingue surtout la Suède : en effet, le taux de TVA s'y élève à 25 %, la part de l'impôt sur le revenu étant également importante, de l'ordre de 31 % de l'ensemble des prélèvements obligatoires, contre 18,4 % en France. Pour ces raisons, les contributions publiques représentent 48,7 % du total des recettes de protection sociale (30,4 % en France). En matière de dialogue social, une grande partie de ce qui est défini par la loi en France relève des conventions collectives, dans lesquelles l'État n'intervient pas. Ainsi, il n'existe pas de salaire minimum en Suède, et la loi se limite à la lutte contre les discriminations. Sur le marché du travail, la Suède atteint un taux d'emploi global élevé, de 72,5 % en 2005, - 63 % seulement pour la France -, lié à la forte proportion des travailleurs âgés, puisque le taux d'emploi des seniors s'élève à 69,4 %, - 37,9 % seulement en France -, ce qui place la Suède au premier rang de l'Union européenne en la matière. Le taux de chômage a cependant augmenté ces dernières années, atteignant 7,8 % en 2005, contre 9,9 % en France. Enfin, les comptes des administrations publiques connaissent une situation beaucoup plus saine. La dette publique suédoise se situe autour de 51,2 % - contre 66 % en France -, les récents excédents des comptes publics ayant été rendus possibles par une réforme du régime des retraites qui, sauf accident majeur, pourra fonctionner sans besoin d'être modifié dans le futur. B.- L'ORGANISATION TERRITORIALE DU SYSTÈME DE SANTÉ La Suède compte 9 millions d'habitants répartis sur un territoire composé de 21 comtés et de 290 communes. 1.- L'application du principe de subsidiarité Le système de santé est largement décentralisé : notre délégation, reçue par l'Association des communes et des comtés de Suède, a ainsi pu observer la répartition des fonctions entre chaque niveau territorial. Si les comtés ont la responsabilité de fournir les services de santé et de promouvoir la santé publique, en décidant de la répartition des ressources allouées aux différents services et en assurant la planification générale de l'offre de soins, les municipalités sont responsables depuis 1992 des soins aux personnes âgées et handicapées hors de l'hôpital. Pour assurer ce financement, les comtés et les communes lèvent l'impôt, et bénéficient ainsi de 40 % du total de l'impôt sur le revenu, dont les deux tiers vont aux comtés. Le système de soins est également organisé en trois niveaux : il existe 6 hôpitaux régionaux spécialisés et 65 hôpitaux de comté ou de district qui dispensent des soins hospitaliers ou ambulatoires, et qui sont également responsables du secteur psychiatrique. Enfin, les 1.000 centres de santé primaires sont le niveau auquel la population doit pouvoir s'adresser pour tous ses problèmes de santé. Ces centres, qui comprennent des médecins, des infirmières, des sages-femmes, des kinésithérapeutes et parfois, des travailleurs sociaux, fonctionnent de façon spécifique : en effet, les consultations ont lieu avec une infirmière, les prises de sang et visites bénignes avec l'aide infirmière, et le médecin ne voit que les patients dont l'état le justifie. L'État se contente, au sein de ce système, de définir par les lois et textes réglementaires les principes fondamentaux de la politique de santé. LE RÔLE DE L'ÉTAT DANS LE SYSTÈME DE SANTÉ SUÉDOIS L'actuel gouvernement de centre-droit, issu de la majorité législative élue pour quatre ans en 2006, a fixé un certain nombre de priorités dans le domaine de la santé publique, et notamment la concentration sur la santé de la jeunesse, le développement des soins psychiatriques et la généralisation du recours aux technologies de l'information et de la communication (TIC) dans le secteur de la santé. Il s'est également engagé à développer la garantie de la qualité des soins et à améliorer l'accessibilité des soins sanitaires et médicaux en élargissant le recours aux fournisseurs de soins, publics comme privés. Il s'est enfin résolu à maintenir le monopole de la vente d'alcool existant en Suède, contrairement à celui des pharmacies, qui est voué à disparaître, permettant ainsi à des acteurs privés d'intervenir sur le marché du médicament. Votre Rapporteur spécial, reçu au Parlement suédois par le Président de la commission des affaires sociales, M. Kenneth Johannson, a pu observer son organisation et son fonctionnement : ainsi, parmi les 16 commissions permanentes, la commission des affaires sociales, qui regroupe 17 membres, est chargée de la définition des lignes directrices en matière de santé publique, de prévention mais aussi de recherche, de politique des enfants, des personnes âgées et handicapées, et enfin, en matière de fixation des règles de protection sociale, mission qu'elle partage avec la commission de la sécurité sociale. Outre une réforme du système des allocations familiales et la mise en place d'un droit au logement pour contrer le problème des sans domicile fixe (SDF), les actuels débats parlementaires s'orientent autour de la liberté de choisir de rester au domicile pour les personnes âgées, et de la mise en place du futur plan Cancer, le premier pour la Suède. 2.- L'exemple du Conseil général de Stockholm La région de Stockholm, la plus importante, compte 26 municipalités, qui regroupent 1,9 million d'habitants, soit 20 % de la population suédoise. En 2005, le budget du conseil général s'est élevé à 5,9 milliards d'euros (55 milliards de couronnes) ; les dépenses ont finalement représenté 5,7 milliards d'euros, dont 75 % ont financé le système de santé, soit 4,4 milliards d'euros (40,4 milliards de couronnes). 21 % des dépenses sont allées au transport, et 5 % à la culture et aux autres politiques. Les graphiques suivants retracent l'origine des ressources et la répartition des dépenses en matière de santé. 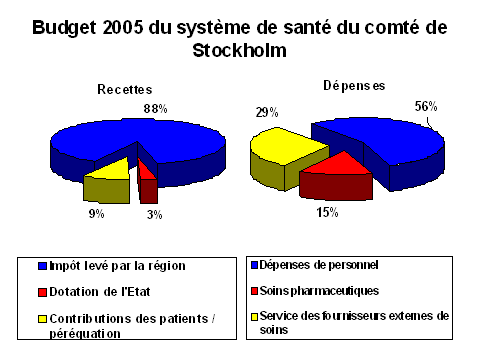 Le système de santé est donc largement alimenté par les impôts : dans la région de Stockholm, la part d'impôts payée par personne pour financer la santé représente ainsi 12,27 % de ses revenus. Sur le plan des dépenses de santé, l'importance des dépenses de personnel (44 % du total) est liée à la rémunération directe des médecins par les comtés et les municipalités dont ils sont les salariés. Ainsi, le revenu d'un médecin est calculé par le comté sur la base d'un forfait fixe pour moitié et en fonction du nombre de patients auscultés pour l'autre moitié. Quant à la catégorie des fournisseurs externes de soins, elle renvoie aux laboratoires, mais également à l'ensemble des soins techniques et de l'aide à domicile. C'est au début des années 90 qu'a été mise en place la séparation du fournisseur et de l'acheteur (provider / purchaser split), qui permet au comté de négocier les prix avec le fournisseur, donc d'évaluer et contrôler directement l'évolution des dépenses. Le conseil général de Stockholm est partie à près de 2.000 contrats de soins, dont la moitié relève d'accords de soins privés. Des plafonds de dépenses par personne et par an sont fixés pour les frais médicaux et les frais pharmaceutiques, comme le précise l'encadré ci-après. LES DÉPENSES DE SOINS MÉDICAUX EN SUÈDE L'indemnisation des soins médicaux tend à financer par l'impôt une part maximale des dépenses de santé individuelles et à limiter les frais à la charge du patient en cas de maladie. Les personnes ayant recours à un service de santé paient un ticket modérateur allant de 60 à 300 couronnes suédoises (environ 6 à 32 euros), jusqu'à un plafond de 900 couronnes suédoises par période de douze mois (soit 97 euros). Certains frais ne sont cependant pas pris en compte au sein de cette « franchise » : c'est le cas pour les vaccinations et certains autres soins préventifs, comme les mammographies ou les certificats médicaux, par exemple. Lorsque le patient a atteint ce plafond de frais médicaux à sa charge au cours d'une même année, il obtient une « carte libre » (frikort) pour le reste de l'année. De même, les médicaments prescrits à hauteur de 900 couronnes sur une période de douze mois (97 euros) sont entièrement à la charge du patient ; au-delà de cette somme, les frais pharmaceutiques sont subventionnés et au-dessus de 1.800 couronnes par an, soit 194 euros, le principe de la carte libre s'applique. La redevance perçue pour une hospitalisation de longue durée ne peut excéder 80 couronnes par jour (8,60 euros). Le montant de ces plafonds est décidé par le Parlement et est valable pour l'ensemble du pays ; les prix des consultations peuvent cependant varier d'un conseil général à l'autre. Enfin, les soins médicaux et dentaires sont gratuits pour les moins de 20 ans. Les récentes priorités fixées par le comté en matière de système de soins consistent à baisser le coût des hôpitaux d'urgence et de concentrer ceux-ci sur les soins les plus spécialisés - comme c'est le cas pour l'hôpital universitaire de Karolinska-Solna de Stockholm -, afin d'accroître les services de soins de proximité ainsi que la politique globale de prévention. Votre Rapporteur spécial, reçu au Conseil général de Stockholm, a ainsi pu prendre connaissance de la répartition des dépenses de santé prévues par le comté pour 2007, comme la retrace le graphique suivant. Ces dépenses atteindront au total 3,5 milliards d'euros. 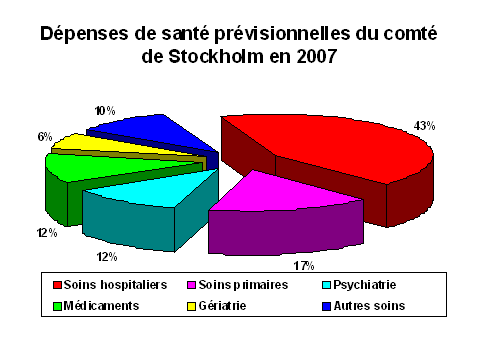 C.- PRÉVENTION ET PROMOTION DE LA SANTÉ EN SUÈDE Les objectifs du gouvernement suédois en matière de prévention santé ont été définis dans un plan d'action en 2003, décliné en onze objectifs, parmi lesquels figurent la limitation des problèmes liés à la drogue, à l'alcool et au tabac, la promotion d'une bonne alimentation et d'une activité physique régulière, la lutte contre les maladies contagieuses et sexuellement transmissibles, ainsi que la limitation des risques de suicide. Ces objectifs ont été définis à partir de la prise en compte des principaux déterminants de santé, présentés par le schéma figurant en annexe 1 du présent rapport. Le gouvernement finance et détermine la politique nationale de la santé. Une cinquantaine d'agences, les municipalités et les régions sont impliquées dans l'application des objectifs du gouvernement. L'Institut national de la santé publique, qui a reçu votre Rapporteur spécial, est l'agence chargée de l'évaluation des mesures mises en œuvre et de la publication d'un rapport tous les quatre ans. Deux points méritent d'être abordés en particulier : la prévention du tabagisme et de la consommation d'alcool. En matière de prévention du tabagisme, la Suède a récemment accru la rigueur d'une loi de 1993 : ainsi, depuis le 1er juin 2005, est-il interdit de fumer dans les restaurants et les bars. Par ailleurs, la publicité pour le tabac est interdite, la vente de tabac est soumise à conditions et interdite aux jeunes de moins de dix-huit ans, tandis que la taille et la présentation des paquets sont contrôlées par l'Institut national de la santé publique. Cette politique a permis de réduire notablement la proportion des fumeurs, la faisant passer sous la barre des 20 % de la population des 16-84 ans. 2.- La prévention de l'alcoolisme La politique de lutte contre l'alcool est régie en Suède par une loi de 1994 dite « Alkolhollag », qui pose le principe d'un monopole de la vente d'alcool par les Systembolaget, dont les horaires d'ouverture sont soumis à une réglementation précise. Les jeunes de moins de vingt ans ne peuvent pas acheter d'alcool, et les boissons alcoolisées sont très fortement taxées, sauf pour les bières et les alcools de moins de 3,5 °. Enfin, toute publicité est interdite, l'alcoolémie autorisée au volant n'est que de 0,02 % et elle peut être contrôlée sur le lieu de travail. Une cellule spécialisée « Alcool et risques » a été mise en place en 2004, au sein de l'Institut national de la santé publique, destinée à approfondir la politique de prévention de l'alcoolisme, par un travail de collaboration accrue avec les municipalités, chargées de surveiller la distribution d'alcool, de contrôler les entreprises qui en vendent ou en produisent, et d'organiser des programmes éducatifs sur le rôle et la responsabilité des vendeurs d'alcool. Des actions particulières sont organisées à destination de publics spécifiques, comme les travailleurs, les femmes enceintes et les conducteurs. LA POLITIQUE SUÉDOISE DE PRÉVENTION ET DE LUTTE CONTRE LE CANCER Le premier plan Cancer est actuellement en cours d'élaboration en Suède : comme l'a indiqué le Professeur Ulrik Ringborg, oncologue et Président de l'Organisation européenne des centres de lutte contre le cancer (OECI), rencontré à l'hôpital universitaire de Karolinska, la mise en place d'un tel plan a suscité au départ de fortes réticences, liées à la répartition des compétences entre les différents niveaux territoriaux en matière de santé : en effet, si l'État est responsable de la politique de recherche et de formation, et par conséquent, de la définition de la politique de prévention, ce sont les régions qui sont chargées de la mise en œuvre des soins. Pour cette raison, le système suédois repose sur des unités d'oncologie des hôpitaux, qui sont elles-mêmes organisées en un réseau relativement intégré. En effet, les six hôpitaux régionaux que compte la Suède disposent de telles unités d'oncologie, tandis qu'une dizaine d'hôpitaux locaux comptent un service de cancérologie. La mise en réseau des compétences et des réflexions autour de la lutte contre le cancer s'effectue au travers d'une collaboration active institutionnalisée, le Swedish Cancer Collaborative (SCC), organisée par l'Association des communes et des comtés de Suède, qui inscrit le travail collectif des professionnels dans un calendrier assorti de délais, mais s'entretient également à rappeler la place du patient, l'importance de la continuité des soins, ainsi que l'impératif de réduire les délais d'accès aux traitements. Votre commission des Finances, de l'économie générale et du Plan a tout d'abord procédé à l'examen d'un rapport d'information de M. Gérard Bapt, Rapporteur spécial, sur le modèle de santé nordique. Votre Rapporteur spécial a indiqué que deux déplacements effectués respectivement à Copenhague, à la fin du mois de novembre 2006, et à Stockholm, à la fin février 2007, avaient eu pour finalité l'étude des spécificités des systèmes de santé de ces pays nordiques, souvent considérés, à juste titre, comme des modèles en matière sociale. Le Danemark vient tout juste d'arriver au terme d'une grande réforme de l'organisation de son système de santé : en effet, au 1er janvier 2007, le nombre des communes et des comtés danois se trouve considérablement réduit, et ce, afin de procéder à une nouvelle répartition des responsabilités dans le domaine de la santé. Si les orientations générales en Suède sont divergentes, puisque l'actuel gouvernement de centre-droit prévoit de mettre fin au monopole pharmaceutique, le système est, comme au Danemark, entièrement décentralisé. C'est le premier point qui caractérise le « modèle nordique ». Ainsi, dans chacun de ces pays, les régions sont chargées de l'organisation générale des soins, dans le secteur hospitalier comme pour les soins de ville, tandis que les communes sont responsables de la politique de prévention, ainsi que des soins aux personnes âgées et aux personnes handicapées. Dans les deux cas, l'État se contente de définir les lignes directrices de la politique de santé publique, que les comtés et les municipalités mettront en œuvre. La seconde caractéristique principale du modèle de santé nordique est relative au financement du système : en effet, on remarque d'abord que la part de la richesse nationale consacrée à la protection sociale est très importante, puisqu'elle dépasse 30 % du PIB. Sur ce point, la France se rapproche du modèle nordique, contrairement à d'autres pays de l'Union européenne, comme la Grande-Bretagne. Mais la véritable spécificité des pays du nord de l'Europe réside dans la part de l'impôt sur le revenu dans les recettes publiques, qui représente plus de la moitié des recettes issues des prélèvements obligatoires au Danemark, contre moins de 20 % en France. A contrario, les cotisations sociales sont relativement faibles, voire très faibles au Danemark, à un niveau de 3,4 % de l'ensemble des prélèvements obligatoires, contre près de 38 % en France. Ainsi, les contributions publiques, constituées principalement par une TVA sociale et par un impôt sur le revenu qui est le plus souvent local, représentent 63,5 % des recettes de protection sociale au Danemark, tandis que, eu égard à la répartition de la charge des cotisations sociales, la part salariale est sensiblement plus élevée (19,6 % des recettes de protection sociale) que la part patronale (10,2 % des recettes de protection sociale). Le choix qu'ont fait ces États de financer essentiellement par l'impôt un système de santé dont la gestion est confiée aux collectivités territoriales constitue un éclairage particulier pour le système de santé français, qui devra évoluer vers plus de décentralisation à l'avenir. Car, et c'est la dernière leçon offerte par cette étude, les pays nordiques jouissent d'un niveau très élevé de protection sociale. Le Président Pierre Méhaignerie s'est demandé s'il est possible, en France, d'expérimenter une décentralisation totale du système de santé, qui implique les professionnels et les partenaires sociaux à l'échelon régional, et non les élus ? Les régions Alsace et Bretagne sont candidates à l'expérimentation d'une dotation régionale de santé, qui demeure à l'état de projet. En outre, il existe un chantier de l'éducation sanitaire, qui relève, en l'occurrence, plutôt des collectivités territoriales. Votre Rapporteur spécial, a répondu qu'en application de la loi du 9 août 2004 relative à la politique de santé publique, les groupements régionaux de santé publique se mettent progressivement en place. Quant aux missions régionales de santé, créées par la loi du 13 août 2004 relative à l'assurance maladie, elles ne sont que des structures de coordination entre les agences régionales de l'hospitalisation (ARH) et les Unions régionales des caisses d'assurance maladie (URCAM), avec une présidence alternée d'une année sur l'autre. Mais les trois expérimentations d'agences régionales de santé (ARS), souhaitées à l'unanimité par le Parlement, n'ont toujours pas été mises en œuvre. Le Président Pierre Méhaignerie s'est prononcé pour l'institution effective des ARS, dans le respect des compétences respectives des ARH et des URCAM. Puis votre Commission a autorisé, en application de l'article 146 du Règlement, la publication du présent rapport d'information. LISTE DES PERSONNES RENCONTRÉES Votre Rapporteur spécial tient à adresser ses plus vifs remerciements à l'ensemble des personnes qu'il a rencontrées et qui lui ont fourni les éléments indispensables à la préparation de ce rapport, et tout particulièrement à M. Alain Lefebvre, conseiller social à l'ambassade de France en Suède, ainsi qu'à Mme Monika Biese, qui lui a succédé à ce poste. Leur disponibilité, mais surtout leur expertise et leur travail en matière de santé dans les pays du nord de l'Europe, ont constitué une aide précieuse et une source d'information importante pour l'élaboration de ce travail. À Copenhague, Danemark : · À l'Association des conseils généraux - Mme MarieLouise Bloch Pulsen-Hansen, chef de section ; - Mme Christina Carlsen, conseillère au bureau des politiques de santé. · À l'Association des communes du Danemark - Mme Helle Schnedler, conseillère au Local Government Denmark, LGDK ; - Mme Pia Laulund, chef de division à la ville de Copenhague ; - Mme Jette Vibe-Petersen, directrice du centre de traitement du cancer de Copenhague ; - Mme Birgitte Gade Kofoed, chef de division à la ville de Copenhague. · À l'Agence danoise de la santé - Dr. Barbara Hjalsted, conseillère médicale ; - Mme Jette Jul Bruun, directrice adjointe de l'Agence. · Au Bureau régional de l'Organisation mondiale de la santé (OMS) pour l'Europe - Dr. Marc Danzon, directeur régional de l'OMS ; - Dr. Gudjon Magnusson, directeur de la division des programmes sanitaires. · À l'Hôpital universitaire de Karolinska Solna - M. Ulrik Ringborg, professeur en oncologie et président de l'Organisation européenne des instituts de lutte contre le cancer (OECI). · À l'Association des communes et conseils généraux de Suède - Mme Sonia Wallin, conseillère en matière de prise en charge du cancer ; - Mme Ingvor Bjugård, conseillère santé publique et prévention ; - Mme Karin Berlin, conseillère en soins aux personnes âgées et handicapées. · Au Conseil général de Stockholm - Mme Barbro Sundh, directrice de la communication ; - Mmes Gunnel Blomgren et Ann Fjellner, conseillères pour l'organisation des soins dans la région de Stockholm ; - Mme Cecilia Magnusson, conseillère en statistique et mesure de l'état de santé de la population ; - Mme Rosaria Galanti, directrice de la politique de santé publique ; - M. Milan Knezevic, analyste ; - Mme Elisabeth Levander, responsable du portail de santé « Guide des soins » ; - M. Magnus Liljegren, responsable du portail de santé « Guide de la santé publique » ; - Mme Marie Chenik, conseillère en éthique et valeurs auprès d'un hôpital universitaire ; - Mme Lena Almroth, responsable du guide et du forum de dialogue à destination des prestataires de soins ; - Mme Katharina Beech, directrice des programmes de soins ; - Mme Marion Lind, directrice de la sécurité des soins ; - M. Jonas Larsson, directeur de la politique du médicament ; - Mme Erna Petersson, responsable de la définition des priorités de santé publique ; - M. Magnus Söderberg, responsable du traitement des personnes décédées ; - Mme Asa Rundqvist, directrice du Comité des patients. · À l'Institut national de la santé publique - M. Berndt Lundgren, chef de la division de la recherche en santé publique ; - M. Svante Pettersson, chef du projet « Alcool et risques ». - M. Kenneth Johansson, président de la commission des affaires sociales ; - Mme Monika Dohnhammar, chef du secrétariat de la commission des affaires sociales. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||