
N° 4125
______
ASSEMBLÉE NATIONALE
CONSTITUTION DU 4 OCTOBRE 1958
QUATORZIÈME LÉGISLATURE
Enregistré à la Présidence de l’Assemblée nationale le 13 octobre 2016.
RAPPORT
FAIT
AU NOM DE LA COMMISSION DES FINANCES, DE L’ÉCONOMIE GÉNÉRALE ET DU CONTRÔLE BUDGÉTAIRE SUR LE PROJET DE loi de finances pour 2017 (n° 4061),
PAR Mme Valérie RABAULT,
Rapporteure Générale
Députée
——
ANNEXE N° 42
SANTÉ
Rapporteur spécial : M. Claude GOASGUEN
Député
_
___
Pages
INTRODUCTION 7
CHIFFRES CLÉS 9
PREMIÈRE PARTIE : LE PROGRAMME 183, QUEL (S) CRÉDIT (S) PEUT-ON ENCORE ACCORDER AUX DÉPENSES DE L’AME ? 11
I. LA CROISSANCE EXTENSIVE D’UNE DÉPENSE SYSTÉMATIQUEMENT SOUS-BUDGÉTÉE 11
A. LE PROGRAMME 183 : L’AME ET LE FONDS D’INDEMNISATION DES VICTIMES DE L’AMIANTE 11
1. Le dispositif d’indemnisation des victimes de l’amiante 11
2. Qu’est-ce que l’aide médicale de l’État (AME) ? 12
B. LE COÛT CROISSANT DE L’ACCÈS AUX SOINS DES ÉTRANGERS EN SITUATION IRRÉGULIÈRE ET DES DEMANDEURS D’ASILE 15
1. L’AME : une croissance très forte entre 2012 et 2017 15
2. Mayotte et la Guyane : des dépenses incontrôlées 16
3. Les demandeurs d’asile et la protection universelle maladie (PUMa) 19
4. Des contrôles insuffisants 20
5. Le coût total de la prise en charge de l’accès aux soins pour les étrangers en situation irrégulière et pour les demandeurs d’asile déboutés de leur demande 20
C. UNE PROGRAMMATION BUDGÉTAIRE SYSTÉMATIQUEMENT INSINCÈRE QUI AFFECTE LA CRÉDIBILITÉ DE LA PRÉVISION POUR 2017 22
II. L’URGENCE D’UNE REMISE À PLAT DU DISPOSITIF DE PRISE EN CHARGE DES SOINS DES ÉTRANGERS EN SITUATION IRRÉGULIÈRE 26
A. DES AMÉLIORATIONS INSUFFISANTES ONT ÉTÉ APPORTÉES AU DISPOSITIF 27
1. La diminution progressive du coût des prestations hospitalières : l’effet mécanique du changement de la méthode de tarification 27
2. Des hôpitaux inégaux devant l’impact de la réforme de la tarification 29
B. LA SIMPLIFICATION DE LA DOMICILIATION ET L’AMÉLIORATION DE LA GESTION 30
C. MAINTENIR UN PRINCIPE DE SOLIDARITÉ COMPATIBLE AVEC L’EXIGENCE DE MAÎTRISE DE LA DÉPENSE PUBLIQUE 32
SECONDE PARTIE : LE PROGRAMME 204, DES ÉVOLUTIONS STRUCTURELLES DU SYSTÈME DE PRÉVENTION, DE SÉCURITÉ SANITAIRE ET D’OFFRE DE SOINS 35
I. UNE BAISSE CONTINUE ET SIGNIFICATIVE DES CRÉDITS À LAQUELLE LES OPÉRATEURS ONT LARGEMENT PARTICIPÉ 35
A. UNE BAISSE CONTINUE DES CRÉDITS DEPUIS 2013 35
B. L’EFFORT IMPORTANT DES OPÉRATEURS DE LA MISSION 37
II. LA CRÉATION DE L’AGENCE NATIONALE DE SANTÉ PUBLIQUE : UNE RÉNOVATION DE LA POLITIQUE DE PRÉVENTION ET DE SÉCURITÉ SANITAIRE 39
A. LE REGROUPEMENT DES MISSIONS DE PRÉVENTION ET DE SÉCURITÉ SANITAIRE AUTOUR D’UNE AGENCE AUX MISSIONS ET À LA TAILLE ADAPTÉES AUX DÉFIS ACTUELS 39
1. Un acteur global de la santé publique dont l’action est centrée autour de l’axe populationnel 39
2. La gouvernance de l’agence 40
B. LA DÉMARCHE DE MUTUALISATION DES FONCTIONS SUPPORT ET L’UNIFICATION DU FINANCEMENT DE L’ANSP 41
1. La mutualisation des moyens doit permettre de réaliser des économies de fonctionnement 41
2. L’unification du financement de l’ANSP : une démarche qui ne doit pas porter atteinte aux missions de prévention et de promotion de la santé de l’agence 42
III. DES CRÉDITS EN DIMINUTION POUR UNE GRANDE MAJORITÉ DES ACTIONS DU PROGRAMME 204 43
1. Pilotage de la politique de santé publique (action 11) : la priorité est donnée à la rationalisation 43
2. Santé des populations (action 12) : un périmètre réduit 44
3. Prévention des maladies chroniques et qualité de vie des malades (action 14) : une hausse significative des crédits 45
4. Prévention des risques liés à l’environnement, au travail et à l’alimentation (action 15) : une stabilité des crédits 46
5. Veille et sécurité sanitaire (action 16) : une action au périmètre resserré 47
6. Qualité, sécurité et gestion des produits de santé et du corps humain (action 17) : l’effort budgétaire se poursuit 47
7. Modernisation de l’offre de soins (action 19) : la situation de l’agence de santé de Wallis-et-Futuna 48
L’article 49 de la loi organique du 1er août 2001 relative aux lois de finances (LOLF) fixe au 10 octobre la date limite pour le retour des réponses aux questionnaires budgétaires.
Au 10 octobre 2016, 76,9 % des réponses étaient parvenues à la commission des finances.
La mission Santé porte les crédits de la politique de santé de l’État. Elle se compose de deux programmes :
– le programme 183 Protection maladie qui finance quasi-exclusivement l’aide médicale de l’État (AME), c’est-à-dire l’accès aux soins des étrangers en situation irrégulière, qui représente un peu moins de deux tiers des crédits de la mission ;
– le programme 204 Prévention, sécurité sanitaire et offre de soins, qui représente environ un tiers des crédits de la mission.
Le projet de loi de finances (PLF) pour 2017, dernier de la législature, s’inscrit dans la tendance des PLF précédents : les crédits alloués à l’AME augmentent, tandis que les crédits destinés à la prévention, à la sécurité sanitaire et à l’offre de soins sont soumis à une contrainte budgétaire pressante.
Pour ce qui est du programme 183, la logique est en effet toujours la même depuis 2013, à savoir chaque année une augmentation des crédits ouverts au titre de l’AME, que l’on découvre chaque année insuffisante par rapport aux besoins, ce qui se traduit chaque année par l’ouverture de crédits complémentaires en gestion ou en loi de finances rectificative (LFR). Bref, c’est toujours la même chose. D’ailleurs, l’écart récurrent entre la dépense prévue et la dépense constatée ne laisse pas d’interroger quant à la sincérité de la prévision.
Étant une dépense de guichet, la maîtrise de l’évolution de la dépense de l’AME implique, soit des mesures législatives ou réglementaires pour réformer le dispositif (les conditions d’éligibilité ou le panier de soins), soit des mesures de régulation des flux migratoires qui ne relèvent pas de cette mission.
Dans ses précédents rapports spéciaux et dans un rapport du Comité d’évaluation et de contrôle de l’Assemblée nationale (1), le Rapporteur spécial a formulé plusieurs préconisations pour maîtriser la dépense de l’AME, simplifier l’accès au dispositif et adapter ses modalités de gestion.
Le Rapporteur spécial souhaite souligner que :
– les dysfonctionnements du dispositif de l’AME persistent et s’accentuent, avec un effet de report sur la Protection universelle maladie (PUMa) et la couverture maladie universelle complémentaire (CMU-C) ;
– il a été très difficile d’obtenir des données pourtant nécessaires à l’évaluation du coût de l’accès aux soins pour les étrangers en situation irrégulière, ce qui n’est pas un signe encourageant quant à la qualité de la programmation. Ainsi, il a été impossible d’avoir une évaluation de ce coût à Mayotte. Il a également été impossible d’obtenir un chiffrage du coût de l’accès aux soins des demandeurs d’asile pour la Sécurité sociale. Dans le questionnaire budgétaire transmis au Gouvernement en application de l’article 49 de la LOLF, le Rapporteur spécial demandait qu’on lui fournisse les statistiques actualisées et l’ensemble des données disponibles sur l’évolution du nombre de migrants en situation irrégulière depuis 2002. Aucune réponse ne lui est parvenue.
S’agissant du programme 204, le PLF 2017 reflète les changements intervenus au cours des années 2016 et 2017. L’année 2016 a en effet été marquée par la promulgation de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé, qui a entraîné des modifications importantes dans l’organisation de la prévention, de la sécurité sanitaire et de l’offre de soins. Une de ses applications a été la création de l’Agence nationale de santé publique (ANSP) ou Santé Publique France, issue de la fusion de l’Institut de veille sanitaire (InVS), de l’Institut national de prévention et d’éducation pour la santé (INPES), de l’Établissement de préparation aux urgences sanitaires (EPRUS) et du groupement d’intérêt public (GIP) ADALIS.
Pour 2017, le Gouvernement demande des crédits à hauteur de 1,26 milliard d’euros en autorisations d’engagement (AE) et 1,25 milliard d’euros en crédits de paiement (CP). Ils seraient en augmentation de 0,5 % en AE et en CP par rapport aux crédits ouverts en loi de finances pour 2016 (LFI pour 2016).
ÉVOLUTION DES CRÉDITS DE LA MISSION SANTÉ
(en millions d’euros)
AE |
CP | |||||
LFI 2016 |
PLF 2017 |
Évolution |
LFI 2016 |
PLF 2017 |
Évolution | |
Programme 204 Prévention, sécurité sanitaire et offre de soins |
496,8 |
431,8 |
– 13,1 % |
498,1 |
433,1 |
– 13,1 % |
Programme 183 Protection maladie |
752,4 |
823,2 |
9,4 % |
752,4 |
823,2 |
9,4 % |
Total mission |
1 249,3 |
1 255,0 |
0,5 % |
1 250,6 |
1 256,3 |
0,5 % |
Source : commission des finances d’après les documents budgétaires.
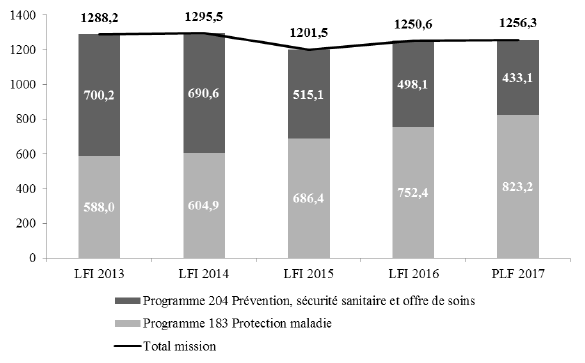
Cette stagnation des crédits de l’ensemble de la mission masque les évolutions contraires – mais marquées – des deux programmes. Les crédits du programme 204 baissent en effet de 13,1 % en AE et en CP, tandis que les crédits du programme 183 croissent de 9,4 % en AE et en CP. Il en résulte un poids relatif grandissant du programme 183 dans la mission (65,5 % des crédits).
ÉVOLUTION DES CP OUVERTS AU TITRE DE LA MISSION SANTÉ DEPUIS 2013
(en millions d’euros)
Source : commission des finances, d’après les documents budgétaires.
À périmètre courant, les CP de la mission proposés dans le PLF pour 2017 ont diminué de 2,5 % par rapport à la LFI pour 2013. Remarquons qu’en LFI 2013, la majorité des crédits ouverts étaient portés par le programme 204 (54,4 %). Le renversement est frappant : les crédits du programme 204 (à périmètre courant), ont chuté de 38,2 %, tandis que les crédits dévolus au programme 183 ont au contraire augmenté de 40 %.
Les crédits présentés en LFI ne sont d’ailleurs qu’un indicateur trompeur du coût réel des dispositifs du programme 183 Aide médicale de l’État. Il faut en effet garder à l’esprit que les crédits consommés de ce programme sont, depuis 2013, bien supérieurs aux crédits ouverts en LFI, en raison de la sous-évaluation récurrente du niveau des dépenses de l’État à destination de l’AME. De plus, il est utile de rappeler que les crédits de l’AME portés par le budget de l’État ne sont pas parfaitement représentatifs de l’effort financier des administrations publiques pour l’accès aux soins des étrangers en situation irrégulière, puisqu’une partie du volet « soins urgents » de l’AME est prise en charge par l’assurance maladie et que les dépenses de soins à destination des étrangers en situation irrégulière à Mayotte n’entrent pas dans le champ de l’AME.
Concernant le programme Prévention, sécurité sanitaire et offre de soins, si le Rapporteur spécial se réjouit des mesures visant à rationaliser le paysage des agences de santé, il s’interroge sur le rythme de réduction des crédits du programme, d’autant plus que ce programme est souvent l’objet d’importants efforts en gestion. Il ne faudrait pas que l’exigence de maîtrise de la dépense publique porte finalement atteinte à l’efficacité des politiques de prévention et de veille sanitaire.
À l’inverse, il est tout à fait possible de maîtriser les dépenses de santé à destination des étrangers en situation irrégulière. Le Gouvernement aurait pu utilement s’inspirer des pratiques à l’œuvre à l’étranger.
PREMIÈRE PARTIE
LE PROGRAMME 183 : QUEL (S) CRÉDIT (S) PEUT-ON ENCORE ACCORDER AUX DÉPENSES DE L’AME ?
La quasi-totalité des crédits du programme 183 (99,0 %) finance la dépense de l’AME, le reliquat étant destiné au financement du Fonds d’indemnisation des victimes de l’amiante (FIVA).
ÉVOLUTION DES CRÉDITS DU PROGRAMME (AE = CP)
(en millions d’euros)
Action |
LFI 2016 |
PLF 2017 |
Évolution | |
2. Aide médicale de l’État |
739,0 |
815,2 |
+ 76,2 |
+ 10,3 % |
3. Fonds d’indemnisation des victimes de l’amiante |
13,4 |
8,0 |
– 5,4 |
– 40,3 % |
Total programme 183 |
752,4 |
823,2 |
70,8 |
9,4 % |
Source : commission des finances d’après les documents budgétaires.
Après la découverte de l’ampleur de la catastrophe sanitaire liée à l’utilisation massive d’amiante, le législateur a créé un Fonds d’indemnisation des victimes de l’amiante (FIVA), établissement public administratif, par l’article 53 de la loi de financement de la sécurité sociale pour 2001 (2). Le FIVA assure la réparation des préjudices subis par les victimes de l’amiante.
À la date du 31 décembre 2015, il avait traité, depuis sa création, 182 348 offres d’indemnisation pour un montant total de 4,9 milliards d’euros. L’État contribue de façon minoritaire à son financement, qui est principalement constitué d’une dotation de la branche AT-MP (380 millions d’euros en 2015). En tant qu’employeur, l’État contribue toutefois au-delà de sa dotation en remboursant au FIVA les sommes engagées par celui-ci.
La dotation de l’État intervient à titre subsidiaire. Son montant est donc défini d’après les estimations des besoins en fonds de roulement du FIVA pour l’année. Il est prévu qu’en 2017 ses dépenses s’élèvent à 513,8 millions d’euros (égales à celles de 2016). Cette estimation repose sur l’hypothèse d’une demande globalement dynamique, à la fois en 2016 et en 2017. Le Gouvernement prévoit 7 000 demandes de victimes directes en 2016 et en 2017 et une hausse de 750 demandes d’ayants droit chaque année à compter de 2015.
Compte tenu des prévisions de dépense, la dotation de la branche AT-MP de la sécurité sociale serait réduite de 30 millions d’euros entre 2016 et 2017 pour atteindre 400 millions d’euros. Le Gouvernement a choisi d’ajuster la dotation de l’État à 8,0 millions d’euros, en diminution de 5,4 millions d’euros par rapport à 2016. Il convient toutefois de rappeler qu’une dotation exceptionnelle de 3,4 millions d’euros avait été ouverte en LFI 2016 au titre de la prise en charge des remises gracieuses permettant d’apurer la situation financière des victimes et ayants droit qui ont bénéficié d’un trop-perçu en raison de l’exécution par le FIVA de décisions juridictionnelles non définitives.
Le FIVA travaille par ailleurs à la réduction de ses délais de traitement. La proportion des offres présentées aux victimes reconnues dans le délai légal de six mois a augmenté. Stable entre 2014 et 2015 (76 %), le PAP 2017 prévoit une amélioration pour l’année 2016 (+ 4 pp), quoique moins ambitieuse que la prévision du PAP 2016 (+ 9 pp). La cible pour 2017 (90 %) risque d’ailleurs de ne pas être atteinte, le Gouvernement prévoyant un taux de 85 %.
Il existe une ambiguïté sémantique concernant les termes d’« Aide médicale de l’État », alimentée en particulier par le titre de l’action 2 Aide médicale de l’État du programme 183, qui regroupe en réalité trois dispositifs distincts, dont l’AME stricto sensu dite « AME de droit commun ». Dans le présent rapport, on entend par « Aide médicale d’État » non seulement l’AME de droit commun, mais également le dispositif des soins urgents et ce que le projet annuel de performances (PAP) nomme les « autres dispositifs » liés à l’AME, comme l’AME dite « humanitaire ».
L’AME de droit commun représente 94,8 % des crédits de l’action AME dans le PLF 2017.
Prévue par l’article 251-1 du code de l’action sociale et des familles (CASF), elle est accordée pour un an renouvelable sans limitation aux personnes ne remplissant pas la condition de régularité de séjour exigée pour bénéficier de la protection maladie universelle (PUMa). Son octroi est conditionné à une résidence en France ininterrompue de plus de trois mois ainsi que par des revenus inférieurs à un plafond.
PLAFOND ANNUEL DE RESSOURCES AU 1ER AVRIL 2016
(en euros)
Composition du foyer |
Hexagone |
DROM |
Personne seule |
8 653,16 |
9 631 |
2 personnes |
12 980 |
14 446 |
3 personnes |
15 576 |
17 336 |
4 personnes |
18 172 |
20 225 |
Par personne en plus |
3 461 |
3 852 |
Source : arrêté du 18 mars 2016 fixant le plafond des ressources prises en compte pour l’attribution de la protection complémentaire en matière de santé.
L’AME de droit commun permet la prise en charge des dépenses de santé jusqu’à 100 % des tarifs maximums fixés par l’assurance maladie, avec une exonération de la participation forfaitaire de 1 euro. Aucune avance de frais n’est demandée au bénéficiaire.
Les personnes se trouvant à la charge du bénéficiaire (personne avec qui le bénéficiaire vit en couple, enfants de moins de 16 ans, ou jusqu’à 20 ans s’ils poursuivent leurs études) peuvent aussi bénéficier de l’AME.
Seuls les frais médicaux suivants ne sont pas pris en charge :
– les actes techniques, examens, médicaments et produits nécessaires à la réalisation d’une aide médicale à la procréation ;
– les médicaments à service médical rendu faible remboursés à 15 % ;
– les cures thermales.
Toutefois, pour les mineurs, conformément à un arrêt du Conseil d’État du 7 juin 2006 (3), les frais médicaux restent pris en charge à 100 % dans tous les cas.
L’AME est accordée de manière automatique aux personnes remplissant les conditions d’éligibilité, ce qui en fait une dépense dite « de guichet », évoluant automatiquement en fonction du nombre de bénéficiaires, d’une part et du coût des soins prodigués, d’autre part.
Financièrement, l’AME de droit commun est prise en charge par l’État dans sa totalité. Plus précisément, l’État rembourse les dépenses qui sont avancées par la CNAMTS. Lorsque l’État ne rembourse pas la totalité de ces dépenses, une dette se constitue. La gestion du dispositif est confiée à l’assurance maladie, l’ouverture des droits se faisant auprès des caisses primaires d’assurance maladie (CPAM). La CNAMTS et son réseau sont également en charge du contrôle du dispositif.
Le bénéficiaire type de l’AME de droit commun est plutôt jeune (41 % des bénéficiaires ont moins de 30 ans) et de sexe masculin (57 % de l’effectif sont des hommes).
Un étranger résidant en France en situation irrégulière bénéficie de la prise en charge des soins urgents dont l’absence mettrait en jeu son pronostic vital ou pourrait conduire à une altération grave et durable de son état de santé, quand bien même il ne remplirait pas la condition de résidence d’au moins trois mois en France, selon l’article L. 254-1 du CASF.
L’État ne participe au financement de ces soins qu’à hauteur d’une dotation forfaitaire, en vertu de ce même article, le reste étant pris en charge par l’assurance maladie. Stable depuis 2008, cette dotation s’élève à 40 millions d’euros. En 2015, le coût total lié au dispositif de soins urgents était de 89 millions d’euros, l’État en prenant donc à sa charge 45 %.
ÉVOLUTION DES DÉPENSES AU TITRE DES SOINS URGENTS
(en millions d’euros)
2010 |
2011 |
2012 |
2013 |
2014 |
2015 | |
Dotation forfaitaire de l’État |
40 |
40 |
40 |
40 |
40 |
40 |
Reste à charge CNAMTS |
36 |
50 |
80 |
89 |
65 |
49 |
Total soins urgents |
76 |
90 |
120 |
129 |
105 |
89 |
Part prise en charge par l’État |
53 % |
44 % |
33 % |
31 % |
38 % |
45 % |
Source : commission des finances d’après les documents budgétaires.
La dotation de l’État au titre des soins urgents représente 4,9 % des dépenses de l’action Aide médicale de l’État.
Outre l’AME de droit commun et les soins urgents, l’action 2 regroupe les crédits de trois autres dispositifs mineurs en termes budgétaires.
Il s’agit d’abord de l’AME humanitaire, prévue au quatrième alinéa de l’article L. 251-2 du CASF. Elle permet des admissions pour soins hospitaliers ponctuels en France de personnes françaises ou étrangères ne résidant pas en France. À l’inverse de l’AME de droit commun, elle ne constitue pas un droit, mais résulte d’une décision individuelle du ministre compétent. Il y a chaque année moins de cent admissions au titre de ce régime.
Il s’agit ensuite des évacuations sanitaires d’étrangers résidant à Mayotte vers des hôpitaux de La Réunion et éventuellement vers l’hexagone.
Il s’agit enfin de l’aide médicale pour les personnes gardées à vue (cinquième alinéa de l’article L. 251-1 du CASF). Elle finance la prise en charge de médicaments – dans le cas où la personne gardée à vue ne dispose pas de l’argent nécessaire à leur achat – et les actes infirmiers prescrits.
L’ensemble de ces dispositifs de l’AME représenterait une dépense de 2,7 millions d’euros en 2017, contre 4,5 millions d’euros de crédits ouverts pour 2016.
B. LE COÛT CROISSANT DE L’ACCÈS AUX SOINS DES ÉTRANGERS EN SITUATION IRRÉGULIÈRE ET DES DEMANDEURS D’ASILE
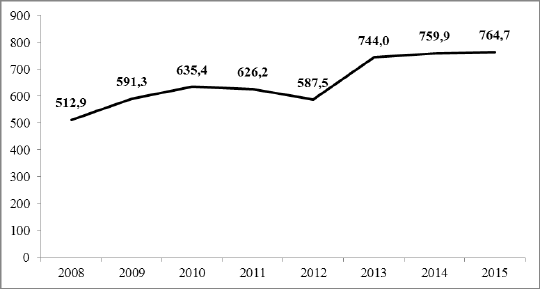
La dépense de l’État au titre de l’action n° 2 Aide médicale de l’État n’a cessé de croître depuis 2013. En exécution, les crédits de l’AME ont augmenté de 30 % entre 2012 et 2015.
ÉVOLUTION DES CRÉDITS CONSOMMÉS DE L’ACTION N° 2 AIDE MÉDICALE DE L’ÉTAT DEPUIS 2008
(en millions d’euros)
Source : commission des finances d’après les documents budgétaires.
Cette croissance est tirée par l’augmentation du coût du dispositif de l’AME de droit commun et concerne en particulier les soins de ville. S’agissant des soins urgents, l’évolution des crédits est plus erratique, aucune tendance ne pouvant être dégagée.
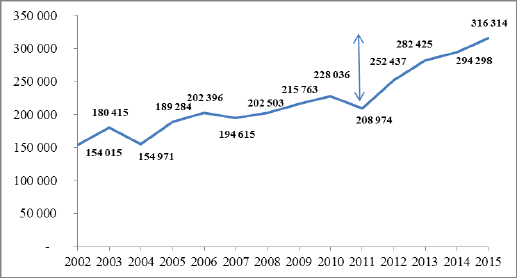
Sur long terme, l’évolution du nombre de bénéficiaires de l’AME de droit commun est le principal facteur d’augmentation de la dépense d’AME. En 2015, il était supérieur de 51,4 % à ce qu’il était en 2011. Il représente plus du double du nombre de bénéficiaires enregistrés en 2002.
NOMBRE DE BÉNÉFICIAIRES DE L’AME DE DROIT COMMUN

Source : commission des finances d’après les documents budgétaires.
Cette augmentation se poursuivrait en 2016. Selon les informations que le Rapporteur spécial a pu recueillir, 338 620 personnes ont bénéficié de l’AME entre le 31 mars 2015 et le 31 mars 2016.
Les dépenses de l’AME seraient également tirées à la hausse à cause de l’effet-prix de certains médicaments comme le Solvadi, prescrit aux malades atteints de l’hépatite C. À fin août 2016, selon les informations obtenues par le Rapporteur spécial, les dépenses au titre de l’AME s’élevaient à 516,1 millions d’euros, soit une augmentation de 9,9 % par rapport à fin août 2015. Malheureusement, l’exercice 2016 risque d’être une illustration de plus du défaut de maîtrise de la dépense de l’AME.
Le coût des dépenses de soins aux étrangers en situation irrégulière est particulièrement important à Mayotte et en Guyane, bien que le régime juridique de leur prise en charge diffère entre ces deux départements.
La Guyane, connaît une situation migratoire tout à fait particulière. Elle est, depuis une trentaine d’années, une terre d’immigration de populations en provenance du Suriname, d’Haïti et du Brésil. La part de la population guyanaise née étrangère est de 30 % environ. Une part importante de cette population demeure en situation irrégulière ou dans une situation administrative précaire. Elle est prise en charge au titre de l’AME lorsqu’elle recourt aux soins.
Le territoire connaît un phénomène marqué de migrations pendulaires. Il s’agit par exemple de femmes venant en Guyane pour accoucher dans le centre hospitalier de Saint-Laurent-du-Maroni, dans le but de bénéficier de la qualité des soins offerts. En 2012, on estimait qu’environ la moitié des femmes accouchant dans ce centre hospitalier étaient en situation irrégulière et que 12 % d’entre elles résidaient au Suriname (4). Au total, la Guyane compte pour 80 % des bénéficiaires de l’AME dans les DROM, avec 16 742 bénéficiaires en 2015, soit 7 % de la population guyanaise recensée par l’INSEE et 9 % de l’ensemble de la population protégée par la Caisse générale de sécurité sociale (CGSS) de Guyane.
La crise migratoire que connaît la Guyane s’intensifie depuis quelques semaines, des flux de population massifs en provenance d’Haïti ayant été enregistrés. Ces migrants fuient un pays récemment dévasté par l’ouragan Matthew. Des milliers d’immigrés supplémentaires pourraient entrer sur le sol français.
DÉPENSES DE L’AME EN GUYANE
(en millions d’euros)
2011 |
2012 |
2013 |
2014 |
2015 | |
AME de droit commun |
33 |
34 |
44 |
31 |
38 |
Dépense de soins urgents |
25 |
43 |
29 |
17 |
24 |
Total |
58 |
77 |
73 |
48 |
62 |
Évolution annuelle |
7,4% |
32,8% |
– 5,2% |
– 34,2% |
29,4% |
En % du total consommé de l’action n° 2 |
9,3% |
13,1% |
9,8% |
6,3% |
8,1% |
Source : commission des finances, d’après les données de la CNAMTS.
En 2015, les dépenses de l’AME de droit commun (38 millions d’euros) et de soins urgents (24 millions d’euros) en Guyane se sont élevées à 62 millions d’euros, ce qui représente 8 % des dépenses totales de l’action 2. Il faut noter que cette dépense est très volatile et qu’il est impossible de dégager une tendance sur les dernières années.
De plus, comme l’a indiqué la Chambre régionale des comptes, ces données doivent être maniées avec précaution.
Selon les informations du centre hospitalier de Cayenne, parmi les prises en charge au titre de l’AME, on trouve 36 % de dialyses, 34 % d’interventions obstétricales (dont accouchements) et 12 % de tumeurs. L’AME prend donc en charge à 82 % des maladies graves ou des femmes enceintes à la recherche de soins obstétriques de meilleure qualité (5).
Les résidents sur le territoire mahorais en situation irrégulière ne bénéficient pas de l’AME, mais d’un dispositif spécifique. Ce régime d’exception se justifie au regard de la situation sanitaire particulièrement dégradée du département et de l’afflux de migrants clandestins qui n’est actuellement pas maîtrisé.
L’ordonnance du 12 juillet 2004 (6) a mis fin, pour les personnes en situation irrégulière, à la gratuité des soins à l’hôpital et dans les dispensaires qui leur était antérieurement appliquée comme pour les assurés sociaux. Depuis lors, les personnes en situation irrégulière doivent verser une provision financière pour bénéficier des soins hospitaliers ne relevant pas de l’urgence, le montant des provisions étant réglementairement fixé par catégorie de soins.
Un dispositif de soins urgents propre à Mayotte a été par ailleurs mis en place par la même ordonnance. Il prévoit une prise en charge, partielle ou totale, des soins par l’État pour les personnes non affiliées au régime d’assurance maladie mahorais et pour lesquelles le défaut de soins entraînerait une altération grave et durable de l’état de santé, ainsi que pour les personnes recevant des soins dans le cadre de la lutte contre les maladies transmissibles graves.
Le Rapporteur n’a pas pu obtenir de données fiables sur le coût de l’accès à la santé des étrangers en situation irrégulière à Mayotte. Il a d’ailleurs posé deux questions écrites à la ministre des affaires sociales et de la santé (7) sur le sujet, lesquelles sont restées sans réponse. Il est raisonnable de penser que le coût de l’accès aux soins de la population en situation irrégulière à Mayotte s’élève à au moins 100 millions d’euros.
En effet, le coût de la prise en charge des non-assurés sociaux était évalué à 77,6 millions d’euros en 2014, pour une dépense totale liée aux soins de ville de 160,7 millions d’euros. Les non-assurés sociaux représentaient 48,3 % des recettes sur la base d’une facturation à l’acte. Par ailleurs, le budget du centre hospitalier de Mayotte s’élevait à 178 millions d’euros pour 2014, soit un coût total de la santé qui atteignait 250 millions d’euros. L’estimation du Rapporteur de 100 millions d’euros en faveur des étrangers en situation irrégulière à Mayotte représente donc 40 % du total des dépenses de santé.
Le Rapporteur spécial regrette que des données précises sur le coût de la santé à Mayotte ne lui soient pas parvenues. La réponse à la question 46 du questionnaire budgétaire est incomplète.
Ne pas inclure Mayotte dans le champ de l’AME est intenable. Il est indispensable que Mayotte ne fasse pas exception et que l’on puisse disposer de données fiables sur le coût de l’accès aux soins des étrangers en situation irrégulière sur ce territoire.
Il y a lieu de rappeler que les demandeurs d’asile sont, pour l’accès aux soins, sous le régime de la protection universelle maladie (PUMa)
– qui a succédé à la couverture maladie universelle (CMU) – et de la CMU-C et non pas sous le régime de l’AME. En effet, l’AME s’adresse aux étrangers en situation irrégulière. Or, un demandeur d’asile réside régulièrement sur le territoire, dès lors que sa demande n’a pas été rejetée.
La loi n° 2015-925 du 29 juillet 2015 relative à la réforme du droit d’asile uniformise la prise en charge des dépenses de santé des demandeurs d’asile. Auparavant, les demandeurs d’asile étaient distingués sous trois statuts différents pour l’étude de leurs droits à l’assurance maladie :
– ils étaient pris en charge, principalement, par le régime général d’assurance maladie, même s’il fallait distinguer selon les situations ;
– les demandeurs d’asile bénéficiaires de l’allocation temporaire d’attente (ATA), conformément à l’article L. 311-5 du code de la sécurité sociale, relevaient également du régime général ;
– en revanche, les demandeurs d’asile « sous convocation Dublin » n’étaient pas considérés comme des demandeurs d’asile en France, leur demande relevant de la responsabilité d’un autre État membre de l’Union européenne, en application du « règlement Dublin » ; ils étaient donc pris en charge au titre de l’AME, sauf à percevoir l’ATA comme ils y étaient autorisés depuis la décision du Conseil d’État en ce sens du 17 avril 2013 (8).
La loi sur le droit d’asile réunit désormais l’ensemble des demandeurs d’asile sous un seul statut d’assuré social, permettant l’accès de tous à l’assurance maladie et à la PUMa. Toutefois, compte tenu de la jurisprudence du Conseil d’État relative à l’ATA, nombre de demandeurs d’asile « sous convocation Dublin » relevaient d’ores et déjà de l’assurance maladie et non de l’AME.
LES DEMANDES D’ASILE EN FRANCE DEPUIS 2013
2013 |
2014 |
2015 |
Évolution 2014-2015 | |
Premières demandes |
60 461 |
59 313 |
74 468 |
+ 25,6 % |
Réexamens |
5 790 |
5 498 |
5 607 |
+ 2,0 % |
Total demandes |
66 251 |
64 811 |
80 075 |
+ 23,6 % |
Attribution de l’asile |
11 428 |
14 589 |
19 506 |
+ 33,7 % |
Source : ministère de l’intérieur.
Selon les informations transmises par la CNAMTS au Rapporteur spécial, environ 200 ETP sont en charge de l’instruction des demandes d’AME. Celles-ci se déroulent en plusieurs phases qui permettent de vérifier sur pièces :
– l’identité du demandeur, au travers des documents justificatifs d’identité obligatoirement et de sa présence éventuelle dans les fichiers de l’assurance maladie ;
– l’existence de droits à prise en charge de soins en cours, au titre de l’AME ;
– la résidence du demandeur en France et la durée de sa résidence ;
– le montant de ses ressources.
En plus de la phase d’instruction, des contrôles sont menés en face à face. Ainsi, en cas de déclaration de ressources nulles, lorsque le dossier n’a pas été constitué avec l’appui d’un service « agréé », un entretien doit obligatoirement avoir lieu pour identifier et évaluer les moyens d’existence du demandeur.
Ces contrôles n’ont permis de détecter que 115 cas de fraude en 2015, pour un préjudice total de 1,4 million d’euros. Les fraudes à la condition de résidence sont les plus nombreuses (69 en 2015). Ce nombre semble très faible au regard du nombre de bénéficiaires du dispositif (plus de 300 000).
5. Le coût total de la prise en charge de l’accès aux soins pour les étrangers en situation irrégulière et pour les demandeurs d’asile déboutés de leur demande
Le Rapporteur n’a pas pu obtenir toutes les informations qu’il souhaitait pour estimer le coût total de la prise en charge des étrangers en situation irrégulière ou des demandeurs d’asile dont les demandes ont été rejetées. En effet, d’après les réponses opposées au Rapporteur, certaines informations, comme le coût de la prise en charge par la sécurité sociale des demandeurs d’asile, n’ont pas pu lui être communiquées en raison des règles en vigueur concernant la protection des données personnelles. C’est pour le moins surprenant. Il s’est également confronté à une certaine inertie des services des ministères, qui semblaient peu enclins à répondre à certaines de ses demandes. Il le regrette profondément.
Avec les informations à sa disposition, le Rapporteur s’est tout de même attaché à estimer ce coût total pour l’année 2017.
Sur le champ de l’action 2, c’est-à-dire, rappelons-le, l’AME de droit commun, la dotation forfaitaire de l’État pour le financement des soins urgents et les autres dispositifs AME, le PLF 2017 prévoit une dépense de 815 millions d’euros. Cette prévision se révélera sans doute inférieure à la consommation des crédits, comme chaque année.
Il convient d’y ajouter la part du dispositif de soins urgents financée par l’assurance maladie. Elle est en moyenne d’environ 70 millions d’euros depuis 2012.
L’estimation du coût de l’accès aux soins des étrangers en situation irrégulière doit intégrer Mayotte, qui n’est pas sous le régime de l’AME. Comme expliqué supra, le Rapporteur estime ce coût à 100 millions d’euros.
Au total, en se fondant sur la prévision du Gouvernement (qui sous-estime systématiquement le coût de l’AME de droit commun), sur une estimation des coûts de soins urgents pris en charge par l’assurance maladie et sur l’estimation du coût de la santé à Mayotte en faveur des étrangers en situation irrégulière, le Rapporteur chiffre la dépense consentie par les administrations publiques en faveur de l’accès aux soins des étrangers en situation irrégulière a au moins 985 millions d’euros en 2017.
ESTIMATION DU COÛT TOTAL DES DISPOSITIFS D’ACCÈS AUX SOINS EN FAVEUR DES ÉTRANGERS EN SITUATION IRRÉGULIÈRE
(en millions d’euros)
Dispositif |
Estimation du coût 2017 |
AME de droit commun |
773 |
Soins urgents pris en charge par l’État |
40 |
Autres dispositifs |
3 |
Sous-total champ AME au sens de l’action n° 2 |
815 |
Soins urgents pris en charge par l’AM |
70 |
Coût de l’accès aux soins à Mayotte |
100 |
Total coût de l’accès aux soins des étrangers en situation irrégulière |
985 |
Source : commission des finances.
Encore cette estimation ne prend-elle pas en compte le coût de l’accès aux soins des demandeurs d’asile qui se voient, in fine, refuser le statut de réfugié, puisque ces personnes sont prises en charge par l’assurance maladie, jusqu’à ce que leur demande soit rejetée.
Si l’on s’appuie sur les données de l’Office français de protection des réfugiés et apatrides (OFPRA), le taux global d’admission des demandeurs d’asile après recours éventuel devant la Cour nationale du droit d’asile (CNDA) a été de 31,5 % en 2015, année pour laquelle l’OFPRA a enregistré 80 075 demandes. Comme expliqué supra, les demandeurs d’asile peuvent bénéficier de la PUMa et de la CMU-C.
Il a été impossible pour le Rapporteur spécial de disposer de données concernant le coût de l’accès aux soins des demandeurs d’asile bénéficiant de la CMU (ou de la PUMa à partir de 2016) et de la CMU-C, ce qui est tout à fait étonnant. Il est inconcevable que le Gouvernement ne dispose pas de ces données.
Les données relatives au nombre total de bénéficiaires de la CMU-C et à son coût sont publiées dans le rapport annuel du Fonds de financement de la protection complémentaire de la couverture universelle du risque maladie. Le coût moyen par bénéficiaire de la CMU-C relevant du régime général est de 424 euros.
Si, sur la base du nombre de demandes d’asile de 2015 et du taux d’admission de cette même année, la moitié des demandeurs d’asile finalement déboutés bénéficiaient de la CMU-C, la dépense de CMU-C qui leur est destinée serait de 12 millions d’euros environ. Elle serait d’environ 24 millions d’euros si tous les demandeurs d’asile finalement déboutés bénéficiaient de la CMU-C. Demeure alors l’inconnue de la dépense de la PUMa pour les demandeurs d’asile finalement déboutés que le Rapporteur ne peut estimer.
Le Rapporteur spécial insiste sur le problème de la longueur des procédures de demande d’asile et la non-exécution des obligations de quitter le territoire français (OQTF). Elles contribuent à rendre incertaine la frontière entre AME et PUMa. Il en résulte un embrouillamini qu’il est nécessaire de clarifier.
Le coût de 985 millions d’euros ne prend pas non plus en compte les 150 millions d’euros destinés à la mission d’intérêt général (MIG) dont l’objet est de compenser les surcoûts structurels et organisationnels induits par la présence, dans une proportion plus forte que la moyenne, de patients précaires au sein de la population prise en charge par l’établissement. Or, la part de la patientèle bénéficiaire de l’AME est un des critères pour rendre un établissement éligible à cette dotation (voir infra).
En tout état de cause, il est certain que la dépense des administrations publiques en faveur des étrangers en situation irrégulière et des demandeurs d’asile non éligibles au statut de réfugié excédera 1 milliard d’euros en 2017.
C. UNE PROGRAMMATION BUDGÉTAIRE SYSTÉMATIQUEMENT INSINCÈRE QUI AFFECTE LA CRÉDIBILITÉ DE LA PRÉVISION POUR 2017
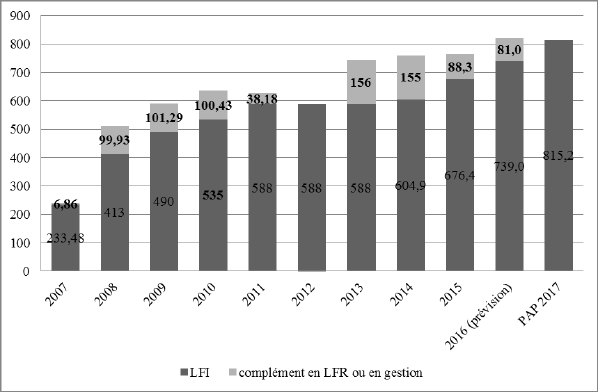
Les dépenses de l’AME sont caractérisées depuis l’exercice 2013 par une sous-budgétisation marquée.
PRÉVISION ET EXÉCUTION DES DÉPENSES DE L’ACTION AIDE MÉDICALE DE L’ÉTAT DEPUIS 2007
(en millions d’euros)
Source : commission des finances d’après les documents budgétaires.
Les crédits consommés au titre de l’AME étaient, en 2015, supérieurs de 13,1 % aux crédits votés. Une fois de plus, la LFR de fin d’année a dû ouvrir des crédits supplémentaires pour couvrir l’augmentation imprévue de la dépense. Elle a abondé le programme 183 à hauteur de 87,6 millions d’euros supplémentaires pour financer l’AME de droit commun. La Cour des comptes a constaté à cet égard que la programmation de l’AME était « marquée d’un défaut de qualité et de sincérité, les économies censées contenir l’augmentation tendancielle (en particulier la réforme du droit d’asile) apparaissant plus qu’incertaines dès la programmation » (9).
Cet écart entre la consommation des crédits et la programmation avait pour cause à la fois une sous-estimation de l’augmentation du nombre de bénéficiaires entre 2014 et 2015 et une surestimation de l’effet de certaines mesures d’économies.
L’exercice 2015 se caractérise par ailleurs par le retour de la dette de l’État envers la CNAMTS au titre des dépenses d’AME. La LFR pour 2015 avait procédé à un apurement de cette dette. En 2015, la CNAMTS a enregistré une dépense de 734,5 millions d’euros au titre de l’AME (en augmentation de 1,6 %). Or, le total des crédits budgétaires consommés à ce titre s’est élevé à 722 millions d’euros. La dette de l’État envers la CNAMTS s’élevait donc à 12,5 millions d’euros au 31 décembre 2015.
ÉCART ENTRE LA PRÉVISION ET LA RÉALISATION DES DÉPENSES DE L’ACTION 2
(en millions d’euros)
2012 |
2013 |
2014 |
2015 |
2016 |
PLF 2017 | |
LFI |
588 |
588 |
604,9 |
676,4 |
739,0 |
815,2 |
Évolution par rapport à LFI (N – 1) |
0 % |
0 % |
+ 2,9 % |
+ 11,8 % |
+ 9,3 % |
+ 10,3 % |
Évolution par rapport à exécution (N-1) |
– 6,1 % |
+ 0,1 % |
– 18,7 % |
– 11,0 % |
– 3,4 % |
nc |
Complément en LFR ou en gestion |
– 0,5 |
156 |
155 |
88,3 |
nc |
nc |
Total |
587,5 |
744,0 |
759,9 |
764,7 |
nc |
nc |
Écart de l’exécution à la LFI |
– 0,1 % |
+ 26,5 % |
+ 25,6 % |
+ 13,1 % |
nc |
nc |
Évolution de l’exécution N par rapport à l’exécution N-1 |
– 6,2 % |
+ 26,6 % |
+ 2,1 % |
+ 0,6 % |
nc |
nc |
Source : commission des finances d’après les documents budgétaires.
Certes, l’évolution du nombre de bénéficiaires n’est pas aisée à estimer. Il n’en demeure pas moins que le Gouvernement a surestimé l’effet que certaines mesures pourraient avoir sur les dépenses de l’AME, lesquelles sont, selon la Cour des comptes « insuffisamment chiffrées, voire peu réalistes » (10). Tel est le cas de la réforme du droit d’asile, qui, d’après le Gouvernement, aurait dû permettre de réaliser des économies. Le Rapporteur n’a pas pu disposer d’explications claires et chiffrées sur le lien qu’il y avait entre la réforme du droit d’asile et les économies qui auraient pu être réalisées.
Selon le Gouvernement (11), la réforme du droit d’asile aurait dû avoir un effet baissier sur le nombre de bénéficiaires. La loi du 29 juillet 2015 précitée a eu pour objectif, entre autres, de renforcer les garanties des demandeurs d’asile à tous les stades de la procédure et de limiter les délais d’instruction des demandes. Il s’agit de tendre vers un délai moyen de traitement de neuf mois, procédure d’appel comprise, contre deux ans aujourd’hui.
Une nouvelle procédure accélérée mise en œuvre par l’Office français de protection des réfugiés et des apatrides (OFPRA) a remplacé l’ancienne procédure prioritaire. Elle permet un traitement rapide des demandes manifestement infondées, comme lorsque le demandeur provient d’un pays sûr ou lorsque la demande est fondée sur de faux documents d’identité. En cas de procédure accélérée, le délai fixé par le décret du 21 septembre 2015 pris en application de la loi du 29 juillet 2015 (12) est de quinze jours. Demeure le délai légal de 96 heures qui s’impose à la juridiction en cas de rétention administrative. Les procédures contentieuses ont également été revues et doivent désormais respecter des délais raccourcis (13) :
– par la généralisation de l’effet suspensif du recours devant la Cour nationale du droit d’asile (CNDA) ;
– par la mise en place d’une procédure accélérée devant un juge unique en cinq semaines, quand l’OFPRA a lui-même procédé à une procédure accélérée ;
– par la fixation du délai légal de jugement en procédure collégiale normale de cinq mois à la CNDA.
Le Rapporteur essaie de comprendre comment cette réforme pourrait engendrer des économies sur le programme 183 :
– pour les demandeurs en cours de procédure, qui bénéficient de la PUMa tout au long de celle-ci, quelle que soit sa durée, le raccourcissement du délai ne peut qu’avoir un effet haussier sur les dépenses d’AME en accélérant les décisions de rejet et donc le nombre d’entrées annuel dans le dispositif, en considérant qu’une proportion importante des déboutés du droit d’asile restent sur le territoire ;
– pour les demandeurs d’asile répondant au régime de la procédure accélérée (14) (un quart des demandes d’asile étaient en procédure prioritaire en 2013), la mise en œuvre du délai de quinze jours obligatoire aurait pu avoir un effet baissier sur les dépenses de l’AME, en limitant le nombre de demandeurs d’asile qu’elle prend en charge. Cet effet baissier est cependant conditionné à une application effective des mesures d’éloignement, ce qui n’est pas le cas. À ce jour, plus de 95 % des déboutés du droit d’asile demeurent sur le territoire français sans faire l’objet de mesure d’éloignement (15). En fait, cette mesure tirera même à la hausse les dépenses d’AME, puisqu’elle augmentera les flux d’entrées des demandeurs d’asile en procédure accélérée dans la situation d’irrégularité et donc dans le dispositif de l’AME dès lors qu’ils rempliront la condition de résidence de trois mois au moins sur le territoire.
En définitive, rien ne garantit que cette réforme aura un impact baissier sur les dépenses d’AME. Il était pour le moins imprudent de compter sur les économies induites de cette réforme.
Le Rapporteur spécial avait signalé à plusieurs reprises le caractère bien trop optimiste des hypothèses sous-jacentes à la programmation 2015, en particulier s’agissant de l’évolution du nombre de bénéficiaires et de l’impact de la réforme du droit d’asile. Force est de constater qu’il n’a pas été tenu compte de ses alertes.
Le problème ne manquera pas de se poser derechef pour l’exercice 2016. Le contrôleur budgétaire et comptable ministériel (CBCM), dans son rapport sur l’exercice 2015, a d’ailleurs mis en garde l’administration contre les forts risques d’insoutenabilité budgétaire concernant le programme 183, au vu des hypothèses d’augmentation tendancielle et d’économies réalisées pour l’exercice 2016. Il y a d’ailleurs fort à parier que le programme 183 doive être abondé une nouvelle fois par des crédits ouverts en LFR. La prévision de dépense de l’action 2 pour 2016 est inférieure de 3,4 % à l’exécution pour 2015 (16). Ce n’est plus la prudence, mais la sincérité de la programmation budgétaire qui est en cause à ce stade.
S’agissant de l’exercice 2017, le Gouvernement a prévu une augmentation de 10,3 % des crédits par rapport à la LFI 2016. Ces hypothèses se fondent sur une augmentation de 4,9 % des effectifs moyens annuels des bénéficiaires de l’AME « consommants de soins » et une « diminution du coût moyen des dépenses de santé prises en charge prenant en compte les économies réalisées dans le cadre de l’objectif national des dépenses d’assurance maladie pour 2017 qui intègrent notamment les résultats de la lutte contre la fraude et des mesures visant à contenir les dépenses de médicaments ».
Le Rapporteur est une fois de plus dubitatif sur la qualité d’une programmation budgétaire dont la crédibilité a été considérablement affectée par les écarts avec l’exécution constatés par le passé (26,5 % en 2013, 25,6 % en 2014, 13,1 % en 2015).
Il note toutefois que l’arrêté du 21 septembre 2016 relatif aux données comptables et statistiques portant sur l’aide médicale de l’État et les soins mentionnés à l’article L. 254-1 du code de l’action sociale et des familles constitue une amélioration dans la gestion comptable de l’AME en formalisant les informations que doivent recueillir ou analyser la CNAMTS et l’Agence technique de l’information hospitalière (ATIH). Il espère que ces nouvelles obligations comptables permettront de disposer d’une connaissance plus fine des facteurs d’évolution du dispositif.
II. L’URGENCE D’UNE REMISE À PLAT DU DISPOSITIF DE PRISE EN CHARGE DES SOINS DES ÉTRANGERS EN SITUATION IRRÉGULIÈRE
Dans un contexte international favorisant les migrations, l’exigence d’adaptation du dispositif de l’AME se fait pressante. Plutôt que des mesures de correction gestionnaire, aux effets parfois de façade, le Rapporteur propose une refonte complète du régime de l’AME, en le rapprochant des systèmes existant chez la plupart de nos partenaires européens.
1. La diminution progressive du coût des prestations hospitalières : l’effet mécanique du changement de la méthode de tarification
L’augmentation de la dépense d’AME a concerné en 2014 et en 2015 les prestations de ville (+ 23,3 millions d’euros) et, en particulier, les médicaments et dispositifs médicaux à usage individuel (+ 10,5 millions d’euros). Les prestations hospitalières demeurent toutefois prépondérantes dans les dépenses d’AME (66,2 %).
RÉPARTITION DE LA DÉPENSE D’AME DE DROIT COMMUN
(en millions d’euros)
2014 |
2015 |
Évolution |
Évolution en % |
Part dans la dépense PLF 2017 | |
Honoraires généralistes et spécialistes |
61,6 |
66,5 |
4,9 |
8,0 % |
9,1 % |
Honoraires dentaires |
11,5 |
13,1 |
1,6 |
13,9 % |
1,8 % |
Honoraires des auxiliaires médicaux |
12,6 |
14,6 |
2,0 |
15,9 % |
2,0 % |
Médicaments et dispositifs médicaux à usage individuel |
95,5 |
106 |
10,5 |
11,0 % |
14,4 % |
Frais d’analyse de biologie médicale et d’examens de laboratoire |
18,6 |
19,5 |
0,9 |
4,8 % |
2,7 % |
Frais de transport |
10,4 |
11,5 |
1,1 |
10,6 % |
1,6 % |
Autres frais |
14,9 |
17,2 |
2,3 |
15,4 % |
2,3 % |
Total prestations de ville |
225,1 |
248,4 |
23,3 |
10,4 % |
33,8 % |
Cliniques privées |
42,1 |
41,5 |
– 0,6 |
– 1,4 % |
5,7 % |
Établissements médico-sociaux |
2,8 |
3,1 |
0,3 |
10,7 % |
0,4 % |
Établissements publics dont |
451,3 |
439,9 |
– 11,4 |
– 2,5 % |
59,9 % |
- autres frais d’hospitalisation |
424,6 |
410,9 |
– 13,7 |
– 3,2 % |
55,9 % |
- honoraires du secteur public |
25,0 |
18,3 |
– 6,7 |
– 26,8 % |
2,5 % |
- forfaits journaliers |
1,6 |
10,7 |
9,1 |
568,8 % |
1,5 % |
IVG (cliniques + établissements publics) |
1,5 |
1,6 |
0,1 |
6,7 % |
0,2 % |
Total prestations hospitalières |
497,7 |
486,1 |
– 11,6 |
– 2,3 % |
66,2% |
Total |
722,8 |
734,5 |
11,7 |
1,6 % |
100,0 % |
Source : commission des finances d’après les réponses aux questionnaires budgétaires.
La principale mesure ayant eu un effet significatif sur le coût de l’AME consiste en un changement de méthode de calcul. L’article 50 de la loi du 29 juillet 2011 de finances rectificative pour 2011 (17) a en effet rapproché la tarification des séjours de l’hôpital public des bénéficiaires de l’AME de celle de droit commun (bénéficiant aux assurés sociaux). Antérieurement facturés en fonction du prix à la journée, ils sont facturés à hauteur de 80 % sur les tarifs de droit commun de la tarification à l’activité (T2A) depuis 2012 (18). En réalité, cette mesure consiste en un transfert de charges vers les hôpitaux qui sont inégalement affectés.
Un dispositif transitoire reposant sur un coefficient de majoration des tarifs avait toutefois été mis en place, afin de permettre une adaptation progressive des hôpitaux à la baisse de la tarification de ces actes. Il s’est éteint au 1er janvier 2015 (voir tableau ci-après). Depuis 2014, le coût total des prestations hospitalières diminue donc, ce qui ne traduit pas une maîtrise du volume des prestations, mais résulte de la diminution du coefficient de majoration des tarifs hospitaliers entrée en vigueur le 1er janvier 2014.
MESURES DE MAÎTRISE DES COÛTS INTERVENUES DEPUIS 2012
Date d’entrée en vigueur de la mesure |
Base juridique |
Mesure |
Rendement |
2012 |
Article 50 de la loi du 29 juillet 2011 de finances rectificative pour 2011 |
Réforme de la tarification des séjours hospitaliers Principe de la tarification de droit commun, fondé à hauteur de 80 % sur les tarifs nationaux (tarification à l’activité) et à hauteur de 20 % sur les tarifs journaliers de prestation, des hôpitaux au lieu d’une tarification basée sur 100 % des TJP. Mise en place d’une compensation permettant d’atténuer la perte de recettes pour les hôpitaux : un coefficient de majoration de 1,32 appliqué aux tarifs et le fléchage de 30 millions d’euros de « mission d’intérêt général – MIG » vers les établissements publics de santé prenant en charge de nombreux patients AME. |
– Diminution de 25 % de la facturation ; – 54 millions d’euros en 2012 ; – 92 millions d’euros en 2013 |
2014 et 2015 |
Arrêté du 14 décembre 2011 fixant le mode de calcul des ressources des établissements de santé pour la prise en charge des patients bénéficiant de l’aide médicale de l’État |
Le coefficient de majoration des tarifs hospitaliers sur le champ MCO est ramené de 1,32 à 1,15 au 1er janvier 2014 et est annulé au 1er janvier 2015. |
Rendement de 26 millions d’euros en 2014, de 55 millions d’euros en 2015 et 60 millions d’euros en 2016 sur le tendanciel |
2015 |
Décret n° 2015-120 du 3 février 2015 relatif à la prise en charge des frais de santé par l’aide médicale de l’État |
Médicaments : les médicaments à faible service médical rendu (médicaments à 15 %) ne sont plus pris en charge. |
Économie de 4,2 millions d’euros en 2015 et de 5 millions d’euros les exercices suivants |
Source : ministère des affaires sociales, 2015.
La tarification du dispositif des soins urgents, pris en charge par l’assurance maladie et par une dotation forfaitaire de l’État de 40 millions d’euros, connaît une évolution similaire. La décroissance de cette dépense entre 2014 et 2015 reflète également les premiers effets de la réforme de la tarification intervenue en 2015 (19). Cette mesure relève de la même logique de jeu d’écritures. Elle n’a toutefois pas pour effet de réduire les dépenses de l’État, dont la contribution forfaitaire n’a pas diminué depuis 2008. Seules les dépenses de l’assurance maladie ont été minorées sous l’effet de cette réforme.
La nouvelle tarification permet toutefois de disposer d’une information plus fine, l’ATIH étant maintenant en capacité de mesurer le nombre de séjours et de séances pris en charge au titre du dispositif. En 2015, ce nombre s’est élevé à 11 360.
Dans ses rapports spéciaux sur les projets de loi de finances pour 2015 et pour 2016, le Rapporteur avait déjà alerté le Gouvernement sur la nécessité de mieux prendre en compte les charges structurelles qui pèsent sur certains établissements de santé du fait de l’AME.
Les bénéficiaires de l’AME sont en effet inégalement répartis sur le territoire. Comme l’indique le PAP 2017, sur les 106 CPAM ou caisses régionales de sécurité sociale, 10 seulement concentrent 65 % de la dépense. La CPAM de Paris finance à elle-seule 23 % de la dépense d’AME totale France entière, les caisses d’Île-de-France représentent 53 % de la dépense totale et celle de Cayenne 5 %.
Une compensation entre les établissements publics de santé existe depuis 2009. Elle prend la forme d’une dotation de mission d’intérêt général (MIG) financée par la sécurité sociale. Cette « MIG précarité » est destinée à prendre en compte les surcoûts structurels et organisationnels induits par la présence, dans une proportion plus forte que la moyenne, de patients précaires au sein de la population prise en charge par l’établissement. Il s’agit majoritairement de frais de personnel dédié et de factures impayées.
Le niveau de la MIG est fixé au niveau national. L’enveloppe est répartie entre tous les établissements dont la part de séjours concernant des patients relevant des dispositifs de la PUMa, de la CMU-C, de l’AME de droit commun ou des soins urgents et vitaux (SUV) dépasse un seuil fixe de 10,5 %, seuil considéré comme le niveau au-delà duquel l’accueil des patients précaires, majoritairement AME, entraîne des surcoûts de gestion.
L’enveloppe globale de la dotation est fixée depuis 2009 à 150 millions d’euros par an et bénéficie à plus de 200 hôpitaux. S’il advient, après un premier calcul, que la somme allouée à un établissement est inférieure au seuil de 40 000 euros, alors l’établissement ne bénéficie pas de cette somme, qui est répartie entre les autres établissements éligibles. L’objectif de ce mécanisme est d’éviter le saupoudrage de la dotation.
Pour plusieurs raisons, ce système de compensation est perfectible. Il n’apporte, par exemple, qu’une solution partielle aux difficultés engendrées par la réforme tarifaire pour certains établissements.
D’abord, l’enveloppe globale de la « MIG précarité » est gelée depuis 2009. Son montant n’évolue donc pas au même rythme que les surcoûts induits par la croissance des bénéficiaires des dispositifs destinés aux personnes dans des situations précaires, dont l’AME. Ensuite, le dispositif ne permet pas une prise en compte assez fine des différences de situations des établissements publics de santé. En effet, il instaure un seuil unique et peu progressif qui défavorise les hôpitaux les plus concernés par la prise en charge de la précarité. Le centre hospitalier de Saint-Denis, par exemple, prend en charge une patientèle constituée à plus de 30 % de personnes en situation de précarité. La dotation de la MIG demeure bien inférieure aux surcoûts réellement constatés qu’entraînent les dispositifs d’accès aux soins spécifiques.
Le ministère de la santé avait donc prévu de faire évoluer le modèle en 2016, s’agissant de certains établissements qui reçoivent une patientèle en situation de précarité supérieure à 20 % et dont les surcoûts organisationnels se multiplient. L’enveloppe globale de la MIG devait par ailleurs être majorée de 10 millions d’euros. À ce stade, le Rapporteur spécial ne dispose pas d’informations quant à la réalisation de ces engagements.
Comme l’ont préconisé le Rapporteur et M. Christophe Sirugue, dans le rapport d’information du Comité d’évaluation et de contrôle précité, il est nécessaire de simplifier les démarches administratives et d’harmoniser les pratiques qui peuvent varier selon les CPAM.
Actuellement, le demandeur doit adresser à la caisse primaire d’assurance maladie sa demande d’AME accompagnée des documents exigés en fonction de sa situation. Le dossier est déposé soit par le demandeur, ce qui est le cas pour 80 % des demandes, soit par une association agréée auprès de l’organisme d’assurance maladie, par le centre communal ou intercommunal d’action sociale (CCAS) du lieu de résidence, par les services sanitaires et sociaux du département ou par un établissement de santé. La décision d’attribution est prise par la CPAM au plus tard deux mois après le dépôt de la demande. Absence de réponse vaut refus.
Il se trouve que la procédure de domiciliation pour l’obtention de l’AME, distincte de la procédure de droit commun, était trop complexe et pouvait constituer un frein à l’accès au dispositif, tant pour la domiciliation via le CCAS que pour la domiciliation via un organisme agréé. On considère en effet qu’environ 30 % du non-accès aux droits résulte de problèmes de domiciliation.
C’est la raison pour laquelle l’article 46 de la loi du 24 mars 2014 pour l’accès au logement et un urbanisme rénové dite « ALUR » (20) a simplifié les règles de domiciliation en l’unifiant. Cette modification législative n’était toutefois pas applicable jusqu’au 22 mai 2016, lendemain de la publication au Journal officiel de trois décrets du 19 mai 2016 qui précisent les nouvelles dispositions :
– le décret n° 2016-632 du 19 mai 2016 relatif au lien avec la commune pour la domiciliation a élargi et précisé les critères objectifs qui fondent l’existence du lien de la personne avec la commune, permettant de justifier sa domiciliation ;
– le décret n° 2016-633 du 19 mai 2016 relatif aux demandes d’élection de domicile pour l’aide médicale de l’État a abrogé les dispositions réglementaires de la procédure de domiciliation spécifique pour l’AME ;
– le décret n° 2016-641 du 19 mai 2016 a procédé à l’unification réglementaire de la procédure de domiciliation et en a précisé les modalités d’application.
Il en résulte une procédure simplifiée. Il n’existe désormais qu’un seul modèle de formulaire de demande pour la domiciliation. Les organismes agréés ou les CCAS sont par ailleurs en charge de garantir la domiciliation des demandeurs. Ils tiennent à jour un enregistrement des contacts avec les intéressés et sont chargés de mettre fin à la domiciliation lorsque le demandeur ne s’est pas présenté ou n’a pas contacté l’organisme ou le centre pendant plus de trois mois.
Plusieurs éléments d’inefficience dans la gestion du système par les CPAM sont apparus.
Ils concernent, par exemple, la procédure d’instruction. Les demandeurs doivent justifier de leur identité et de leur présence ininterrompue sur le territoire au cours des trois derniers mois pour bénéficier de l’AME. La liste des pièces à fournir est fixée par décret (21), repris dans le référentiel national mis à la disposition de l’ensemble des caisses d’assurance maladie. Les pratiques de demandes de pièces justificatives différaient selon les CPAM.
C’est la raison pour laquelle des travaux d’harmonisation des pratiques ont été engagés. Une étude de la possibilité de mutualiser la gestion des dossiers AME serait en cours.
Par ailleurs, un nouveau de format de carte est à l’étude. Cette carte comprendrait un hologramme. Le modèle devrait faire l’objet d’un nouvel arrêté qui listerait précisément ses caractéristiques. La production des cartes serait centralisée à la CPAM de Cergy pour garantir un haut niveau de sécurité.
Les dysfonctionnements constatés concernent également les modalités du suivi des indicateurs de l’AME. Des écarts significatifs entre organismes ont en effet été mis en évidence.
Face à ce constat, la CNAMTS a installé en juillet 2015 un groupe de travail réunissant les Caisses de Paris, Bobigny, Créteil, Marseille et du Bas-Rhin, afin de préciser les règles communes. Une lettre-réseau aux CPAM fait le point sur les indicateurs qui perdurent, ceux qui sont supprimés ou ajoutés.
Ces réformes de gestion vont dans le bon sens. Elles n’opèrent toutefois pas de changement radical d’un système pourtant à bout de souffle. Les compétences et les financements croisés entre l’assurance maladie et l’État contribuent à mettre en doute sa cohérence.
Cette année encore, le Rapporteur met en avant ses propositions pour réformer les dispositifs d’accès aux soins aux étrangers en situation.
C. MAINTENIR UN PRINCIPE DE SOLIDARITÉ COMPATIBLE AVEC L’EXIGENCE DE MAÎTRISE DE LA DÉPENSE PUBLIQUE
Le Rapporteur reprend ici les propositions qu’il a portées dans le rapport d’information du Comité d’évaluation et de contrôle de novembre 2015 (22) et dans son précédent rapport spécial.
Le dispositif actuel de l’AME de droit commun garantit à ses bénéficiaires et à ses ayants droit, une prise en charge à 100 % des soins dans la limite du tarif de responsabilité, pour les prestations en nature maladie et maternité, tant en médecine de ville qu’à l’hôpital. Les bénéficiaires sont dispensés d’avance de frais et exonérés du ticket modérateur et du forfait journalier en cas d’hospitalisation.
Il est nécessaire de limiter le « panier de soins » gratuit en s’inspirant des systèmes mis en œuvre par nos partenaires européens.
Le Rapporteur se prononce en faveur d’une réforme rapprochant notre dispositif du modèle majoritairement mis en place dans les autres pays européens, en limitant le champ de la prise en charge à 100 % à une liste de soins liés à des critères précis, et en posant un principe de rémunération pour les autres soins.
L’étude des modèles étrangers permet de délimiter une liste de critères prenant en compte les cas dans lesquels les personnes nécessitent des soins à caractère vital et urgent. Ces cas pourraient être :
– les soins urgents ;
– les soins destinés aux femmes enceintes et relatifs à l’accouchement (prestations égales à celle du droit commun) ;
– la lutte contre les infections (maladies sexuellement transmissibles, tuberculose notamment) ;
– pour les enfants, accès à tous les soins et aux produits pharmaceutiques jusqu’à 18 ans.
Cette évolution importante pourrait s’accompagner de la suppression de la condition de résidence de trois mois, ce qui simplifierait et allégerait considérablement les formalités et les contrôles, à ce jour presque impossibles à mettre en œuvre. L’AME deviendrait donc un dispositif unifié bénéficiant à l’ensemble des étrangers ne pouvant justifier d’un titre de séjour.
La couverture des soins qui ne sont ni urgents ni jugés prioritaires, serait assurée par l’assurance maladie, sous condition d’une affiliation de l’assuré, moyennant le paiement d’une cotisation dépendant du niveau de ses revenus.
Un système de contribution inspiré de celui de la PUMa pourrait être instauré. En s’inspirant des dispositifs en vigueur en Espagne ou en Suisse, on pourrait notamment mettre à l’étude un barème à trois niveaux, avec une contribution de 8 % pour les foyers disposant de revenus supérieurs au seuil de 25 % du plafond annuel de la sécurité sociale (9 654 euros annuels), de 4 % pour les revenus inférieurs à ce seuil et de 0 % pour les personnes indigentes (personnes sans revenu).
Pour un foyer disposant de 750 euros mensuels par exemple, la cotisation atteindrait ainsi 30 euros par mois. Une autre possibilité serait de fixer une cotisation forfaitaire en dessous d’un seuil de revenus. Des abattements pourraient être prévus en fonction de la composition de la famille. Pour les personnes indigentes dans l’impossibilité de contribuer, une déclaration d’indigence pourrait être formalisée. Les personnes affiliées seraient susceptibles de voir leur déclaration de ressources contrôlée par les caisses primaires d’assurance maladie, comme c’est le cas aujourd’hui pour la déclaration de ressources effectuée pour pouvoir bénéficier de l’AME.
L’affiliation à l’assurance maladie aurait pour effet de transférer la prise en charge sanitaire des étrangers en situation irrégulière dans le régime de sécurité sociale et de mettre fin à la coexistence actuelle d’un financement par l’État et d’une gestion par la Caisse nationale de l’assurance maladie des travailleurs salariés (CNAMTS). Ce transfert permettrait de soumettre la progression de la dépense à l’objectif national de dépenses d’assurance maladie (ONDAM) et contribuerait donc à mieux la contrôler et à la ralentir. Il pourrait entraîner un meilleur suivi des patients qui devrait s’inscrire dans le parcours de soins, à l’instar des assurés sociaux. Le Rapporteur pense également que les contrôles menés par le réseau seraient plus efficaces.
Une telle affiliation aurait également pour avantage de réduire le phénomène des refus de soins auquel se heurtent actuellement les bénéficiaires de l’AME, tant de la part de médecins libéraux (refus de soins dentaires ou optiques, par exemple) que de l’hôpital public (refus de soins gynécologiques ou d’interruption volontaire de grossesse, par exemple).
Le dispositif proposé devrait également s’appliquer à Mayotte, ce qui contribuerait à clarifier la situation peu transparente relative à la prise en charge sanitaire des étrangers en situation irrégulière dans ce département.
À plus court terme, les trois mesures suivantes permettraient de mieux contrôler la dépense d’AME, même en l’absence de changement radical de modèle de financement :
– revoir les règles d’affiliation des ayants droit en limitant le cercle à la famille proche, à la charge exclusive et permanente des assurés ;
– obtenir des étrangers qui demandent un visa d’avoir une couverture maladie, soit de leur régime d’appartenance, soit d’une assurance privée agréée par la France, pour la durée du visa. Cette assurance privée devrait couvrir l’ensemble des soins médicaux et pas seulement les soins d’urgence. La garantie minimum devra être élevée pour couvrir les frais d’opération, par exemple plus de 150 000 euros ;
– permettre aux directeurs d’hôpitaux ou aux CPAM d’accéder aux informations relatives aux visas (à la base Réseau mondial visas 2). L’enjeu est la prise de connaissance rapide de l’absence de droit à la prise en charge si la personne est sous le régime du visa de court séjour, et ainsi théoriquement couverte par son assurance obligatoire, ou non couverte si la maladie est préexistante au voyage. Selon les informations que le Rapporteur a pu recueillir, « des démarches sont en cours entre la direction de la sécurité sociale et le ministère des affaires étrangères » sur le sujet.
SECONDE PARTIE
LE PROGRAMME 204 : DES ÉVOLUTIONS STRUCTURELLES
DU SYSTÈME DE PRÉVENTION, DE SÉCURITÉ SANITAIRE
ET D’OFFRE DE SOINS
À l’inverse du programme 183, qui finance des dépenses de guichet structurellement en augmentation, le programme 204 est constitué de crédits à destination de dépenses discrétionnaires que le Gouvernement réduit. L’année 2016 est une année charnière pour ce programme. La loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé a en effet accordé une importance particulière au système de prévention en créant l’Agence nationale de santé publique (ANSP) ou Santé publique France, issue de la fusion de l’Institut de veille sanitaire (InVS), de l’Institut national de prévention et d’éducation pour la santé (INPES), de l’Établissement de préparation aux urgences sanitaires (EPRUS) et du GIP ADALIS.
La maquette budgétaire du programme reflète les évolutions issues de la création de l’ANSP et de la fusion des opérateurs cités
– par l’intégration des crédits budgétaires correspondant au sein de la sous-action 2 ANSP de l’action 11 Pilotage de la politique de santé publique ;
– par la suppression de l’action 13 du PLF 2016 Prévention des risques infectieux et des risques liés aux soins dont les crédits ont été répartis au sein des actions 12, 14, 16 et 17.
En outre, les crédits de l’action 18 Projets régionaux de santé ont été transférés à l’assurance maladie dans le cadre de la réforme du financement du fonds d’intervention régional (FIR). En LFI 2016, 124,5 millions d’euros étaient consacrés à cette action. Ce transfert fait l’objet d’une compensation intégrale.
I. UNE BAISSE CONTINUE ET SIGNIFICATIVE DES CRÉDITS À LAQUELLE LES OPÉRATEURS ONT LARGEMENT PARTICIPÉ
Les crédits alloués au programme 204 sont en diminution continue depuis 2013 et le PLF 2017 ne fait pas exception.
Comme l’illustre le tableau ci-après, les crédits du programme 204 diminuent de 13,1 % en AE et en CP, reflétant à la fois des mesures de périmètre et un effort budgétaire important.
ÉVOLUTION ANNUELLE DES CRÉDITS DU PROGRAMME 204
(en millions d’euros)
Actions |
AE |
CP | ||||
LFI 2016 |
PLF 2017 |
Évolution |
LFI 2016 |
PLF 2017 |
Évolution | |
11. Pilotage de la politique de santé publique |
91,4 |
187,7 |
+ 105,4 % |
91,4 |
187,7 |
+ 105,4 % |
12. Accès à la santé et éducation à la santé |
25,5 |
1,1 |
– 95,5 % |
25,5 |
1,1 |
– 95,5 % |
13. Prévention des risques infectieux et des risques liés aux soins |
6,9 |
- |
– 100,0 % |
6,9 |
- |
– 100,0 % |
14. Prévention des maladies chroniques et qualité de vie des malades |
52,1 |
55,9 |
+ 7,3 % |
52,1 |
55,9 |
+ 7,3 % |
15. Prévention des risques liés à l’environnement, au travail et à l’alimentation |
19,1 |
19,4 |
+ 1,2 % |
19,1 |
19,4 |
+ 1,2 % |
16. Réponse aux alertes et gestion des urgences, des situations exceptionnelles et des crises sanitaires |
11,3 |
1,4 |
– 87,9 % |
11,3 |
1,4 |
– 87,9 % |
17. Qualité, sécurité et gestion des produits de santé |
131,5 |
130,3 |
– 0,9 % |
131,5 |
130,3 |
– 0,9 % |
18. Projets régionaux de santé |
124,5 |
- |
– 100,0 % |
124,5 |
- |
– 100,0 % |
19. Modernisation de l’offre de soins |
34,4 |
35,9 |
+ 4,5 % |
35,7 |
37,2 |
+ 4,2 % |
Total |
496,8 |
431,8 |
– 13,1 % |
498,1 |
433,1 |
– 13,1 % |
Source : commission des finances, d’après les documents budgétaires.
Cet effort s’inscrit dans la durée : sur le quinquennat, c’est-à-dire entre la LFI 2013 et le PLF 2017, les crédits du programme ont enregistré une baisse de 38,2 % (23).
ÉVOLUTION DES CP DU PROGRAMME 204 DEPUIS 2013
(en millions d’euros)
Actions |
LFI 2013 |
LFI 2014 |
LFI 2015 |
LFI 2016 |
PAP 2017 |
Évolution 2013/2017 |
11. Pilotage de la politique de santé publique |
85,0 |
85,2 |
91,3 |
91,4 |
187,7 |
+ 120,8 % |
12. Accès à la santé et éducation à la santé |
26,3 |
26,3 |
25,8 |
25,5 |
1,1 |
– 95,7 % |
13. Prévention des risques infectieux et des risques liés aux soins |
10,0 |
8,8 |
8,0 |
6,9 |
- |
– 100,0 % |
14. Prévention des maladies chroniques et qualité de vie des malades |
66,8 |
65,9 |
62,7 |
52,1 |
55,9 |
– 16,3 % |
15. Prévention des risques liés à l’environnement, au travail et à l’alimentation |
21,6 |
21,0 |
18,2 |
19,1 |
19,4 |
– 10,5 % |
16. Réponse aux alertes et gestion des urgences, des situations exceptionnelles et des crises sanitaires |
20,4 |
18,2 |
11,6 |
11,3 |
1,4 |
– 93,3 % |
17. Qualité, sécurité et gestion des produits de santé |
150,4 |
144,9 |
138,6 |
131,5 |
130,3 |
– 13,3 % |
18. Projets régionaux de santé |
149,1 |
130,9 |
124,2 |
124,5 |
- |
– 100,0 % |
19. Modernisation de l’offre de soins |
170,6 |
189,4 |
34,7 |
35,7 |
37,2 |
– 78,2 % |
Total |
700,2 |
690,6 |
515,1 |
498,1 |
433,1 |
– 38,2 % |
Source : commission des finances, d’après les documents budgétaires.
Les subventions pour charges de service public allouées aux opérateurs diminueront, dans le PLF pour 2017, pour tous les opérateurs, sauf pour l’ANSéS, qui bénéficie du transfert de la toxicovigilance de l’InVS.
ÉVOLUTION PRÉVISIONNELLE DES SUBVENTIONS POUR CHARGES DE SERVICE PUBLIC
(en million d’euros)
Opérateur |
LFI 2016 |
PLF 2017 |
PLF 2017 hors transferts |
Évolution |
ABM (Agence de la biomédecine) |
13,9 |
13,8 |
13,8 |
– 0,6 % |
ANSéS (Agence nationale de sécurité sanitaire, de l’alimentation, de l’environnement et du travail) |
13,2 |
14,3 |
14,3 |
8,1 % |
ANSP (Agence nationale de santé publique) |
90,0 |
150,5 |
85,5 |
– 5,0 % |
ANSM (Agence nationale de sécurité du médicament et des produits de santé) |
113,7 |
112,7 |
112,7 |
– 0,9 % |
EHESP (École des hautes études en santé publique) |
9,5 |
9,2 |
9,2 |
– 3,4 % |
INCa (Institut national du cancer) |
45,0 |
44,5 |
44,5 |
– 1,1 % |
Total |
285,3 |
344,9 |
279,9 |
– 1,9 % |
L’Ansès relève de la mission Agriculture, alimentation, forêt et affaires rurales. Elle est toutefois partiellement financée par le programme 204.
Source : documents budgétaires et direction générale de la santé (DGS).
Cette baisse serait de 5,3 millions d’euros en 2017, d’après le projet de loi de finances, soit 1,86 %. Elle serait donc inférieure aux baisses constatées entre la LFI 2014 et le PLF 2015, qui s’élevait à 14 millions d’euros (– 4,4 %), et entre la LFI 2015 et le PLF 2016, qui était de 9,6 millions d’euros. Pour les opérateurs du programme 204, la diminution serait de 7,2 millions d’euros, soit 2,5 % (24).
Pour mesurer la contrainte budgétaire qui pèse sur les opérateurs, il convient également de comparer les crédits consommés aux crédits ouverts, des économies intervenant également en gestion. L’exercice 2015 est révélateur à cet égard, les crédits consommés ayant été inférieurs de près de 10 % aux crédits ouverts en LFI.
ANALYSE DE L’EXERCICE 2015
Opérateur |
Réalisation 2014 |
LFI 2015 |
Réalisation 2015 |
Écart LFI/réalisation 2015 |
Écart réalisation 2014/2015 |
ABM (Agence de biomédecine) |
12,8 |
14,9 |
12,7 |
– 14,5 % |
– 0,8 % |
ANSM (Agence nationale de sécurité du médicament et des produits de santé) |
102,4 |
119,3 |
113,2 |
– 5,1 % |
+ 10,5 % |
ANSès (Agence nationale de sécurité sanitaire, de l’alimentation, de l’environnement et du travail) |
12,3 |
13,6 |
14,2 |
+ 4,4 % |
+ 15,4 % |
EHESP (École des hautes études en santé publique) |
9,4 |
10,0 |
9,7 |
– 3,0 % |
+ 2,9 % |
EPRUS (Établissement de préparation et de réponse aux urgences sanitaires) |
16,2 |
10,7 |
8,4 |
– 21,1 % |
– 47,8 % |
INCa (Institut national du cancer) |
42,1 |
54,2 |
38,8 |
– 28,4 % |
– 7,8 % |
INPES (Institut nationale de prévention et d’éducation pour la santé) |
21,2 |
24,0 |
22,3 |
– 7,0 % |
+ 5,3 % |
InVS (Institut national de veille sanitaire) |
49,5 |
54,3 |
52,1 |
– 4,0 % |
+ 5,4 % |
Total |
265,9 |
301,0 |
271,5 |
– 9,8 % |
2,1 % |
Source : commission des finances, d’après les documents budgétaires.
Les opérateurs prennent toute leur part à l’effort de redressement des comptes publics, ce qu’il faut saluer. Toutefois, eu égard à la singularité des missions de veille et de sécurité sanitaire qui leur sont dévolues, il s’agit d’être très vigilant à ce que la contrainte budgétaire ne fasse pas obstacle à leur accomplissement dans de bonnes conditions.
Le dialogue de gestion entre la tutelle et les opérateurs doit permettre d’y veiller. L’ordonnance du 15 juillet 2016 relative à la coordination du système d’agences sanitaires nationales, à la sécurité sanitaire et aux accidents médicaux (25) a renforcé la coordination de l’exercice des missions des agences sanitaires nationales en conférant une base législative au Comité d’animation du système d’agences (CASA), instance chargée de sa mise en œuvre. Elle doit renforcer la cohérence et l’efficience des activités des agences.
La contrainte budgétaire se traduit également par une diminution des effectifs des opérateurs. Sur la période 2016-2017, la baisse proposée du nombre des emplois ETPT sous plafond est significative pour l’ensemble des opérateurs de la mission.
Hors effet de périmètre résultant du transfert des effectifs des cellules interrégionales d’épidémiologie (CIRE), elle s’établit à 63 ETPT, ce qui correspond à une diminution de 2,75 % par rapport à la LFI 2016. À périmètre courant, les effectifs en provenance des CIRE atténuent la décroissance des ETPT, qui n’est plus que de 21 ETPT, soit une baisse de 1,83 %.
ÉVOLUTION DES EFFECTIFS SOUS PLAFOND DES OPÉRATEURS DU PROGRAMME
(en ETPT)
LFI 2016 |
PLF 2017 |
Évolution |
PLF 2017 hors effet CIRE |
Évolution | |
ANSM |
970 |
955 |
– 15 |
955 |
– 15 |
ABM |
247 |
243 |
– 4 |
243 |
– 4 |
INCa |
149 |
145 |
– 4 |
145 |
– 4 |
EHESP |
325 |
313 |
– 12 |
313 |
– 12 |
ANSP |
604 |
576 |
– 28 |
597 |
– 7 |
Total opérateurs |
2 295 |
2 232 |
– 63 |
2 253 |
– 42 |
Source : direction générale de la santé.
Cette réduction s’inscrit dans la continuation des exercices précédents : le PLF 2016 prévoyait déjà une réduction de 25 ETPT sous plafond, qui faisait elle-même suite à une diminution de 52 ETPT entre la LFI 2014 et le PLF 2015.
II. LA CRÉATION DE L’AGENCE NATIONALE DE SANTÉ PUBLIQUE : UNE RÉNOVATION DE LA POLITIQUE DE PRÉVENTION ET DE SÉCURITÉ SANITAIRE
A. LE REGROUPEMENT DES MISSIONS DE PRÉVENTION ET DE SÉCURITÉ SANITAIRE AUTOUR D’UNE AGENCE AUX MISSIONS ET À LA TAILLE ADAPTÉES AUX DÉFIS ACTUELS
Le regroupement de l’INPES, de l’InVS, de l’EPRUS et du GIP ADALIS en une agence unique de santé publique est une démarche qui a fait consensus. Santé publique France a été créée par l’ordonnance n° 2016-462 du 14 avril 2016 portant création de l’Agence nationale de santé publique, sur habilitation de l’article 166 de la loi de modernisation de notre système de santé. Le décret du 27 avril 2016 relatif à la création de l’Agence nationale de santé publique (26) précise son organisation, ses missions et son fonctionnement.
L’agence, reprend l’ensemble des missions des organismes fusionnés, et notamment :
– l’observation épidémiologique et la surveillance de l’état de santé des populations ;
– la veille sur les risques sanitaires menaçant les populations ;
– la promotion de la santé et la réduction des risques pour la santé ;
– le développement de la prévention et de l’éducation pour la santé ;
– la préparation et la réponse aux menaces, alertes et crises sanitaires ;
– le lancement de l’alerte sanitaire.
La direction de la nouvelle agence a été confiée au docteur François Bourdillon, ancien directeur général de l’InVS et de l’INPES et auteur du rapport de préfiguration de l’ANSP remis à la ministre des affaires sociales, de la santé et des droits des femmes au mois de juin 2015.
L’ANSP a été mise en place sur le modèle des agences anglo-saxonnes, aux missions intégrées et appuyé par une expertise technique incontestable. Il y avait une certaine logique à rationaliser le paysage d’agences de santé aux missions proches et aux moyens différenciés. La nouvelle agence se distingue des autres agences de santé par l’axe populationnel qui la caractérise. En effet, à la différence des autorités chargées des produits (ANSM), des risques (Ansès) ou des pratiques (HAS), le cœur de la mission de l’ANSP est d’être au service de la population sur l’ensemble du champ sanitaire, de la production de connaissance à l’action de prévention ou la réponse à une situation de crise.
L’action de l’ANSP se fondera sur un certain nombre de principes, comme le caractère collégial et contradictoire de l’expertise, la transparence des avis scientifiques et techniques et le respect de règles d’éthique et de déontologie.
L’ordonnance du 14 avril 2016 a suivi les préconisations du rapport de préfiguration de M. Bourdillon concernant la gouvernance de l’agence. Quatre conseils sont sur le point d’être mis en place :
– le conseil d’administration, dont la composition sera conçue de manière qu’il reste de taille raisonnable (trente membres), tout en lui permettant de délibérer sur l’ensemble des missions du nouvel établissement. Il fonctionnera sur le principe de la démocratie en santé, ce qui se traduit par la présence de différentes parties prenantes de la santé publique et de la sécurité sanitaire, avec une répartition des voix permettant un exercice effectif de la tutelle du ministère de la santé. En vertu du principe de transparence valorisé au sein de l’agence, les délibérations et les procès-verbaux du conseil d’administration seront publiés, dès lors que les sujets concernés n’exigent pas le respect de la confidentialité (comme les sujets d’urgence sanitaire) ;
– le conseil scientifique assiste le président du conseil d’administration et le directeur général. Il émet des avis sur la politique scientifique de l’établissement, à la demande du conseil d’administration ou du directeur général ou de sa propre initiative. Il peut, en outre, formuler toute observation ou recommandation dans ses domaines de compétence, de sa propre initiative ;
– le comité d’éthique et de déontologie (CED) est l’instance consultative qui veille à ce que les missions de la nouvelle agence de santé publique soient exercées dans le respect des principes déontologiques et éthiques applicables au domaine de la santé publique et à l’exercice de ses missions ;
– le comité d’orientation et de dialogue assure des missions de plusieurs ordres. Elles consistent : à apporter à l’agence sa vision des questions de sécurité sanitaire ; à exprimer ce qui paraît prioritaire dans les domaines de la veille, de la sécurité sanitaire, de la prévention et de la promotion de la santé, que les thématiques soient traitées ou non par l’agence ; à éclairer l’agence sur la façon dont il pourrait améliorer ses modalités de communication, notamment en situation de crise sanitaire, et de diffusion des connaissances auprès des différents publics pour en faciliter l’appropriation pour l’action ; à débattre du cadre et des modes d’implication des parties prenantes pour les différentes activités de l’agence.
La fusion des trois agences et du GIP doit, à moyen terme, permettre de réaliser des économies de fonctionnement, par la mutualisation de certains moyens et par le développement de synergies. À court terme, cependant, la création de l’ANSP a un coût, comme toute fusion.
De nombreux chantiers d’harmonisation et de mise en cohérence de l’organisation ont été entamés en 2016. Les systèmes d’information ont été refondus. Selon le PAP, cette refonte a porté en priorité sur la mise en cohérence de l’infrastructure informatique, l’adoption d’une messagerie unique avec un portail internet commun et un nouvel intranet.
En matière comptable et financière, l’ANSP a été en capacité de clore la gestion des quatre établissements en cours d’année et d’ouvrir la gestion budgétaire de la nouvelle agence dans le cadre de la gestion budgétaire et comptable publique (GBCP) au 1er mai 2016. S’agissant des systèmes d’information comptables, il faut noter que la mutualisation des moyens va
au-delà de la seule création de l’ANSP, puisqu’il est prévu qu’un système d’information financier commun aux agences de santé voie le jour. Le projet SIFAS, lancé en janvier 2015, a en effet abouti à la livraison de l’application à l’INCa et à l’ANSM. Pour l’ANSP, la mise en exploitation a été reportée début juillet 2016, pour tenir compte de la création du nouvel établissement le 1er mai 2016. Suivant les informations que le Rapporteur a pu recueillir, le coût prévisionnel du projet SIFAS était de 5,23 millions d’euros, pour un coût constaté jusqu’à présent de 5,67 millions d’euros.
Le Rapporteur spécial se réjouit de cette démarche qui devrait prochainement aboutir.
Pour 2017, le Gouvernement propose de fixer la subvention pour charges de service public de l’ANSP à 150,6 millions d’euros, dont 65 millions d’euros transférés de l’assurance maladie (voir infra) et 1,7 million d’euros correspondant à la valorisation de l’extension en année pleine du transfert des effectifs des CIRE. Le solde correspondant à la subvention pour charges de service public du programme 204 avant transfert s’établit à 83,1 millions d’euros pour 2017. Il s’agit donc d’une diminution de 6,24 millions d’euros (– 6,9 %) répartie de la façon suivante :
– une réduction de la masse salariale correspondant au schéma d’emplois de 1,42 million d’euros ;
– une réduction des dépenses de fonctionnement hors dépenses de personnel de 3,86 millions d’euros ;
– un transfert des missions de toxicovigilance vers l’opérateur ANSéS de 0,95 million d’euros.
Il est prévu que les effectifs de l’agence soient réduits à 597 ETPT sous plafond en 2017, soit une diminution de 7 ETPT (1,16 %) par rapport à la LFI 2016. Sans prendre en compte l’effet du transfert des effectifs des CIRE, la baisse des effectifs serait de 28 ETPT, c’est-à-dire de 4,64 %. Le PAP 2017 indique que la répartition de l’effort sur les emplois de l’ensemble des opérateurs prend en compte la diminution de 10 % des effectifs de l’ANSP sur trois ans à partir de 2017, le solde étant réparti entre les opérateurs.
Le Rapporteur spécial salue les efforts menés pour rationaliser le paysage institutionnel de la prévention. Il s’interroge toutefois quant au rythme de la consolidation budgétaire qui a cours sur le programme 204. La réduction des subventions pour charges de service public et des effectifs ne doit en aucun cas altérer les missions tout à fait essentielles de l’ANSP, notamment en matière d’urgence sanitaire.
2. L’unification du financement de l’ANSP : une démarche qui ne doit pas porter atteinte aux missions de prévention et de promotion de la santé de l’agence
Le transfert de 65 millions de l’assurance maladie vers l’État permet d’unifier le financement de l’ANSP. Si la volonté de simplifier les circuits de financement entre l’assurance maladie et l’État est louable, elle a pour effet de ne plus « sanctuariser » les crédits de l’agence destinés à la prévention.
En effet, en l’état du droit, l’article L. 1413-12 du code de la santé publique, issu de l’ordonnance du 14 avril 2016 portant création de l’ANSP, dispose que l’assurance maladie participe au financement de l’ANSP pour ses missions de promotion de la santé et de réduction des risques pour la santé d’une part, et pour le développement de la prévention et de l’éducation pour la santé d’autre part. Il en résultait une forme de « fongibilité asymétrique » en faveur des missions de prévention et de promotion de la santé au sein de l’ANSP, leur financement étant fixé dans la convention d’objectifs et de gestion (COG).
Or, l’article 26 du projet de loi de finances pour 2017 prévoit l’unification du financement de l’ANSP en proposant l’abrogation de l’article L. 1413-12, ce qui aurait deux conséquences :
– l’État serait le seul financeur de l’ANSP ;
– les missions de prévention et de promotion de la santé de l’ANSP ne bénéficieraient plus de cette forme de « fongibilité asymétrique ».
Le risque d’un tel transfert est de voir, au sein de l’ANSP, les missions de sécurité sanitaire prendre le pas sur les missions de prévention. En effet, la difficulté du financement des missions de prévention tient à ce qu’elles requièrent des efforts à court terme pour un gain à long terme qui est crucial, mais pas souvent visible, à la différence des missions de sécurité sanitaire. Cet effort pourrait donc être moindre qu’auparavant, dans un contexte budgétaire contraint pour l’agence.
La promotion de la santé et la prévention doivent pourtant être encouragées en France, notre pays n’y consacrant pas les mêmes moyens que les pays comparables. Les missions de prévention de l’agence incluent, par exemple, la lutte contre le tabagisme et la lutte contre l’alcoolisme.
Il s’agira donc d’être vigilant à ce que le transfert à l’État de la part du financement de l’ANSP assurée par l’assurance maladie n’entraîne pas une diminution des crédits consacrés à la prévention et à la promotion de la santé.
1. Pilotage de la politique de santé publique (action 11) : la priorité est donnée à la rationalisation
L’action 11 vise à rationaliser et à mieux piloter les actions de santé publique. Ses crédits s’élèveraient à 187,7 millions d’euros en AE/CP en 2017. Ils représenteraient 43,3 % des crédits du programme en AE/CP, contre 18 % dans le PLF 2016. Le PLF 2017 propose qu’ils soient multipliés par 2,1 par rapport à la LFI 2016. Cette croissance tient essentiellement au transfert des crédits alloués aux opérateurs désormais fusionnés au sein de l’ANSP. L’action bénéficie aussi de l’unification du financement de l’ANSP, la fin du financement par l’assurance maladie étant compensée par une augmentation de 65 millions d’euros de la subvention pour charges de service public allouée à l’ANSP.
Outre l’Agence nationale de santé publique, les priorités de l’action se structurent autour de quatre axes.
Il s’agit d’abord de la démocratie sanitaire. L’action participe à la professionnalisation des représentants des usagers et au soutien des associations dites « tête de réseau ».
Il s’agit ensuite de la veille, de la surveillance, de l’évaluation et de l’expertise. Le Haut Conseil de la santé publique (HCSP) contribue à cet objectif. Créé par la loi du 9 août 2004 (27) et mis en place en 2007, il ne dispose pas de budget propre, n’ayant pas la personnalité morale. Le HCSP est sollicité par les cabinets des ministres ou les directions techniques pour réaliser des travaux d’expertise sur des sujets de santé publique. Depuis le 1er janvier 2016, 56 groupes de travail ont été actifs.
Il s’agit aussi des études et des recherches. Plusieurs organismes œuvrent en faveur d’une plus grande coordination entre les différents acteurs de la recherche pour identifier les connaissances nécessaires à l’élaboration des politiques de santé publique. C’est le cas du Comité de la recherche en santé (CORS) du ministère des affaires sociales qui regroupe les différentes directions du ministère en charge de la santé et les organismes de protection sociale. De son côté, l’Alliance pour les sciences de la vie et de la santé (Aviesan) regroupe les organismes de recherche et d’enseignement supérieur impliqués dans la recherche en santé, en lien avec l’Alliance des sciences humaines et sociales (Athena) et l’Alliance nationale de recherche pour l’environnement (Allenvi). La direction générale de la santé (DGS) participe également à cette action par sa tutelle sur l’Institut national de la santé et de la recherche médicale (INSERM) et sur l’École des hautes études en santé publique (EHESP).
Il s’agit enfin du développement et de l’exploitation des systèmes d’information.
Dans le champ de cette action, comme il l’a indiqué dans son rapport l’année dernière, le Rapporteur spécial souhaiterait une meilleure articulation de la prévention avec la médecine du travail et avec la médecine scolaire, qui constituent des ressources fondamentales de diffusion de la prévention.
Dans le PLF pour 2016, plus de 95 % des crédits de l’ancienne action 12 Accès à la santé et éducation à la santé correspondaient à la subvention pour charges de service public à destination de l’INPES (23,8 millions d’euros). Après le transfert de ces crédits à l’action 11, l’action 12, renommée Santé des populations, ne porte plus que des crédits de transferts à destination d’autres collectivités et de soutien aux associations. Le PLF pour 2017 propose qu’ils s’élèvent à 1,1 million d’euros.
Les objectifs de l’action ont été restreints autour de la question de la correction des inégalités face à la maladie et de l’accès à l’information et à l’éducation en santé des publics les plus fragiles, en lien avec le Plan pluriannuel contre la pauvreté et pour l’inclusion sociale, adopté le 21 janvier 2013 par le Comité Interministériel de lutte contre les exclusions (CILE).
L’action 12 participe en particulier à la promotion de la santé des populations en difficulté. Les crédits qui y sont destinés ont été augmentés de 54,2 %, à 0,54 million d’euros. Ils financent notamment le programme national de médiation sanitaire en direction des populations rom et gens du voyage et des actions portées par la DGS dans le cadre du plan quinquennal contre la pauvreté et pour l’inclusion sociale.
Elle contribue également au financement des dépenses en faveur de la santé de la mère et de l’enfant, à hauteur de 0,4 million d’euros en 2017, en augmentation de 11 % par rapport à 2016.
Bénéficient également des crédits de l’action (à hauteur de 0,11 million d’euros) les associations nationales œuvrant à l’information du public et des professionnels pour favoriser le repérage des situations de violence, améliorer la prise en charge et le suivi des cas et organiser la prévention. Des financements de l’action s’inscrivent dans le cadre du programme d’actions gouvernemental contre les violences et les discriminations commises en raison de l’orientation sexuelle ou de l’identité de genre et du 5ème plan interministériel de prévention et de lutte contre les violences faites aux femmes (2017-2019).
Enfin, l’action finance la politique vaccinale en allouant des subventions à des associations nationales et des sociétés savantes dont œuvrant à l’amélioration du taux de couverture vaccinale.
3. Prévention des maladies chroniques et qualité de vie des malades (action 14) : une hausse significative des crédits
Le Gouvernement propose une dotation indicative de 55,9 millions d’euros en AE et en CP en faveur de l’action 14, soit une augmentation de 7,3 % par rapport aux crédits ouverts en LFI 2016, malgré la diminution de la subvention pour charges de service public de l’INCa.
L’action finance six chantiers prioritaires qui s’inscrivent notamment dans le cadre de la stratégie nationale de santé et de la stratégie nationale de recherche.
Le premier d’entre eux concerne les maladies neurodégénératives et les maladies liées au vieillissement. 0,27 million d’euros y sont consacrés, contre 0,2 million d’euros en LFI 2016. Ces crédits alimentent en particulier les actions du plan national maladie neurodégénératives 2014-2019.
L’action contribue également au financement de la lutte contre le cancer, au travers d’actions de dépistage et de maintien à domicile. Il faut également noter que l’action 14 porte les crédits de la subvention pour charges de service public de l’INCa. Elle s’élève à 44,5 millions d’euros en 2017, en baisse de 1,1 % par rapport aux crédits ouverts en LFI 2016.
1,97 million d’euros seraient consacrés à la prévention des addictions, participant ainsi à la réalisation du plan gouvernemental de lutte contre les drogues et les conduites addictives 2013-2017, du troisième plan cancer et du plan national de réduction du tabagisme (PNRT) 2014-2019. Ces crédits subventionneront en partie des associations œuvrant à la fois dans le champ de la recherche, de la prévention et de la prise en charge, ainsi que la réduction des risques et la prévention des usages nocifs de l’alcool, principalement auprès des jeunes.
L’action soutiendra aussi des acteurs associatifs du domaine de la prévention dans le champ de la santé mentale, à hauteur de 1,23 million d’euros.
Enfin, 5,1 millions d’euros seront consacrés à la lutte contre les infections par le VIH, les infections sexuellement transmissibles, les hépatites et la tuberculose. Plus précisément, ces crédits seront consacrés aux actions d’envergure nationale d’information, de prévention et de dépistage ainsi qu’au soutien des associations « têtes de réseau ».
4. Prévention des risques liés à l’environnement, au travail et à l’alimentation (action 15) : une stabilité des crédits
Cette action est constituée à 73,6 % par une subvention pour charges de service public à destination de l’ANSéS (14,3 millions d’euros). L’agence a pour mission principale de réaliser et de fournir aux autorités compétentes une expertise scientifique indépendante et pluridisciplinaire, ainsi que l’appui scientifique et technique, nécessaires à l’élaboration des politiques de protection de la santé, liées à des expositions environnementales, professionnelles ou alimentaires, et à la mise en œuvre des mesures de gestion des risques dans ses domaines de compétence.
Au total, le Gouvernement propose d’allouer de façon indicative 19,4 millions d’euros à cette action, en augmentation de 1,2 %.
Trois plans principaux sont mis en œuvre dans le cadre de la nutrition et dans celui de l’environnement, auxquels participent les crédits du programme 204 :
– le programme national nutrition santé (PNNS) 3 (2011-2015) en cours de finalisation et le futur PNNS 4 qui sera lancé prochainement. Le PNNS 3 s’inscrit dans la ligne du PNNS 1 et du PNNS 2. Il est orienté autour de quatre axes : réduire par des actions spécifiques les inégalités sociales de santé dans le champ de la nutrition au sein d’actions générales de prévention, développer l’activité physique et sportive (APS) et limiter la sédentarité, organiser le dépistage et la prise en charge du patient en nutrition et diminuer la prévalence de la dénutrition.
– le plan national santé environnement 3 (PNSE3) (2015-2019) adopté en Conseil des ministres en novembre 2014.
Le périmètre de l’ancienne action 6 Réponse aux alertes et gestion des urgences, des situations exceptionnelles et des crises sanitaires a été modifié du fait du transfert de la subvention pour charges de service public de l’EPRUS. Seuls demeurent les crédits destinés d’une part, à l’organisation de la veille et des vigilances sanitaires et, d’autre part, à la prévention des risques infectieux et à la préparation des risques sanitaires. Les crédits de l’action sont donc passés de 11,3 millions d’euros en LFI 2016 à 1,4 million d’euros dans le PAP 2017.
S’agissant de l’organisation de la veille et des vigilances sanitaires, l’action financera en particulier la création d’un portail de signalement des événements indésirables et la réforme des vigilances sanitaires et des dispositifs d’appui aux ARS.
La sous-action prévention des risques infectieux émergents et préparation des crises sanitaires comporte l’élaboration et la mise en application des actions de prévention, de réduction et de gestion des risques infectieux et infections présentant des résistances aux antibiotiques.
Le PAP indique que des évolutions vont intervenir dans la répartition des compétences en 2017 :
– les activités de l’ANSP relatives à la gestion de la réserve sanitaire et de l’établissement pharmaceutique seront intégralement financées par l’État en 2017 ;
– l’État détient la compétence pour réaliser les examens relatifs au dépistage de la rage sur les animaux suspects d’être à l’origine de la contamination humaine. Jusque-là assuré par l’État par convention avec l’Institut Pasteur, ce dispositif sera désormais porté par l’ANSP, toujours par convention avec l’Institut Pasteur ;
– les dépenses relatives au Système d’information sanitaire des alertes et crises (SISAC) dont le déploiement sera poursuivi en 2017 et les dépenses relatives au développement et à l’expérimentation d’un SI dédié à la lutte anti-vectorielle ne sont plus imputées sur l’action 16.
6. Qualité, sécurité et gestion des produits de santé et du corps humain (action 17) : l’effort budgétaire se poursuit
L’action 17 représente 30,1 % des crédits du programme 204. Elle rassemble les crédits dédiés aux politiques publiques visant à l’amélioration de la qualité et la sécurité des soins, des pratiques professionnelles, des recherches biomédicales, des produits de santé et des produits du corps humain.
Après une diminution de 2,9 % entre la LFI 2015 et le PAP 2016, le Gouvernement propose une nouvelle baisse, cette fois de 0,9 %, entre la LFI 2016 et le PAP 2017.
Au sein des 130,3 millions d’euros de l’action, 126,5 millions d’euros correspondent aux subventions de deux opérateurs : l’Agence de la biomédecine d’une part (13,8 millions d’euros) et l’Agence nationale de sécurité du médicament et des produits de santé (ANSM) d’autre part, qui représente à elle seule 32,7 % du montant total des subventions pour charges de service public allouées dans le cadre de la mission Santé, transferts à l’ANSP en provenance de l’assurance maladie compris. Cette dotation représente 112,7 millions d’euros en prévision pour 2017, et accuse une baisse continue de ses crédits qui ont diminué de 15,8 millions d’euros depuis 2013 (soit une baisse de 12,3 %).
L’Agence de la biomédecine voit également sa subvention diminuer entre la LFI 2016 et le PAP 2017 (– 86 000 euros ou – 0,9 %).
7. Modernisation de l’offre de soins (action 19) : la situation de l’agence de santé de Wallis-et-Futuna
En LFI 2015, le périmètre d’intervention de l’action 19 avait été modifié du fait des transferts intervenus au profit du budget de l’assurance maladie, sur la base du montant des dépenses accordé en LFI 2014. Ces transferts ont concerné à la fois une compétence, la formation médicale initiale, et trois opérateurs, à savoir l’ATIH, la Haute Autorité de santé (HAS) et le Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG). Le montant total de ces transferts s’est élevé à 157,5 millions d’euros.
L’action 19 concourt à l’adéquation de l’offre de soins aux besoins de la population à travers la recherche d’une plus grande efficience et une meilleure qualité des prestations proposées.
L’essentiel des crédits de l’action (85,0 % en AE et 85,4 % en CP) est consacré au financement de l’agence de santé de Wallis-et-Futuna. Cette agence présente la spécificité de ne bénéficier d’aucune ressource propre et de disposer d’un financement intégralement pris en charge par l’État, aussi bien pour son fonctionnement que pour son investissement. La dotation de l’État s’élèverait pour 2017 à 30,5 millions d’euros en AE et 31,8 millions d’euros en CP, soit 2 millions d’euros de plus en AE et en CP que les crédits proposés dans le PAP 2016.
Le manque d’équipement du système hospitalier de cette collectivité d’outre-mer a entraîné une multiplication des évacuations sanitaires vers les établissements hospitaliers de Nouvelle-Calédonie. De ce fait, l’agence de santé a contracté au cours des dix dernières années une dette croissante auprès du centre hospitalier Gaston Bourret de Nouméa, qui se trouve dans une situation financière critique, et de la caisse d’assurance maladie de Nouvelle-Calédonie.
Afin d’apaiser les tensions, le Président de la République et la ministre de l’outre-mer s’étaient engagés en 2014 à budgéter la somme nécessaire à l’apurement de la dette de l’agence de santé de Wallis-et-Futuna. Finalement, c’est l’Agence française de développement (AFD) qui a octroyé un prêt de 21,5 millions d’euros à l’agence de santé, le ministère de la Santé en assurant le remboursement mensuel.
La différence de 1,3 million d’euros entre les AE et les CP présentés dans le PAP 2017 correspond à la deuxième annuité de remboursement du prêt.
Le reliquat des crédits proposés dans le PAP 2017 (5,4 millions d’euros en AE et en CP) est destiné :
– à couvrir les dépenses de conception des politiques d’offre de soins et les actions de modernisation (1,28 million d’euros en AE et en CP) ;
– à financer le groupement d’intérêt public « Agence pour le développement des systèmes d’information de santé partagés » (GIP-ASIP Santé, 0,5 million d’euros en AE et en CP) ;
– à payer les frais de jury de certification des diplômes sanitaires (3,66 millions d’euros).
Après l’audition de Mme Ségolène Neuville, Secrétaire d’État auprès de la ministre des Affaires sociales et de la santé, chargée des Personnes handicapées et de la lutte contre l’exclusion (voir le compte rendu de la commission élargie du 7 novembre 2016 à 21 heures (28)), la commission des finances examine les crédits de la mission Santé.
Malgré l’avis défavorable de M. Claude Goasguen, rapporteur spécial, la commission adopte les crédits de la mission Santé.
*
* *
ANNEXE :
PERSONNES AUDITIONNÉES PAR LE RAPPORTEUR SPÉCIAL
Direction de la sécurité sociale (DSS)
– M. Thomas Fatome, directeur ;
– M. Benjamin Voisin, sous-directeur de l’accès aux soins, des prestations familiales et des accidents du travail ;
– M. Clément Lacoin, chef du bureau de la synthèse financière.
Direction générale de la santé (DGS)
– Mme Anne-Claire Amprou, directrice générale adjointe ;
– M. Jérôme Baron, chef de la division des ressources ;
– Mme Véronique Suisse, cheffe par intérim du bureau budgétaire et de la performance.
Direction générale de l’offre de soins
– M. Robert Touret, adjoint au chef de bureau Administration générale de la sous-direction de la stratégie et des ressources.
Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS)
– M. François-Xavier Brouck, directeur de la direction des assurés ;
– Mme Fanny Richard, responsable du département réglementation.
Agence nationale de santé publique (ANSP)
– M. François Bourdillon, directeur général ;
– M. Mili Spahic, directeur de cabinet.